Digital DiagnosticsDigital Diagnostics2712-84902712-8962Eco-Vector5969010.17816/DD59690Original ArticleDiagnosis of solitary eosinophilic granuloma by CT, MRI, and 18F-FDG PET/CT: two clinical casesGelezhePavel B.<p>MD</p>[email protected]://orcid.org/0000-0003-1072-2202BulanovDmitriy V.<p>MD, Cand. Sci. (Med.)</p>[email protected]://orcid.org/0000-0001-7968-6778Moscow Center for Diagnostics and TelemedicineJoint-Stock Company “European Medical Center”The Russian National Research Medical University named after N.I. Pirogov300420212175822901202102032021Copyright © 2021, Gelezhe P.B., Bulanov D.V.2021<p>This paper presents two clinical cases of eosinophilic granuloma of bone diagnosed by CT, MRI, and 18F-FDG PET/CT. In both cases the patients were admitted to the clinic with suspected primary malignant bone tumor and the diagnosis of a solitary eosinophilic granuloma was made based on the results of comprehensive radiological diagnostic examination and histological verification. Solitary eosinophilic granuloma of bone is an infrequent condition, occurring in less than 1% of cases of skeletal tumor masses. The most common eosinophilic granuloma is found in the parietal and frontal bones of the skull and is an osteolytic volumetric mass that gradually increases in size. Although most bone tumors can be detected by radiography, computed tomography is preferred, primarily because of its superior ability to detect cortical bone destruction. The diagnostic accuracy of computed tomography and magnetic resonance imaging may be different. The combined use of radiological and radionuclide methods allows us to narrow the spectrum of differential diagnosis. Unfortunately, relatively low specificity of existing radiological diagnostic studies in most cases does not allow to establish a precise diagnosis, and biopsy with subsequent pathological examination remains the method of choice. These clinical observations demonstrate the need to include eosinophilic granuloma in the differential diagnosis when a solitary osteolytic focus is detected.
Solitary eosinophilic granuloma of bone is an infrequent condition, occurring in less than 1% of cases of skeletal tumor masses. The most common eosinophilic granuloma is found in the parietal and frontal bones of the skull and is an osteolytic volumetric mass that gradually increases in size. Although most bone tumors can be detected by radiography, computed tomography is preferred, primarily because of its superior ability to detect cortical bone destruction. The diagnostic accuracy of computed tomography and magnetic resonance imaging may be different. The combined use of radiological and radionuclide methods allows us to narrow the spectrum of differential diagnosis. Unfortunately, relatively low specificity of existing radiological diagnostic studies in most cases does not allow to establish a precise diagnosis, and biopsy with subsequent pathological examination remains the method of choice. These clinical observations demonstrate the need to include eosinophilic granuloma in the differential diagnosis when a solitary osteolytic focus is detected. </p>eosinophilic granulomaosteolytic focuscomputed tomographymagnetic resonance imagingpositron emission tomographycase reportэозинофильная гранулёмаостеолитический очагкомпьютерная томографиямагнитно-резонансная томографияпозитронно-эмиссионная томографияклинический случай嗜酸性肉芽肿溶骨性病灶计算机断层扫描磁共振成像正电子发射断层扫描临床病例1.Lam KY. Langerhans cell histiocytosis (histiocytosis X). Postgrad Med J. 1997;73(861):391–394. doi: 10.1136/pgmj.73.861.3912.Herzog KM, Tubbs RR. Langerhans cell histiocytosis. Adv Anat Pathol. 1998;5(6):347–358. doi: 10.1097/00125480-199811000-000013.Arseni C, Dănăilă L, Constantinescu A. Cranial eosinophilic granuloma. Neurochirurgia (Stuttg). 1977;20(6):189–199. doi: 10.1055/s-0028-10903774.Ardekian L, Peled M, Rosen D, et al. Clinical and radiographic features of eosinophilic granuloma in the jaws: Review of 41 lesions treated by surgery and low-dose radiotherapy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999;87(2):238–242. doi: 10.1016/s1079-2104(99)70279-95.Willatt JM, Quaghebeur G.
</p>eosinophilic granulomaosteolytic focuscomputed tomographymagnetic resonance imagingpositron emission tomographycase reportэозинофильная гранулёмаостеолитический очагкомпьютерная томографиямагнитно-резонансная томографияпозитронно-эмиссионная томографияклинический случай嗜酸性肉芽肿溶骨性病灶计算机断层扫描磁共振成像正电子发射断层扫描临床病例1.Lam KY. Langerhans cell histiocytosis (histiocytosis X). Postgrad Med J. 1997;73(861):391–394. doi: 10.1136/pgmj.73.861.3912.Herzog KM, Tubbs RR. Langerhans cell histiocytosis. Adv Anat Pathol. 1998;5(6):347–358. doi: 10.1097/00125480-199811000-000013.Arseni C, Dănăilă L, Constantinescu A. Cranial eosinophilic granuloma. Neurochirurgia (Stuttg). 1977;20(6):189–199. doi: 10.1055/s-0028-10903774.Ardekian L, Peled M, Rosen D, et al. Clinical and radiographic features of eosinophilic granuloma in the jaws: Review of 41 lesions treated by surgery and low-dose radiotherapy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999;87(2):238–242. doi: 10.1016/s1079-2104(99)70279-95.Willatt JM, Quaghebeur G. Calvarial masses of infants and children. A radiological approach. Clin Radiol. 2004;59(6):474–486. doi: 10.1016/j.crad.2003.12.0066.Ginat DT, Mangla R, Yeaney G, et al. Diffusion-Weighted imaging for differentiating benign from malignant skull lesions and correlation with cell density. Am J Roentgenol. 2012;198(6):W597–W601. doi: 10.2214/AJR.11.74247.Davies AM, Pikoulas C, Griffith J. MRI of eosinophilic granuloma. Eur J Radiol. 1994;18(3):205–209. doi: 10.1016/0720-048x(94)90335-28.Dimitrakopoulou-Strauss A, Strauss LG, Heichel T, et al. The role of quantitative 18F-FDG PET studies for the differentiation of malignant and benign bone lesions. J Nucl Med. 2002;43(4):510–518.9.Culverwell AD, Scarsbrook AF, Chowdhury FU. False-positive uptake on 2-[18F]-fluoro-2-deoxy-D-glucose (FDG) positron-emission tomography/computed tomography (PET/ CT) in oncological imaging. Clin Radiol. 2011;66(4):366–382. doi: 10.1016/j.crad.2010.12.00410.Schulte M, Brecht-Krauss D, Heymer B, et al. Grading of tumors and tumorlike lesions of bone: evaluation by FDG PET.
Calvarial masses of infants and children. A radiological approach. Clin Radiol. 2004;59(6):474–486. doi: 10.1016/j.crad.2003.12.0066.Ginat DT, Mangla R, Yeaney G, et al. Diffusion-Weighted imaging for differentiating benign from malignant skull lesions and correlation with cell density. Am J Roentgenol. 2012;198(6):W597–W601. doi: 10.2214/AJR.11.74247.Davies AM, Pikoulas C, Griffith J. MRI of eosinophilic granuloma. Eur J Radiol. 1994;18(3):205–209. doi: 10.1016/0720-048x(94)90335-28.Dimitrakopoulou-Strauss A, Strauss LG, Heichel T, et al. The role of quantitative 18F-FDG PET studies for the differentiation of malignant and benign bone lesions. J Nucl Med. 2002;43(4):510–518.9.Culverwell AD, Scarsbrook AF, Chowdhury FU. False-positive uptake on 2-[18F]-fluoro-2-deoxy-D-glucose (FDG) positron-emission tomography/computed tomography (PET/ CT) in oncological imaging. Clin Radiol. 2011;66(4):366–382. doi: 10.1016/j.crad.2010.12.00410.Schulte M, Brecht-Krauss D, Heymer B, et al. Grading of tumors and tumorlike lesions of bone: evaluation by FDG PET. J Nucl Med. 2000;41(10):1695–1701.11.Martinez-Lage JF, Poza M, Cartagena J, et al. Solitary eosinophilic granuloma of the pediatric skull and spine ― the role of surgery. Childs Nerv Syst. 1991;7(8):448–451. doi: 10.1007/BF0026318712.Oliveira M, Steinbok P, Wu J, et al. Spontaneous resolution of calvarial eosinophilic granuloma in children. Pediatr Neurosurg. 2003;38(5):247–252. doi: 10.1159/00006982813.Rawlings CE, Wilkins RH. Solitary eosinophilic granuloma of the skull. Neurosurgery. 1984;15(2):155–161. doi: 10.1227/00006123-198408000-00001
J Nucl Med. 2000;41(10):1695–1701.11.Martinez-Lage JF, Poza M, Cartagena J, et al. Solitary eosinophilic granuloma of the pediatric skull and spine ― the role of surgery. Childs Nerv Syst. 1991;7(8):448–451. doi: 10.1007/BF0026318712.Oliveira M, Steinbok P, Wu J, et al. Spontaneous resolution of calvarial eosinophilic granuloma in children. Pediatr Neurosurg. 2003;38(5):247–252. doi: 10.1159/00006982813.Rawlings CE, Wilkins RH. Solitary eosinophilic granuloma of the skull. Neurosurgery. 1984;15(2):155–161. doi: 10.1227/00006123-198408000-00001
ЭОЗИНОФИЛЬНАЯ ГРАНУЛЁМА КОСТИ
Эозинофильная гранулёма кости может быть солитарной (около 80% всех гистиоцитозов) и множественной (приблизительно 6% всех гистиоцитозов). Преимущественно страдают дети и подростки (75% больных моложе 20 лет). Почти в 2 раза чаще встречается у лиц мужского пола. Может быть поражена любая кость, однако в возрастной группе старше 20 лет в основном локализуется в рёбрах и нижней челюсти, у лиц моложе 20 лет — в костях черепа (около 70% больных). Длинные кости в основном повреждаются у больных до 20 лет; несколько реже кости таза, позвоночника, лопатка и др. При множественных поражениях наиболее часто повреждаются кости черепа и бедро.
Длинные кости в основном повреждаются у больных до 20 лет; несколько реже кости таза, позвоночника, лопатка и др. При множественных поражениях наиболее часто повреждаются кости черепа и бедро.
Клиническая картина. Боль, отёчность в области повреждения.
Рентгенологически выявляют очаг литического характерас хорошо определяемыми границами, в основном без перифокального склероза; в губчатой кости имеет вид «пробойникового» дефекта; в длинных костях — чаще в диафизах или метафизах; могут формироваться многослойныепериостальные наслоения; при локализации в позвоночнике — формирование плоского позвонка.
Патоморфология.
Макроскопически ткань мягкой консистенции, от серо-рыжеватого до светло красного или желтоватого цвета, может быть патологический перелом.
Микроскопия. Ткань полиморфного клеточного состава; эозинофилы могут быть многочисленными или почти не обнаруживаются; клетки Лангерганса местами формируют фолликулоподобные образования; часто бывают некрозы; локальное повышение митотической активности.
Дифференциальная диагностика. Остеомиелит, злокачественная лимфома, злокачественная фиброзная гистиоцитома (воспалительный вариант).
Лечение. Методом выбора при солитарной эозинофильной гранулёме кости является пункционное лечение с внутриочаговым введением стероидного гормона. Хирургическое лечение эозинофильной гранулёмы показано при неэффективности многократного пункционного лечения. Хирургическое лечение включает в себя краевую резекцию с пластикой дефекта. При множественных формах ряд авторов применяет лучевую терапию, полихимиотерапию.
Исход благоприятный; рецидивирует редко.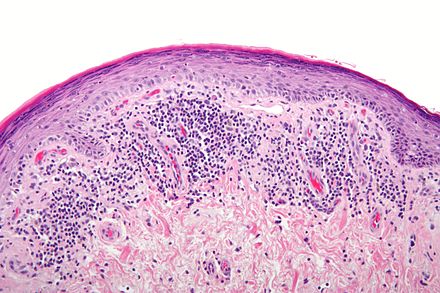
гранулема эозинофильная — это… Что такое гранулема эозинофильная?
- гранулема фунгоидная
- гранулематоз
Смотреть что такое «гранулема эозинофильная» в других словарях:
Ретикулёма доброка́чественная — (нрк; reticuloma benignum; Ретикул + ома) см. Гранулема эозинофильная (Гранулёма эозинофильная) … Медицинская энциклопедия
Тараты́нова боле́знь — см. Гранулема эозинофильная (Гранулёма эозинофильная) … Медицинская энциклопедия
ретикулема доброкачественная — (нрк; reticuloma benignum; ретикул + ома) см. Гранулема эозинофильная … Большой медицинский словарь
Таратынова болезнь — см. Гранулема эозинофильная … Большой медицинский словарь
Гистиоцито́зы Х — (histiocytosis единственное число; греч. histion ткань + гистологическое cytus клетка + ōsis) группа заболеваний неизвестной этиологии, характеризующихся появлением в различных органах и тканях инфильтратов (эозинофильных гранулем), состоящих из… … Медицинская энциклопедия
МКБ-10: Класс XII — … Википедия
МКБ-10: Код L — Служебный список статей, созданный для координации работ по развитию темы.
 Данное предупреждение не устанавл … Википедия
Данное предупреждение не устанавл … Википедиягистиоцитоз — (histiocytosis; гистиоцит + оз) 1) появление оседлых макрофагов в крови или других тканях при различных патологических процессах; 2) общее название группы болезней неясной этиологии, сопровождающихся эндогенными нарушениями метаболизма и… … Большой медицинский словарь
Гистиоцито́з — (histiocytosis; Гистиоцит + оз) 1) появление оседлых макрофагов в крови или других тканях при различных патологических процессах; 2) общее название группы болезней неясной этиологии, сопровождающихся эндогенными нарушениями метаболизма и… … Медицинская энциклопедия
Ретикулоэндотелиоз (Reticuloendotheliosis), Гистиоцитоз Х (Histiocytosis X) — чрезмерное разрастание клеток ретикулоэндотелиальной системы, вызванное либо развитием опухоли в костном мозге (эозинофильная гранулема (eosinophilic granuloma)), либо разрушением костей черепа (болезнь Хенда Шюллера Крисчена (Hand Schuller… … Медицинские термины
Эозинофильная гранулема , тератома желудка МЦПК
Как уже отмечалось выше, воспалительные «опухоли» желудка следует рассматривать самостоятельно, как и прочие Доброкачественные новообразования, так как те и другие порою весьма трудно дифференцируются от злокачественных новообразований, а потому служат поводом к неоправданно большим операциям (например, гастрэктомиям). К воспалительным опухолям следует отнести все формы воспаления (неспецифические и специфические), которые могут вызвать патологоанатомическую и клиническую картину, характерную истинному опухолевому процессу. К воспалительным «опухолям» относятся неспецифические воспалительные опухоли, туберкулезные, актиномикотические и сифилитические.
К воспалительным опухолям следует отнести все формы воспаления (неспецифические и специфические), которые могут вызвать патологоанатомическую и клиническую картину, характерную истинному опухолевому процессу. К воспалительным «опухолям» относятся неспецифические воспалительные опухоли, туберкулезные, актиномикотические и сифилитические.
Прочие опухоли
Представляется возможным не рассматривать подробно смешанные опухоли (фибромиомы, фибролипомы, ангиофибромы, лейомиоаденомы, нейрофибромы и другие), ибо особенность их зависит лишь от гистологической структуры, а поэтому макроскопическая и клиническая картина определяется давлеющим структурным элементом опухоли. Приведем лишь краткую характеристику редчайших опухолей и опухолевидных образований желудка, которые имеют самостоятельное значение.
Эозинофильная гранулема. Это доброкачественная опухоль, встречающаяся в основном в юношеском возрасте. Ф. А. Кадыров, Г. С. Шкловский (1964) нашли в литературе описание 26 эозинофильных гранулем и добавляют свои два.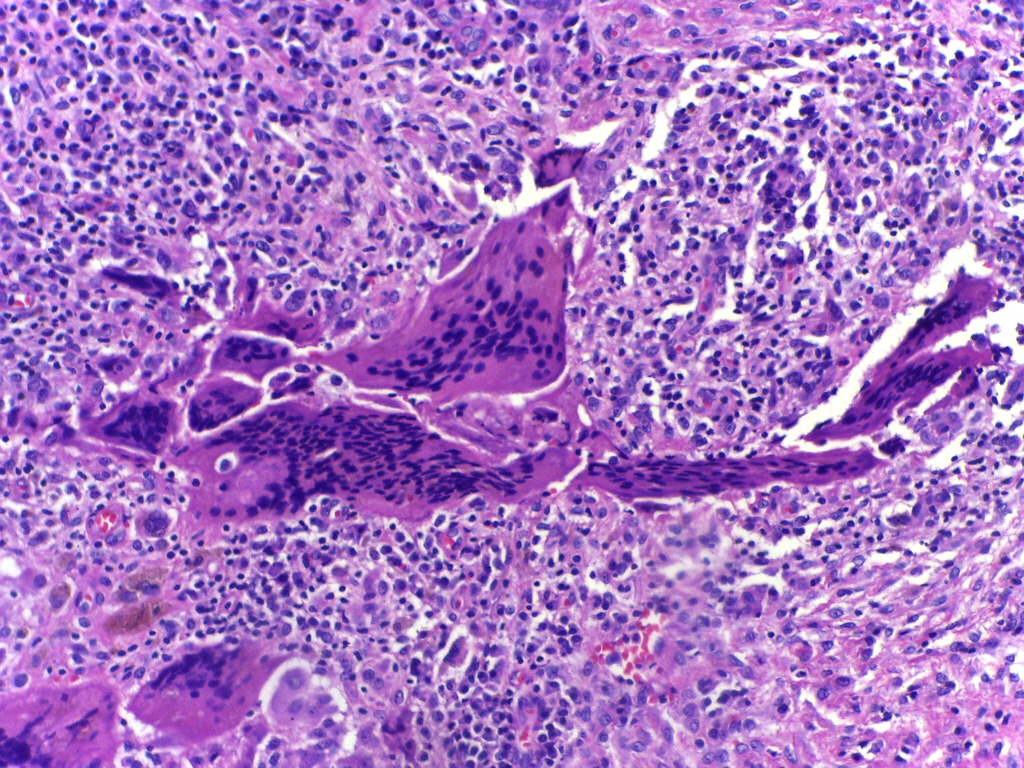 Бывают диффузные и опухолевидные формы эозинофильных гранулем. Чаще они имеют вид плоской круглой опухоли с вдавлением в центре, где может наступить изъязвление. Horvath, Lonyai (1971) описали изъязвившуюся эозинофильную гранулему величиной с кулак, которая симулировала раковую опухоль.
Бывают диффузные и опухолевидные формы эозинофильных гранулем. Чаще они имеют вид плоской круглой опухоли с вдавлением в центре, где может наступить изъязвление. Horvath, Lonyai (1971) описали изъязвившуюся эозинофильную гранулему величиной с кулак, которая симулировала раковую опухоль.
Характерной клинической картины у этих опухолей, как и у многих доброкачественных, нет. У молодых больных ставится ошибочный диагноз «гастрит», «язвенная болезнь», а у пожилых — чаще всего — диагноз рака желудка. При локализации в пилорическом отделе могут отмечаться явления стеноза привратника (Н. П. Пивинский, В. 3. Прохур, 1975). У больных с эозинофильной гранулемой иногда наблюдается психическая неустойчивость, предрасположение к аллергии, эозинофилия (Lencz, Besznyak, 1965). Последнее обстоятельство подчеркивает Seidl (1970), который относит это заболевание к аллергическим. Shiiler (1964) описал двух больных с эозинофильными гранулемами, одному из которых сделана резекция желудка, а другой лечен консервативно из-за малой выраженности симптоматики. Точный диагноз возможен только после гистологического исследования.
Точный диагноз возможен только после гистологического исследования.
К доброкачественным опухолям желудка надо отнести и так называемую лимфоидную гиперплазию (болезнь Briquet). Сущность этого редкого заболевания еще не выяснена, процесс, по мнению Krejczy, Kopacz (I968), граничит с лимфоидной реакцией и злокачественной опухолью, напоминающей медленно развивающуюся лимфосаркому. Поражаются в основном слизистая и подслизистая оболочки, но может вовлекаться в процесс и мышечная оболочка — образуются опухолевидные инфильтраты и изъязвления (83%). Болезнь Брикета протекает доброкачественно, может появиться у больных с длительным течением язвенной болезни. Диагностика трудна. Больных оперируют, как правило. с диагнозом рака желудка, так как рентгенологическое исследование обнаруживает ригидность желудочной стенки и дефекты наполнения с изъязвленными краями.
К уникальным наблюдениям надо отнести , которые выявляются, как правило, в детском возрасте. Lebreuil, de Salmon (1970) описали успешное удаление тератомы желудка у новорожденного, прослеженного после операции в течение 4 лет. Не чаще встречаются миксомы. П. И. Тихов (1916) ссылается лишь на наблюдение Hacker, удалившего из желудка миксому, величиной с голову взрослого человека. В книге А. В. Мельникова (1954) упоминаются остеомы и остеохондромы желудка. Нам удалось найти описание лишь одного подобного наблюдения (Г. Д. Кошуг, В. В. Корлацан, 1974).
Не чаще встречаются миксомы. П. И. Тихов (1916) ссылается лишь на наблюдение Hacker, удалившего из желудка миксому, величиной с голову взрослого человека. В книге А. В. Мельникова (1954) упоминаются остеомы и остеохондромы желудка. Нам удалось найти описание лишь одного подобного наблюдения (Г. Д. Кошуг, В. В. Корлацан, 1974).
Диагностика гранулематозных васкулитов
Лабораторное обследование для выявления маркеров гранулематозного васкулита включает в себя определение в крови пациента антинуклеарного фактора на HEp-2 клетках, антител к цитоплазме нейтрофилов.
Синонимы русские
Антинуклеарный фактор (АНФ), антиядерные антитела, антинуклеарные антитела (АНА), антитела к цитоплазме нейтрофилов, АНЦА.
Синонимы английские
ANCA, аntinuclear аntibodies (ANA), Hep-2 Substrate, ANA-Hep2, аnti-neutrophilic/cytoplasm antibody.
Метод исследования
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
В медицинской практике определение в крови пациента антинуклеарного фактора на HEp-2 клетках, антител к цитоплазме нейтрофилов применяется для диагностики гранулематозного васкулита.
Исследование рекомендуется проводить при обследовании пациентов с подозрением на гранулематозный васкулит, выявлении астмы, синусита, мигрирующей инфильтрации в легких, сердечной недостаточности, миокардита, пурпуры, гломерулонефрита, почечной недостаточности, желудочно-кишечного кровотечения неясной природы, ишемии кишечника с перфорацией. А также при необходимости установления причин лихорадки, болей в мышцах и суставах, мононевритов, полинейропатии конечностей, для дифференциальной диагностики с другими аутоиммунными заболеваниями, мониторинга эффективности терапии, прогнозирования вероятности рецидивов заболевания.
Гранулематозный васкулит (синдром Чарга – Стросс, аллергический гранулематозный ангиит, эозинофильный гранулематоз с полиангиитом) – редкое неизлечимое заболевание, связанное с воспалительным поражением кровеносных сосудов (мелкого и среднего калибра), расположенных в различных органах тела. Из-за воспалительных изменений в сосудах может нарушаться кровоток в жизненно важных органах (сердце, легкие, почки, головной мозг).
Наиболее частым клиническим признаком синдрома Чарга – Стросс является бронхиальная астма. Однако заболевание характеризуется разнообразными клиническими проявлениями: высокая лихорадка, сыпь на коже, желудочно-кишечное кровотечение, сильные боли и онемение кистей и стоп.
Точные причины развития заболевания до сих пор неизвестны. Вероятно, гиперреактивность иммунной системы при данной патологии провоцируется совокупностью генетической предрасположенности и воздействия на организм факторов окружающей среды (аллергены, некоторые лекарственные препараты). Возможными факторами риска развития синдрома Чарга – Стросс являются возраст старше 40 лет, бронхиальная астма или частые риниты в анамнезе.
Возможными факторами риска развития синдрома Чарга – Стросс являются возраст старше 40 лет, бронхиальная астма или частые риниты в анамнезе.
Общепринятыми являются 6 диагностических критериев гранулематозного васкулита: астма, повышение количества эозинофилов в периферической крови более 10 %, синусит, инфильтрация в легких (возможно, преходящая), гистологическая верификация, мононевриты или полинейропатия конечностей. При наличии 4 из 6 диагностических признаков можно говорить о том, что пациент страдает гранулематозным васкулитом.
В течении заболевания выделяют 3 фазы: аллергический ринит и астма, эозинофильная пневмония или гастроэнтерит, системное поражение кровеносных сосудов с гранулематозным воспалением.
Фаза васкулита обычно развивается в течение 3 лет от начала заболевания, клинически это проявляется патологией легких (астмой, пневмонитом), верхних дыхательных путей (аллергическим ринитом, синуситом, полипозом носовой полости), сердечно-сосудистой системы (сердечная недостаточность, миокардит, инфаркт миокарда), кожи (пурпура, сыпь), почек (гломерулонефрит, гипертензия, почечная недостаточность), полинейропатия конечностей, пищеварительной системы (желудочно-кишечное кровотечение, ишемия кишечника с перфорацией, аппендицит, панкреатит, холестаз), лихорадка, боли в мышцах и суставах.
В настоящее время не существует специфических исследований для выявления гранулематозного васкулита. При обследовании пациентов с подозрением на синдром Чарга – Стросс необходимо проводить следующие обследования: исследование в крови пациента антител к цитоплазме нейтрофилов (положительно у 70 % больных), уровня эозинофилов, выполнение клинического и биохимического анализов крови, обзорной рентгенографии органов грудной клетки, компьютерной томографии легких, бронхоскопии, биопсии легких.
Лечение гранулематозного васкулита является поддерживающим и направлено на достижение устойчивой ремиссии и увеличение продолжительности жизни таких пациентов. Для этого применяются глюкокортикостероиды, циклофосфамид, азотиаприн, внутривенное введение иммуноглобулинов, альфа-интерферона и проведение плазмафереза.
Залог успешного лечения этой группы больных – ранняя диагностика заболевания и назначение адекватной терапии. При отсутствии лечения пятилетняя выживаемость пациентов при данной патологии составляет 25 %.
Для чего используется исследование?
- Для обследования пациентов при подозрении на гранулематозный васкулит;
- для дифференциальной диагностики с другими аутоиммунными заболеваниями;
- для мониторинга эффективности терапии;
- для прогнозирования рецидивов заболевания.
Когда назначается исследование?
- При выявлении у пациента астмы, повышения количества эозинофилов в периферической крови более 10 %, синусита, инфильтрации в легких (возможно преходящей), сердечной недостаточности, миокардита, пурпуры, гломерулонефрита, почечной недостаточности, желудочно-кишечного кровотечения неясной природы, ишемии кишечника с перфорацией;
- при необходимости установления причин лихорадки, болей в мышцах и суставах, мононевритов или полинейропатии конечностей.
Что означают результаты?
Референсные значения
1. Антинуклеарный фактор
Титр:
Результат: отрицательный.
2. Антитела к цитоплазме нейтрофилов
Титр:
Результат: не обнаружены.
Если уровень исследуемых антител в крови пациента находится в пределах референсных значений, значит, у него отсутствует гранулематозный васкулит.
Если в крови у пациента выявлены исследуемые антитела, то следует заподозрить синдром Чарга – Стросс и провести углубленное обследование больного.
Что может влиять на результат?
Вероятность ложноположительного результата исследования повышается у пожилых людей, больных злокачественными новообразованиями, хроническими заболеваниями или инфекциями.
причины, диагностика, лечение — клиника «Добробут»
Лечение гранулемы: клинические рекомендации
Гранулема – небольшое ограниченное узловое скопление грануляций в ткани, развивающееся в ответ на хронический воспалительный процесс или присутствие инородного тела. Причины образования гранулемы – различные инфекционные и неинфекционные агенты. В некоторых случаях этиология заболевания неизвестна. Послеоперационная гранулема представляет собой уплотнение (узелок) на поверхности или в толще рубца. Чаще всего ее образование – это реакция на инородное тело (нерассасывающийся шовный материал). При гнойной гранулеме возникают боль, повышение температуры тела, гиперемия в области уплотнения.
В некоторых случаях этиология заболевания неизвестна. Послеоперационная гранулема представляет собой уплотнение (узелок) на поверхности или в толще рубца. Чаще всего ее образование – это реакция на инородное тело (нерассасывающийся шовный материал). При гнойной гранулеме возникают боль, повышение температуры тела, гиперемия в области уплотнения.
Эозинофильная гранулема
Этим термином обозначают патологию неясной этиологии, характеризующуюся интенсивной пролиферацией ретикулогистиоцитарных элементов с образованием в костях инфильтратов.
Обычно поражаются кости:
- таза;
- черепа;
- позвоночника.
Заболевание развивается медленно. Первые симптомы эозинофильной гранулемы – припухлость и болезненность в очаге поражения. В дальнейшем возможны спонтанные переломы.
У детей отмечаются случаи самопроизвольной стабилизации и регресса процесса (вплоть до полного выздоровления). При необходимости лечения гранулемы назначают глюкокортикостероиды (местно и/или парентерально), проводят ПУВА-терапию.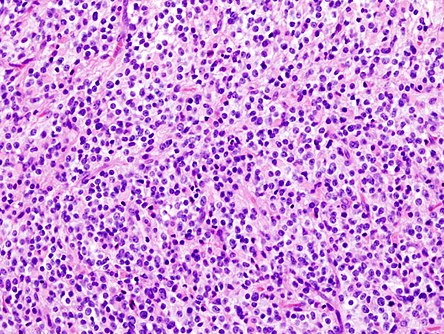
Заболевание пиогенная гранулема
Пиогенные гранулемы – сосудистые узелки красного цвета с влажной или покрытой корками поверхностью. Размер образований обычно не превышает 20 мм в диаметре. Эпидермис, покрывающий сосудистые узелки, достаточно тонкий, поэтому «болячка» легко кровоточит. Во время беременности образования иногда разрастаются (так называемая опухоль десен беременных, или телеангиэктатический эпулис).
Заболевание пиогенная гранулема диагностируется так: проводят иссечение ткани с последующим гистологическим исследованием. Лечение заключается в удалении (иссечении или кюретаже) и электрокоагуляции. Возможны рецидивы заболевания. Подробнее о патологии читайте на нашем сайте https://www.dobrobut.com
Как вылечить гранулему у ребенка
Причины кольцевидных гранулем у детей неизвестны. Ученые полагают, что в формировании заболевания участвуют клеточные иммунные реакции четвертого типа и патологии тканевых моноцитов. Иногда клинические проявления болезни наблюдаются после длительной инсоляции, укусов насекомых, травм, вакцинации.
Развитие кольцевидной гранулемы – это доброкачественный процесс, характеризующийся образованием узелков или папул, которые формируют своеобразное кольцо вокруг участков неизмененной кожи. Высыпания желтовато-коричневого, телесного или голубоватого цвета расположены в виде единичных или множественных очагов. Характерная локализация – тыльная поверхность кистей, стоп. Очаги поражения могут сливаться, образуя кольца.
У детей часто наблюдается спонтанный регресс высыпаний. Если процесс распространенный или высыпания беспокоят (возникают зуд, боль) – назначают лечение. Вылечить гранулему у ребенка можно с помощью мазей с кортикостероидами и внутриочагового введения гормональных препаратов. Также успешно применяются ПУВА-терапия, импульсный лазер.
Гранулема на корне зуба
Периапикальные и апикальные гранулемы – те, которые развиваются на верхушке корня зуба или вокруг него. Они состоят из пролиферирующей массы грануляционной ткани, населенной бактериями. Формирование «зубных» гранулем – это попытка организма остановить распространение инфекционного процесса из зубов на другие органы и ткани.
Периапикальные гранулемы растут медленно. Они могут достигать нескольких сантиметров в диаметре. Небольшие образования (несколько миллиметров в диаметре) не имеют четко определенных границ, а потому их трудно идентифицировать. Обычно периапикальные гранулемы не «выдают» себя какими-либо симптомами. Лишь присоединившаяся вторичная инфекция может спровоцировать развитие боли.
Гранулема верхушки корня зуба – проявление верхушечного периодонтита с образованием грануляционной ткани. Основной фактор формирования гранулемы на корне зуба – бактериальная инфекция. Вокруг гранулемы образуется капсула из коллагеновых волокон. При удалении зуба мешковидное образование обычно извлекают вместе с зубом.
Удаление гранулемы на корне зуба проводят путем апикальной резекции. К сожалению, ее единственной альтернативой является удаление зуба.
Гранулема — Справочник по медицине PRO7
Некоторые заболевания крови сопровождаются патологическими изменениями костей орбиты (острые лейкозы, эозинофильная гранулема и др. ). [Стр.88]
). [Стр.88]
Часто встречаются глазные осложнения при кариесе зубов, гранулемах, скрытых абсцессах у верхушки зуба. При этом возникают периоститы, абсцесс глазницы, кератиты, иридоциклиты. [Стр.373]
В глазах, энуклеированных по поводу гранулематозных увеитов, находят нередко при гистологическом исследовании токсо-плазмы в хориоретинальных гранулемах (W ). [Стр.171]
Лечение — хирургическое при единичных гранулемах и рентгенотерапия — при множественных, которые ведут к излечению. Отмечены и случаи спонтанного излечения. [Стр.113]
Излечение наступает только после операций на придаточных пазухах или удаления кариозных зубов, корней, особенно с гранулемами и кистами на фоне использования антибиотиков и местной терапии. [Стр.336]
Хроническая гранулема (ложная опухоль). Хронические гранулемы встречаются часто клинически они симулируют новообразование. Для постановки правильного диагноза показана биопсия. [Стр.411]
| Рис. 200. Хроническая гранулема (ложная опухоль) правой орбиты. |
| Рис. 5. Гранулема в плоской части цилиарного тела и окружающая ее клеточная инфильтрация (больная Л.). |
Смотреть другие источники с термином Гранулема :
[Стр.112]
[Стр.113]
[Стр.113]
[Стр.214]
[Стр.229]
[Стр.285]
[Стр.291]
[Стр.308]
[Стр.329]
[Стр.336]
[Стр.511]
[Стр.226]
[Стр.231]
[Стр.362]
[Стр.261]
[Стр.324]
[Стр.331]
[Стр.519]
[Стр.89]
[Стр.108]
[Стр.108]
[Стр.411]
[Стр.430]
[Стр.119]
[Стр.122]
[Стр.211]
[Стр.76]
[Стр.133]
[Стр.50]
[Стр.25]
[Стр.25]
[Стр.29]
[Стр.31]
[Стр.34]
[Стр.36]
[Стр.38]
[Стр.38]
[Стр.39]
[Стр.40]
[Стр.41]
[Стр.47]
[Стр.48]
Эозинофильная гранулема | Педиатрическое ортопедическое общество Северной Америки (POSNA)
Учебное пособие
Ключевые точки:
- Эозинофильная гранулема — доброкачественная солитарная опухоль кости.
- Должен исключать множественные поражения и мультисистемное вовлечение (гистиоцитоз клеток Лангерганса).
- Часто встречается в черепе, нижней челюсти, позвоночнике и длинных костях. Поражение позвоночника может прогрессировать до деформации плоского позвонка.
- Лечение варьируется от наблюдения, биопсии с костной пластикой или без нее, инъекции метилпреднизолона или внутренней фиксации при надвигающемся переломе / деформации.
Описание:
Гистиоцитоз клеток Лангерганса (LCH) включает спектр заболеваний, включающих клональную пролиферацию гистиоцитов или дендритных клеток и макрофагов. Спектр варьируется от простых одиночных поражений костей до лейкозоподобных заболеваний. Эозинофильная гранулема (ЭГ) является наиболее частым проявлением LCH и представляет собой доброкачественное единичное поражение кости.Он может поражать любую кость и чаще встречается в черепе, нижней челюсти, позвоночнике, ребрах и длинных костях. В длинных костях, таких как бедренная кость, плечевая кость и ключица, ЭГ часто представляет собой умеренно деструктивное литическое поражение с характерным «выбитым» видом. (Селедка, 2014)
Эпидемиология:
ЭГ составляет 1% всех опухолей костей и составляет от 60 до 80% всех случаев LCH, причем 80% случаев поражают детей и подростков. (Анджелини, 2017)
Клинические результаты:
Большинство поражений ЭГ выявляются случайно.Поражения обычно протекают бессимптомно, но иногда могут быть болезненными. При наличии симптомы могут включать перелом, боль, отек, деформацию или поражение мягких тканей (DiCaprio, 2014; Hoover, 2007). Также может наблюдаться субфебрильная температура и повышенная скорость оседания эритроцитов (Herring, 2014).
В позвоночнике 6,5-25% опухолей костей составляют ЭГ. В позвоночнике ЭГ чаще всего локализуется в грудном отделе, за которым следует поясничный отдел позвоночника, и составляет от 6,5 до 25% всех опухолей костей позвоночника. В зависимости от расположения в позвоночнике симптомы могут быть серьезными, наиболее частыми из которых являются боль, болезненность при пальпации, ограничение движений или кривошея.Неврологические симптомы и нестабильность позвоночника встречаются редко. (Angelini, 2017)
Пациентам с известным или предполагаемым поражением черепа или позвоночника необходимо тщательное обследование, включая полное неврологическое обследование. Также важны лабораторные исследования, включая базовую лабораторную панель, маркеры воспаления, исследования свертывания крови и анализ мочи, чтобы дифференцировать ЭГ от инфекции и других причин литического поражения костей. (DiCaprio, 2014)
При макроскопическом осмотре поражения ЭГ обычно заполнены мягким красновато-коричневым материалом с редкими кровоизлияниями или кистами.Микроскопически поражения ЭГ характеризуются гистиоцитами и часто эозинофилами, но также могут присутствовать плазматические клетки и клетки Лангерганса. Клетки Лангерганса — это большие мононуклеарные гигантские клетки с зазубренными ядрами и бледной цитоплазмой, содержащие классические гранулы Бирбека в форме теннисной ракетки, видимые под электронной микроскопией. (Селедка, 2014)
Исследования изображений:
Рентгенограммы демонстрируют единичное литическое поражение. Классически поражения позвонков у растущих детей являются остеолитическими и приводят к образованию плоского позвонка с сохранением задних элементов и дисковых пространств.(Hoover, 2007)
После того, как поражение было идентифицировано, следует предпринять поиск дополнительных очагов поражения. Это может включать осмотр скелета или сканирование костей; однако исследование скелета предпочтительнее, так как некоторые поражения не будут визуализированы с помощью сцинтиграфии. (Herring, 2014) КТ может быть полезна для подтверждения диагноза и определения степени коркового нарушения. Также может использоваться МРТ, она очень чувствительна, но неспецифична. (Гувер, 2007)
Этиология:
Патогенез ЭГ остается неясным, теории относительно этиологии включают инфекционный, неопластический или даже аутоиммунный процесс (Hoover, 2007; DiCaprio, 2014; Angelini, 2017).Однако мутация гена BRAF была обнаружена более чем в 50% клеток LCH, что свидетельствует о неопластическом процессе (DiCaprio, 2014).
Обращение:
У детей часто наблюдается спонтанное разрешение ЭГ. Лечение может состоять только из наблюдения или биопсии для подтверждения диагноза (Angelini, 2017). Биопсия может сопровождаться выскабливанием и / или аутогенной костной пластикой (Plasschaert, 2002). Поражения позвоночника с риском нестабильности или поражения длинных костей с риском патологического перелома могут быть показанием для внутренней фиксации (Ghanem, 2003).Было показано, что в позвоночнике иммобилизации корсетом достаточно для ремоделирования и восстановления высоты позвонков (Plasschaert, 2002). Кроме того, метилпреднизолон внутри очага поражения является еще одним вариантом, который обеспечивает облегчение симптомов и, возможно, ингибирует индуцированную IL-1 резорбцию кости (Angelini, 2017; Mavrogenis, 2012).
Осложнения:
Первичное осложнение — патологический перелом. У пациентов с моностозом наблюдается 100% выживаемость и низкая частота рецидивов (DiCaprio, 2014).
Артикул:
- Анджелини, А; Mavrogenis, AF; Римонди, E; Росси, G; Ruggieri, P. Современные концепции диагностики и лечения эозинофильной гранулемы кости. J Orthop Traumatol 2017; 18: 83-90
- Ди Каприо, MR; Робертс, TT. Диагностика и лечение гистиоцитоза клеток Лангерганса. JAAOS 2014; 22: 643-652
- Ганем, I; Толо, VT; D’Ambra, P; Malogalowkin, MH. Гистиоцитоз кости из клеток Лангерганса у детей и подростков.J Педиатр Ортоп 2003; 23: 124-130
- Сельдь JA. Доброкачественные опухоли опорно-двигательного аппарата. В: Селедка JA ed Tachdjian’s Детская ортопедия. 5-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2014: 1083-1127
- Гувер, КБ; Розенталь, Д.И.; Манкин, Х. Гистиоцитоз клеток Лангерганса. Skeletal Radiol 2007; 36: 95-104
- Mavrogenis, AF; Абати, CN; Bosco, G; Ruggieri, P. Внутрипочвенное введение метилпреднизолона при болезненной одиночной эозинофильной гранулеме аппендикулярного скелета у детей.J Педиатр Ортоп 2012; 32: 416-422
- Plasschaert, F; Крейг, C; Bell, R; Коул, WG; Wunder, JS; Альман, BA. Эозинофильная гранулема: поведение детей отличается от поведения взрослых. JBJS Br 2002; 84-В: 870-2
Ведущие участники:
Эрик Кристиансон MD
Карен Бовид, доктор медицины
Эозинофильная гранулема кости черепа
J Cytol. Октябрь-декабрь 2009 г .; 26 (4): 156–157.
Рашми Каул
Кафедры патологии, анатомии и лучевой терапии, Медицинский колледж Индиры Ганди, Шимла, Химачал-Прадеш, Индия
Нилам Гупта
Кафедры патологии, анатомии и лучевой терапии, Медицинский колледж Индиры Ганди, Шимла, Химачал-Прадеш, Индия
Сурав Гупта
Кафедры патологии, анатомии и лучевой терапии, Медицинский колледж Индиры Ганди, Шимла, Химачал-Прадеш, Индия
Маниш Гупта
Кафедры патологии, анатомии и лучевой терапии, Медицинский колледж Индиры Ганди, Шимла, Химачал-Прадеш, Индия
Кафедры патологии, анатомии и лучевой терапии, Медицинский колледж Индиры Ганди, Шимла, Химачал-Прадеш, Индия
Адрес для корреспонденции: Dr.Рашми Каул, здание пожарных, Стоукс-плейс, Шимла, Индия. Электронная почта: ni.oc.oohay@aniarhsnavihs
Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии оригинальная работа правильно процитирована.
Эта статья цитируется в других статьях в PMC.
Abstract
Эозинофильная гранулема — это разновидность гистиоцитоза-X неизвестной этиологии.Эозинофильная гранулема возникает как единичное или множественное поражение костной ткани. Это чаще встречается у детей или молодых людей, хотя может быть обнаружено в любом возрасте. Также могут быть затронуты другие участки, такие как легкие и желудочно-кишечный тракт. Это редкий случай эозинофильной гранулемы, которая проявляется лобной головной болью. Рентгенологические и цитологические данные были характерны для болезни.
Ключевые слова: Аспирационная цитология, эозинофильная гранулема, головная боль
Введение
Эозинофильная гранулема (ЭГ) — доброкачественная форма трех клинических вариантов гистиоцитоза клеток Лангерганса (ГКЛ).Два других варианта — это болезнь Леттерера-Сиве и болезнь Ханда-Шюллера-Кристиана. Термин «эозинофильная гранулема» впервые был введен Лихтенштейном и Яффе в 1940 году [1]. ЭГ характеризуется единичными или множественными поражениями скелета и преимущественно поражает детей, подростков и молодых людей. Одиночные поражения встречаются чаще, чем множественные. Когда возникают множественные поражения, новые костные поражения появляются в течение одного или двух лет. Может быть задействована любая кость; наиболее распространенные участки включают череп, нижнюю челюсть, позвоночник, ребра и длинные кости.[2–4] Симптомы включают локальную боль, болезненность, отек, лихорадку и лейкоцитоз. Поражения обычно начинают регрессировать примерно через три месяца, но для их исчезновения может потребоваться до двух лет. ЭГ имеет хороший прогноз и может спонтанно регрессировать; он чрезвычайно радиочувствителен. [5] Мы представляем один такой случай с лобной головной болью, который был диагностирован при тонкоигольной аспирационной цитологии.
История болезни
Женщина в возрасте 36 лет обратилась в медицинское отделение с жалобой на головную боль.Ощущаемая боль локализовалась в лобной области черепа и в течение последних двух месяцев носила тупой и непрерывный характер. При пальпации ощущалась припухлость во фронтальной области черепа, которая была мягкой консистенции, с минимальной болезненностью над припухлостью. Казалось, что в центре кость прогнулась. В анамнезе не было травм или рвоты, связанных с головной болью. Результаты гематологического исследования в пределах нормы. Рентгенограмма черепа выявила единичный перфорированный участок деструкции кости с острыми краями в теменной области.Рентгенограмма грудной клетки и УЗИ брюшной полости патологий не выявили. Аксиальная компьютерная томография (КТ) срезов черепа показала остеолитическое поражение теменной кости с правой стороны с небольшим неповрежденным костным фрагментом в центре (секвестр пуговицы). Внутренняя и внешняя пластины черепа были размыты []. При аспирации тонкой иглой очага поражения были обнаружены как слои, так и отдельные эозинофилы, смешанные с макрофагами и гигантскими клетками. Макрофаги содержали проглоченный мусор и эритроциты [].Эозинофильная гранулема лобной кости диагностирована на основании цитологических и рентгенологических данных.
Осевые срезы КТ черепа на окне кости, показывающие остеолитическое поражение теменной кости с правой стороны
Микрофотография, показывающая макрофаги с проглоченными остатками на фоне эозинофилов и эритроцитов (Гимза, × 400)
Обсуждение
Эозинофильная гранулема — доброкачественное заболевание, поражающее детей и молодых людей, особенно мужчин.Одиночная ЭГ является причиной большинства случаев ЛКГ, обычно с поражением костей и реже лимфатических узлов, легких или кожи. [6] Одиночное поражение кости может протекать бессимптомно или вызывать боль в костях из-за расширения костного мозга; могут возникнуть патологические переломы. [2,7] Отличительные морфологические поражения всей группы заболеваний гистиоцитоза Лангерганса состоят в увеличивающихся эрозивных скоплениях гистиоцитов, обычно в костномозговой полости.
Клинические и рентгенологические данные часто недостаточно конкретны для постановки диагноза.Цитология очень помогает в диагностике эозинофильной гранулемы кости. [6] Морфологически ключевой особенностью является идентификация клеток Лангерганса с характерными бороздчатыми, складчатыми, зазубренными ядрами в соответствующей среде, которая включает различное количество эозинофилов и гистиоцитов, включая многоядерные формы, часто похожие на остеокласты или тутоноподобные гигантские клетки, нейтрофилы и маленькие лимфоциты. [6,8] Концентрация эозинофильного инфильтрата варьируется от разбросанных зрелых клеток до пластинчатых масс клеток.Иногда участки некроза кости могут прерывать клеточный инфильтрат. Пенистые клетки также могут собираться в группы, которые не имеют клинического значения, поскольку эти группы представляют собой фагоцитоз липидных остатков.
Может быть задействована любая кость. Череп, длинные кости верхних конечностей и плоские кости поражаются в порядке убывания частоты [6]. Одиночные поражения встречаются чаще, чем множественные. Когда поражения множественные, новые костные поражения возникают в течение одного или двух лет, но это состояние по-прежнему классифицируется как EG.Радиологи должны знать, что дополнительные ЭГ кости, возникающие в течение четырех лет после первоначального диагноза, следует интерпретировать как локализованную форму гистиоцитоза клеток Лангерганса. Эта дифференциация важна, потому что прогноз более благоприятен при очаговом заболевании с многоочаговым диссеминированным заболеванием, которое затрагивает органы, отличные от скелетной системы. Подобные поражения могут возникать в легких, коже и желудке как одноочаговые поражения или как часть мультифокального заболевания.Поражение легких встречается у 20% пациентов с ЭГ и в более старшей группе (возраст 20–40 лет). Поражение легких тесно связано с курением. Диффузные легочные инфильтраты могут быть проявлением скрытой костной ЭГ [5]. У 50–75% пациентов заболевание носит моностозный характер, а поражение черепа наблюдается у 50% пациентов. Болезнь имеет способность спонтанно регрессировать и значительно радиочувствительна. Прогноз эозинофильной гранулемы был благоприятным. [9]
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Ссылки
2. Азуз Е.М., Сайгал Г., Родригес М.М., Подда А. Гистиоцитоз клеток Лангерганса: патология, визуализация и лечение поражения скелета. Pediatr Radiol. 2005; 35: 103–15. [PubMed] [Google Scholar] 3. Хауими А.С., Аль-Хавсави З.М., Джамиль А.Н. Необычное расположение эозинофильной гранулемы. Saudi Med J. 2004; 25: 1489–91. [PubMed] [Google Scholar] 4. Park SH, Park J, Hwang JH, Hwang SK, Hamm IS, Park YM. Эозинофильная гранулема черепа: ретроспективный анализ. Педиатр Нейрохирург.2007. 43: 97–101. [PubMed] [Google Scholar] 5. Ян Дж. Т., Чанг Ч. Н., Луи Т. Н., Хо Ю. С.. Эозинофильная гранулема черепа — сообщение о четырех случаях. Чангэн И Сюэ За Чжи. 1993. 16: 257–62. [PubMed] [Google Scholar] 6. Джайн А., Алам К., Махешвари В., Джайн В., Хан Р. Одиночная эозинофильная гранулема локтевой кости: диагноз на основе тонкоигольной аспирационной цитологии. J Cytol. 2008. 25: 153–6. [Google Scholar] 7. Грейс ЧП, Ханкин FM. Эозинофильная гранулема. Лечение солитарных поражений костей. Clin Orthop Relat Res. 1990; 257: 204–11.[PubMed] [Google Scholar] 8. Mukhopadhyay S, Mitra PK, Ghosh S. Touton как гигантская клетка в лимфатическом узле в случае гистиоцитоза клеток Лангерганса. J Cytol. 2007; 24: 191–2. [Google Scholar] 9. Ховарт Д.М., Гилкрист Г.С., Муллан Б.П., Вайзман Г.А., Эдмонсон Дж. Х., Шомберг П.Дж. Гистиоцитоз из клеток Лангерганса: диагностика, лечение и исход. Рак. 1999; 85: 2278–90. [PubMed] [Google Scholar]
Эозинофильная гранулема, статья
[1]
Банг В.С., Ким К.Т., Чо Д.К., Сунг Дж.К., Первичная эозинофильная гранулема шейного отдела позвоночника у взрослых, проявляющаяся как радикуломиелопатия.Журнал Корейского нейрохирургического общества. Июль 2013 г. [PubMed PMID: 24044083]
[2]
Islinger RB, Kuklo TR, Owens BD, Horan PJ, Choma TJ, Murphey MD, Temple HT, гистиоцитоз клеток Лангерганса у пациентов старше 21 года. Клиническая ортопедия и сопутствующие исследования. 2000 Oct; [PubMed PMID: 11039811]
[3]
Кокрейн Л.А., Принц М., Кларк К., Гистиоцитоз клеток Лангерганса в педиатрической популяции: представление и лечение проявлений головы и шеи.Журнал отоларингологии. 2003 Feb; [PubMed PMID: 12779259]
[4]
Шервани Р.К., Ахтар К., Кадри С., Рэй П.С., Эозинофильная гранулема нижней челюсти: диагностическая дилемма. Отчеты о делах BMJ. 2014 Apr 3; [PubMed PMID: 24700031]
[5]
Баджрачарья Б., Пудель П., Баджрачарья Д., Бхаттачарья С., Шакья П. Эозинофильная гранулема нижней челюсти: диагностическая проблема.Медицинский журнал Университета Катманду (KUMJ). Апрель-июнь 2018 г .; [PubMed PMID: 30636766]
[6]
Prasad GL, Divya S, Эозинофильная гранулема шейного отдела позвоночника у взрослых: обзор. Мировая нейрохирургия. 2019 Май; [PubMed PMID: 30771538]
[7]
Öğrenci A, Batçık OE, Ekşi MŞ, Koban O, ящик Пандоры: эозинофильная гранулема в мозжечковом углу — должны ли мы ее открывать? Нервная система ребенка: ЧНС: официальный журнал Международного общества детской нейрохирургии.2016 авг [PubMed PMID: 26661575]
[8]
Haupt R, Minkov M, Astigarraga I, Schäfer E, Nanduri V, Jubran R, Egeler RM, Janka G, Micic D, Rodriguez-Galindo C, Van Gool S, Visser J, Weitzman S, Donadieu J, гистиоцитоз клеток Лангерганса ( LCH): рекомендации по диагностике, клиническому обследованию и лечению пациентов в возрасте до 18 лет. Детская кровь и рак. 2013 фев [PubMed PMID: 23109216]
[9]
Huang WD, Yang XH, Wu ZP, Huang Q, Xiao JR, Yang MS, Zhou ZH, Yan WJ, Song DW, Liu TL, Jia NY, гистиоцитоз клеток Лангерганса позвоночника: сравнительное исследование клинических, визуализационных особенностей и диагностика у детей, подростков и взрослых.Журнал позвоночника: официальный журнал Североамериканского общества позвоночника. 2013 сен [PubMed PMID: 23602327]
[10]
Lalitha Ch, Manjula M, Srikant K, Goyal S, Tanveer S, Христианская болезнь Ханд-Шуллера: отчет о редком случае с устными проявлениями. Журнал клинико-диагностических исследований: JCDR. 2015 Янв; [PubMed PMID: 25738095]
[11]
Аль-Моханнади М., Якоуб Р., Суфи М.Э., Эльсабах Х.М., Тандассери Р.Б., Желудочно-кишечный тракт: Болезнь Леттерера Сиве: необычное желудочно-кишечное заболевание.Журнал гастроэнтерологии и гепатологии. 2016 июн; [PubMed PMID: 26757250]
[12]
Чадха М., Агарвал А., Агарвал Н., Сингх М.К. Одиночная эозинофильная гранулема лучевой кости. Необычный дифференциальный диагноз. Acta orthopaedica Belgica. 2007 июн; [PubMed PMID: 17715738]
[13]
Ma J, Laird JH, Chau KW, Chelius MR, Lok BH, Yahalom J, гистиоцитоз клеток Лангерганса у взрослых связан с высокой распространенностью гематологических и солидных злокачественных новообразований.Лекарство от рака. 2019 Янв; [PubMed PMID: 30597769]
[14]
Кобаяши М., Тодзё А., Гистиоцитоз клеток Лангерганса у взрослых: достижения в патофизиологии и лечении. Наука о раке. 2018 Dec; [PubMed PMID: 30281871]
[16]
Gaensler EA, Carrington CB, Открытая биопсия при хроническом диффузном инфильтративном заболевании легких: клинические, рентгенографические и физиологические корреляции у 502 пациентов.Летопись торакальной хирургии. 1980 ноя. [PubMed PMID: 7436611]
[17]
Ватанабэ Р., Тацуми К., Хашимото С., Тамакоши А., Курияма Т., Клинико-эпидемиологические особенности легочного гистиоцитоза X. Внутренняя медицина (Токио, Япония). Октябрь 2001 г. [PubMed PMID: 11688843]
[18]
Badalian-Very G, Vergilio JA, Degar BA, MacConaill LE, Brandner B, Calicchio ML, Kuo FC, Ligon AH, Stevenson KE, Kehoe SM, Garraway LA, Hahn WC, Meyerson M, Fleming MD, Rollins BJ, Recurrent BRAF мутации гистиоцитоза клеток Лангерганса.Кровь. 2010 сен 16; [PubMed PMID: 20519626]
[19]
Tran G, Huynh TN, Paller AS, Гистиоцитоз клеток Лангерганса: неопластическое заболевание, вызванное мутациями пути Ras-ERK. Журнал Американской академии дерматологии. Март 2018 г. [PubMed PMID: 29107340]
[20]
Кумар Н., Сайед С., Винаяк С., Диагностика гистиоцитоза клеток Лангерганса по тонкоигольной аспирационной цитологии: отчет о болезни и обзор цитологической литературы.Международное исследование патологии. 2011 20 января; [PubMed PMID: 21331166]
[21]
Рай С., Шридеви Х. Б., Пай Р. Р., Саньял П., Случай мультифокальной эозинофильной гранулемы с вовлечением позвоночника и таза у молодого взрослого: радиопатологическая корреляция. Индийский журнал медицинской и детской онкологии: официальный журнал Индийского медицинского общества [PubMed PMID: 29333031]
[22]
Али-Рида А., Браунштейн С., О’Коннор М., Гилберг С., Тан Т., Гистиоцитоз клеток Лангерганса у 18-месячного ребенка с периорбитальным целлюлитом.Саудовский офтальмологический журнал: официальный журнал Саудовского офтальмологического общества. 2018 январь-март; [PubMed PMID: 29755272]
[23]
Каул Р., Гупта Н., Гупта С., Гупта М., Эозинофильная гранулема кости черепа. Журнал цитологии. 2009 окт; [PubMed PMID: 21938183]
[24]
Анджелини А., Маврогенис А.Ф., Римонди Э., Росси Г., Руджери П. Современные концепции диагностики и лечения эозинофильной гранулемы кости.Журнал ортопедии и травматологии: официальный журнал Итальянского общества ортопедии и травматологии. 2017 июн; [PubMed PMID: 27770337]
[25]
Незафати С., Яздани Дж., Шахи С., Мехриари М., Хаджмохаммади Э., Результат операции как единственное лечение эозинофильной гранулемы челюстей. Журнал стоматологии (Шираз, Иран). 2019 сен; [PubMed PMID: 31579697]
[26]
Камаль А.Ф., Лутфи APWY, Диагностика и лечение гистиоцитоза клеток Лангерганса с поражением костей у педиатрических пациентов: отчет о клиническом случае.Летопись медицины и хирургии (2012). 2019 сен; [PubMed PMID: 31452877]
[27]
Zhou Z, Zhang H, Guo C, Yu H, Wang L, Guo Q, Управление эозинофильной гранулемой у педиатрических пациентов: хирургическое вмешательство и хирургия в сочетании с послеоперационной лучевой терапией и / или химиотерапией. Нервная система ребенка: ЧНС: официальный журнал Международного общества детской нейрохирургии. 2017 апр. [PubMed PMID: 28247113]
Эозинофильная гранулема | Программа ординатуры и стипендий по патологии
Эозинофильная гранулема
Здесь представлены гистиоциты клеток Лангерганса с нечеткой бледно-розовой цитоплазмой.Ядра часто бывают складчатыми или зазубренными. Болезнь Леттерера-Сиве, болезнь Ханда-Шуллера-Кристиана и эозинофильные гранулемы считаются одним и тем же основным заболеванием, гистиоцитозом клеток Лангерганса, с разными проявлениями. Клетки Лангерганса являются моноклональными, что указывает на то, что это заболевание, вероятно, является неопластическим.
Это заболевание может привести к конечной стадии развития сотового легкого, как в этом случае у ребенка с диссеминированным гистиоцитозом из клеток Лангерганса.
Здесь проиллюстрировано характерное обнаружение ЭМ в клетках Лангерганса; гранула Бирбека.Обратите внимание на стержневидные трубчатые конструкции с центральной линейной плотностью. Иногда конечный конец расширяется, создавая вид теннисной ракетки.
Эти неопухолевые опухоли могут быть ограничены легкими или быть частью системного заболевания, такого как гистиоцитоз X или болезнь Леттерера-Сиве. Имеется обширный гистиоцитарный инфильтрат и ксантоматозный (Gk. xanthos — желтый) вид. Часто присутствуют и другие воспалительные клетки, включая лимфоциты, плазматические клетки и, как в этом случае, эозинофилы.Могут присутствовать гигантские клетки (не показаны).
Эозинофильная гранулема легкого — одна из форм гистиоцитоза клеток Лангерганса — LCH, который часто является мультисистемным заболеванием. Клетки Лангерганса — это дендритные клетки, которые обычно распределены в различных органах, включая легкие. Иммуногистохимически они являются S-100-положительными, и гранулы Бирбека могут быть продемонстрированы на ЭМ. Список органов, которые могут быть вовлечены в LCH, включает гипоталамус, печень, кости, селезенку и костный мозг в дополнение к легкому.Существует связь с курением и повышенной заболеваемостью карциномой легких. Поражения бронхоцентрические и обычно образуют небольшие кисты; регресс часто следует за прекращением курения. Методы лечения включают отказ от курения, стероиды, цитотоксические агенты и хирургическое вмешательство. В некоторых случаях требуется трансплантация, но после трансплантации может произойти рецидив.
Из коллекции слайдов покойного доктора Чарльза Куна
Эозинофильная гранулема: опухоли кости
Общая информация
- Это доброкачественная пролиферация клеток Лангерганса, обычно сопровождающаяся эозинофилами, лимфоцитами, нейтрофилами и рассеянными плазматическими клетками.
- Могут быть одиночные или множественные поражения, ограниченные костью
- 70% случаев приходится на одиночное поражение
- Редко приводит к диссеминированному системному заболеванию
- Считается нарушением иммунной регуляции или реактивного процесса, а не новообразованием
- Диссеминированные формы могут поражать все системы органов
- Болезнь Ханда-Шуллера-Кристиана (1-5 лет): хронический диссеминированный гистиоцитоз
- Болезнь Леттерера-Сиве (<1 года): острый или подострый диссеминированный гистиоцитоз, со смертельным исходом
- Одиночный EG в два раза чаще, чем мультифокальный EG
- Может возникать из любой кости и любого участка кости (эпифизарный, метафизарный, диафизарный)
- Рентгенологически изменчивый внешний вид: может казаться доброкачественным (географически) или злокачественным (проницаемый или съеденный молью)
Болезнь Ганда-Шуллера-Христиана
Триада:
- Деструктивные поражения скелета
- Экзофтальм
- Несахарный диабет
- У 10% пациентов с унифокальной ЭГ развивается мультифокальная и экстраскелетная болезнь
- Обычно <5 лет
- Гепатоспленомегалия, аденопатия, анемия, лихорадка, неврологические жалобы
- Смертельный исход на 15%
- Любая кость, но 90% имеют поражение черепа
Болезнь Леттерера-Сиве
- Развивается на 1-м году жизни
- Распространенная болезнь и небольшие поражения костей
- Со смертельным исходом у 95% детей, которые развиваются до 1 года жизни
Клиническая презентация
Признаки / симптомы:
- Боль и отек мягких тканей
- Болезнь височной кости клинически неотличима от среднего отита или мастоидита
- Может подняться температура
- Периферическая эозинофилия легкой степени (5-10% пациентов)
- Распространенность: мужские пристрастия (2: 1)
Возраст:
- 1 месяц — 71 год
- Самый распространенный возраст 5-15 лет
- 85% в течение первых трех десятилетий
- 60% в течение первой декады
Сайтов:
- Плоские кости (чаще всего — 70%)
- Череп
- Таз
- бедра
- Плечевая кость
- Руки и ноги при одиночной болезни редки
Рентгенологическая презентация
Макропатология
- Общий вид не отличительный
- В зависимости от состава ячеек может быть желтым, серым или коричневым
- Старые очаги желтого цвета из-за регрессии и накопления липидов в гистиоцитах и клетках Лангерганса
- Имеется внутриочаговое кровоизлияние
Микроскопическая патология
- Клетка Лангерганса для диагностики и клональной пролиферации
- В ядрах видна выраженная ядерная бороздка (кофейное зерно)
- Также состоит из эозинофилов и других воспалительных клеток (недиагностический компонент)
- Соотношение воспалительных клеток и клеток Лангерганса варьирует
- Митотическая активность низкая
- Эозинофилы доминируют в некоторых областях, образующих диффузные пласты, за исключением клеток Лангерганса
- Гранулы Бирбека: электронная микроскопия демонстрирует гранулы, которые часто имеют форму теннисной ракетки и образуются из сложных впячиваний в клеточную мембрану
- Виментин, CD1 и S-100 положительность
Дифференциальная диагностика
- Остеомиелит
- Гранулематозное воспаление
- Болезнь Ходжкина
Биологическое поведение
- Обычно действует как доброкачественное заболевание
- Отдельные поражения могут пройти частичное или полное спонтанное разрешение
- Пациенты с одиночными поражениями подвержены риску развития дополнительных костных поражений в течение от 6 месяцев до 2 лет
- Взрослые пациенты с более чем 3 поражениями костей подвержены риску поражения внутренних органов, хотя смерть от ЭГ у взрослых встречается редко
- Дети с множественными поражениями костей подвержены риску поражения внутренних органов, которое может привести к смерти.Дети младше 2 лет, у которых развивается диссеминированное заболевание, подвергаются наибольшему риску смерти
Лечение
- Большинство пациентов излечиваются с помощью выскабливания или инъекции стероида в очаг поражения
- Кюретаж и костная пластика длинных и опорных костей с риском перелома
- Стероиды для внутриочагового введения для костей, не несущих веса
- Полное заживление может занять год
- Низкие дозы облучения могут быть полезны при недоступных поражениях
- Плоскость позвонка зафиксирована и осмотрена
Прогноз
- Полное заживление после операции может занять 1 год
- Пациенты с внутрикостной ЭГ подвержены риску развития дополнительных поражений
- Pateints, у которых развиваются дополнительные костные поражения, подвержены риску поражения органов.
- Взрослые редко умирают, независимо от степени поражения, хотя дети, особенно в возрасте до 2 лет, чаще умирают от диссеминированного заболевания
В центре внимания болезни: комплекс эозинофильной гранулемы кошек
EGC включает поражения (подобные изображенным выше), которые поражают кожу, кожно-слизистые соединения и ротовую полость кошек. Сам термин часто используется в качестве окончательного диагноза, что в большинстве случаев неуместно, поскольку обычно основной причиной является аллергия.
Что заставляет иммунную систему реагировать таким образом?
Это просто способ, которым кошка показывает, что у нее аллергическая реакция на что-то: обычно это аллергены окружающей среды, пищевые аллергены или укусы насекомых (особенно блох или комаров). Также может быть генетический фактор. В некоторых случаях мы не знаем, что вызывает поражения, и поэтому мы называем себя идиопатическими.
- Гранулема: обычно находится на внешней стороне задних конечностей, на лице или внутри рта.Другие проявления — опухшие подушечки лап и кошки с толстым подбородком. Эти пациенты обычно чувствуют себя комфортно в своей коже.
- Зубной налет: обычно находится на внутренней стороне задних конечностей и на животе. Вторичная инфекция является обычным явлением, и зуд часто бывает тяжелым.
- Индолезная язва: выглядит как вдавленная язва верхнего края (-ей) губы. Зуд и боль возникают редко.
Как ставится диагноз?
Анамнез, реакция на терапию и последующая частота рецидивов могут дать ключ к разгадке основной причины EGC.Пациентам может потребоваться серия неинвазивных основных диагностических тестов и / или в конечном итоге может потребоваться биопсия кожи, чтобы исключить другие более серьезные состояния, такие как рак кожи.
Что делать, если у моей кошки такое заболевание?
Некоторые кошки поддаются лечению только антибиотиками. Другим нужны стероиды или более сильная иммуносупрессивная терапия. Что наиболее важно, мы также исследуем и устраняем основные аллергии, чтобы с течением времени использовать меньше лекарств.
Часто задаваемые вопросы
- Моей собаке нужен тест на аллергию, но мы вводим стероидные препараты в уши.Мне нужно прекратить прием этих лекарств? Недавнее исследование показало, что 7-дневного прекращения приема местных ушных препаратов Mometamax® и Posatex® (содержащих стероид мометазон) было достаточно для достоверных внутрикожных тестов на аллергию, если домашнее животное получало местные ушные препараты только в течение 14 дней или меньше. Следует рассмотреть более длительные периоды отмены, если питомец долгое время принимал лекарства местного действия.
- Результаты теста на пищевую аллергию моей собаки показывают, что у моей собаки аллергия на все пищевые ингредиенты. Чем кормить собаку? Тесты на аллергию крови на пищевую аллергию собак доступны во многих лабораториях, но их использование неоднозначно.За последние 20 лет были опубликованы многочисленные исследования, подчеркивающие их недостатки. Недавно были опубликованы данные еще одного исследования [i], чтобы еще больше поставить под сомнение достоверность результатов этих тестов. Как дерматологи, мы не рекомендуем тестирование на аллергию крови на пищевую аллергию, а, скорее, рекомендуем провести испытание строгой гипоаллергенной диеты с использованием только ограниченного набора рецептурных продуктов от проверенных производителей.
- Что лучше от кожного зуда, Atopica® или Apoquel®? Короткий ответ: они оба одинаково эффективны.Недавно опубликованное исследование [ii] показало, что после 84 дней терапии оценка зуда в группе Atopica® улучшилась на 61,5%, а у собак в группе Apoquel® — на 61%.
[i] Харди и др. Пищевая специфическая реактивность сывороточных IgE и IgG у собак с кожными заболеваниями и без них: отсутствие корреляции между лабораториями. Vet Dermatol. 2014. 25 (5): 447-45
.
[ii] Литтл и др. Слепое рандомизированное контролируемое клиническое исследование, сравнивающее эффективность и безопасность оклацитиниба и циклоспорина для борьбы с атопическим дерматитом у собак, принадлежащих клиенту.Vet Dermatol. 2015. Фев; 26 (1): 23-30
Эозинофильная гранулема кости | Радиология
Своеобразное деструктивное гранулематозное поражение кости было впервые обнаружено и независимо описано в 1940 году Отани и Эрлихом (18) и Лихтенштейном и Яффе (14). Поражения подобного типа ранее были описаны Finzi (6) в 1929 г., Mignon (16) в 1930 г. и Schairer (21) в 1938 г. Они, однако, не рассматривали поражение как отдельную сущность и назвали его как миелома с преобладанием эозинофилов, грануляционная опухоль кости и остеомиелит с эозинофильной реакцией соответственно.Выражение Лихтенштейна и Яффе «эозинофильная гранулема кости» было широко распространено. До 1 июля 1945 г. в литературе зафиксировано 48 приемлемых случаев. К ним добавляются 5 случаев, о которых говорится в этой статье, что составляет в общей сложности 53 опубликованных случая.
Этиология
Причина эозинофильной гранулемы кости пока неизвестна. Травма считается значительной, но в большинстве случаев доказательства причинной связи отсутствуют. Окрашивание по Цилю-Нильсену и инокуляция на морских свинок материала из поражений не выявили туберкулезные палочки.Другие бактериологические исследования показали отсутствие каких-либо микроорганизмов с какой-либо степенью частоты. В настоящее время большинство авторов считают поражение воспалительного типа, но возбудитель болезни не выявлен.
Пол и возраст пациентов
Из 53 случаев, описанных в литературе (включая настоящую серию), 36 были у мужчин и 7 — у женщин; в 10 случаях пол не указывался.
Заболеваемость в зависимости от возраста на момент установления диагноза в результате операции или вскрытия показана в таблице 1.
Самым младшим пациентом был шестимесячный мальчик, самому старшему — пятидесяти восьмилетний мужчина. Как указано в таблице, эозинофильная гранулема чаще встречается в более молодой возрастной группе, 64% случаев приходится на лиц моложе двадцати лет. Хотя это заболевание чаще всего встречается в детстве, оно не ограничивается детьми и молодыми людьми.
Расположение поражений
В подавляющем большинстве случаев поражения ограничены костью. Тем не менее, было описано несколько случаев (15, 22) внекостной эозинофильной гранулемы, примером которых является случай 3 в этой статье.
Костные поражения обычно единичные и затрагивают кости черепа или таза, позвонки, ребра и длинные кости.
 Данное предупреждение не устанавл … Википедия
Данное предупреждение не устанавл … Википедия