чем отмыть с кожи ребенка, мебели, линолеума
Фукорцин является незаменимым средством, если необходимо обработать мелкие раны и ссадины, он прекрасно подсушивает и обеззараживает, поэтому часто применяется и при лечении ветрянки.
Средство содержит агрессивные красящие элементы, окрашивающие кожу надолго и смыть ярко-малиновые следы с лица, рук и волос не так просто. Чтобы кожа приобрела естественный цвет, потребуется немало усилий, если нет времени ждать, когда «окрас» исчезнет естественным путем.
Проще всего посетить баню или сауну, но если такой возможности нет, можно применить другие методы. Существует ряд способов, причем для лица и тела потребуются разные средства.
Чем отмыть Фукорцин с рук
Средство «въедается» в кожу надолго и мытье рук с использованием обычного мыла в этом случае не даст особого эффекта. Чтобы удалить остатки лекарства можно применить следующие способы:
- Смешать нашатырный спирт (2 столовых ложки) и перекись водорода (3 столовых ложки).
 Полученной смесью протрите кожу с помощью ватного тампона, и малиновый цвет быстро сойдет.
Полученной смесью протрите кожу с помощью ватного тампона, и малиновый цвет быстро сойдет. - Протереть кожу рук спонжем, смоченным в водке или этиловом спирте. Затем тщательно вымыть кожу с хозяйственным мылом.
- Провести обработку кожи спиртом и салициловой кислотой, смешанными в равных долях.
- Соединить измельченное хозяйственное мыло с настойкой календулы в таких пропорциях, чтобы смесь имела кремообразную консистенцию. Полученным средством протереть кожу до полного очищения и вымыть руки теплой водой.
- Приготовить аналогичным способом смесь из перекиси водорода, добавив хозяйственное мыло и очистить кожу мягкими массирующими движениями.
Пытаясь отмыть Фукорцин, не следует сильно тереть кожу, это приведет к появлению раздражения. После того как вы избавитесь от остатков лекарства, смажьте руки смягчающим кремом.
Чем можно отмыть Фукорцин с лица
Кожа на лице намного нежнее, чем на прочих участках тела, и методы, которые прекрасно подойдут для рук, могут негативно на ней отразиться. Чтобы отмыть Фукорцин с лица применяются более деликатные средства, например:
Чтобы отмыть Фукорцин с лица применяются более деликатные средства, например:
Витамин С
Несколько грамм витамина нужно растворить в теплой воде и нанести на лицо, мягко втирая средство. После того как окрашенные участки приобретут естественный цвет, удалите смесь с лица, протерев его спонжиком, предварительно нанеся на него небольшое количество детского крема.
Кроме удаления следов красящего вещества, метод позволит насытить кожу полезными веществами.
Смесь детского крема и растительного масла
Чтобы удалить Фукорцин с лица таким способом приготовьте смесь из жидкого детского крема и растительного масла, взятого в равных долях, и нанесите ее на кожу лица. После того как средство полностью впитается, смойте теплой водой.
Мыло
Растворите в воде детское или хозяйственное мыло и 5–6 раз в день втирайте полученное средство в те участки кожи, где это необходимо.
Следует отметить, что этот способ не является «скоропомощным», понадобится 18–20 процедур.
Удаление красящего вещества с зубов
Иногда Фукорцин попадает и в ротовую полость, окрашивая язык и зубы. Чтобы избавиться от следов лекарства, выжмите сок из половинки лимона и добавьте 1 столовую ложку пищевой соды. При помощи зубной щетки и полученного средства тщательно почистите зубы.
Соду часто используют в качестве отбеливателя для зубов, но это средство можно применять и при удалении Фукорцина с тела.
Как очистить кожу ребенка после ветрянки
Фукорцин часто назначают детям для обработки сыпи при ветряной оспе. Лучше дождаться, пока малиновый оттенок сойдет с лица и тела ребенка самостоятельно, чтобы не вызывать дополнительного раздражения на коже.
Но если вам все же необходимо удалить следы лекарства с кожи ребенка как можно скорее сделайте это при помощи раствора детского мыла или детского крема. Эти средства не навредят нежной коже малыша и помогут избавиться от пятен.
Удаляем Фукорцин с одежды и различных поверхностей
Поскольку Фукорцин – раствор, он часто попадает на различные поверхности: его можно пролить на пол, диван, испачкать ванну и раковину, к тому же он часто оставляет следы на одежде.
Одежда
- Нанесите на пятна раствор сульфата натрия для тканей и сразу же постирайте вещь, пока средство не навредило материалу. Чтобы химикат не разъел тканевые волокна, используйте раствор низкой концентрации.
- При сильном загрязнении используйте хлорную известь. Средство очень сильного действия, поэтому не следует его применять для синтетических и требующих деликатного обращения материалах. Хлорная известь больше подходит для материалов с плотной структурой, волокна тонких тканей она «разрыхляет», что приводит к быстрому износу.
- Для светлых вещей лучше всего подойдет отбеливатель «Ваниш». Одежду или постельное белье замочите с применением средства на 2-3 дня, после чего постирайте в обычном режиме.
Если вы опасаетесь, что выбранное средство может испортить ткань, не используйте его сразу, а попробуйте на небольшом участке материала.
Мебель
Удалить Фукорцин с мебели намного сложнее, чем с одежды, но это вполне возможно.
- При помощи пищевой соды, обмакнув в нее влажную тряпочку или поролоновую губку. Чистка займет немало времени, но убрать следы лекарства получится.
- Усилить действие соды можно, добавив к ней ацетон или водку, это средство способно убрать не только свежие, но и застарелые пятна с дивана.
- Быстро справиться с загрязнением на мебели поможет салициловая кислота (2%). Нанесите средство на 1-2 минуты на пятно, после чего смойте его водой.
Удалям Фукорцин с пола
Удалить пятна с кафельного пола не составит большого труда, но для того, чтобы смыть их с линолеума, потребуются сильные средства, например:
- жидкие отбеливатели;
- хлоросодержащие порошки;
- сульфат натрия.
Если при помощи отбеливателя и средств с содержанием хлора для удаления пятен потребуется много времени, и мыть пол придется не один раз, то сульфат натрия подействует быстро. Его наносят на пятна на несколько минут, а после быстро смывают, поскольку агрессивное вещество может повредить покрытие.
Его наносят на пятна на несколько минут, а после быстро смывают, поскольку агрессивное вещество может повредить покрытие.
Ванна и раковина
Нередко лекарственный раствор наносят именно в ванной, в результате чего на сантехнике остаются яркие пятна. Убрать их ненамного легче, чем очистить кожу лица и тела, вещество «въедается» в поверхность и просто стереть его не получится.
Возьмите ватный тампон, смоченный в ацетоне, и тщательно протрите им пятна на сантехнике. Это займет много времени, но результат будет обязательно. Если у вас нет ацетона, замените его жидкостью для удаления лака или любым ацетоносодержащим раствором.
При очищении различных поверхностей при помощи химических веществ, используйте перчатки, чтобы не повредить кожу рук.
Как быстро смывается фукорцин — Инженер ПТО
Вирусную экзантему, которая характерна ветряной оспе, часто, обрабатывают различными антисептическими средствами для обеззараживания поверхности кожных покровов, что значительно снижает вероятность развития вторичных бактериальных инфекций. Одним из таких антисептических препаратов является раствор Кателлани, именуемый также Фукорцином. Данное антисептическое средство оставляет характерные красные пятна, которые можно удалить при желании. Как отмыть Фукорцин с кожи после ветрянки?
Одним из таких антисептических препаратов является раствор Кателлани, именуемый также Фукорцином. Данное антисептическое средство оставляет характерные красные пятна, которые можно удалить при желании. Как отмыть Фукорцин с кожи после ветрянки?
В данной информационной статье мы поговорим об этом препарате и расскажем, чем смыть Фукорцин после ветрянки.
Состав и действие раствора Кастеллани
Раствор Кастеллани относится, как мы уже упоминали выше, к антисептическим средствам наружного применения и считается высокоэффективным средством, активным в отношении грибков, бактерий и микробов. Фукорцин имеет характерный насыщенный красный цвет, благодаря входящему в состав анилиновому красителю – фуксину. Это органическое соединение с выраженным антибактериальным действием было получено еще в 19 веке и сегодня широко применяется в промышленности и фармацевтике.
Фуксин въедается в кожу после первого применения, что усложняет удаление стойкого малинового цвета с кожных тканей.
Помимо анилинового красителя в состав жидкости Кастеллани входят: этиловый спирт, борная кислота, фенол, резорцин, ацетон и дистиллированная вода. Состав, как вы видите, достаточно сложный, но это не главное.
Фенол, входящий в состав Фукорцина, способен быстро проникать в кожные ткани и при этом попадает в кровь, что даже в самых малых дозах приводит к токсическому отравлению организма. Реакция организма на интоксикацию вполне стандартная:
- Головокружение;
- Резкое снижение артериального давления;
- Слабость и вялость;
- Тошнота;
Помимо этого, гидроксибензол (фенол) быстро испаряется. Пары данного химического соединения не менее токсичны и попадают в организм при дыхании. Большое количество данного токсического вещества в организме способно спровоцировать различные серьезные недуги:
- Поражение головного мозга;
- Поражение нервной системы;
- Паралич дыхательной системы;
Это не весь список возможных последствий отравления данным токсическим веществом. Однако если соблюдать рекомендации по использованию Фукорцина, этого, как правило, не случается.
Однако если соблюдать рекомендации по использованию Фукорцина, этого, как правило, не случается.
Учитывая токсичность данного антисептического средства, его использование невозможно на больших участках кожных покровов, а также не рекомендуется его применять при беременности и в самом раннем возрасте.
Какое действие оказывает Фукорцин при ветряной оспе? Фактически, данный препарат имеет несколько свойств:
- Обработка жидкостью Кастеллани ветряночной экземы, практически, исключает развитие бактериальных осложнений со стороны кожных тканей;
- Данное средство способствует подсушиванию ветряночных пузырьков, что немного ускоряет процесс заживления сыпи и ненадолго устраняет зуд;
- Снимает воспаление и отечность;
Все это, конечно, хорошо, но чем отмыть Фукорцин с лица после ветрянки? Ведь далеко не каждый человек будет рад ходить в «боевом индейском раскрасе» после выздоровления.
Способы сведения красных пятен
Прежде всего, настоятельно не рекомендуется пытаться удалить красные пятна в период течения заболевания, так как это может спровоцировать повреждение везикул и в образовавшиеся ранки, скорее всего, попадут вредоносные формы жизни (бактерии, например). В итоге, все закончится неприятными кожными нарушениями в виде рубцов, а от них достаточно сложно избавиться.
В итоге, все закончится неприятными кожными нарушениями в виде рубцов, а от них достаточно сложно избавиться.
На самом деле, лучше не думать на тему: «Чем смыть Фукорцин с кожи после ветрянки?», так как корочки сдирать тоже не рекомендуется, а когда корочки отпадут, то пятна, пожалуй, к тому времени исчезнут самостоятельно, так как они смываются водой постепенно, поэтому требуется некоторый промежуток времени.
Но если уже действительно необходимо избавиться от остаточных пятен, то ниже мы предлагаем небольшой список методов, позволяющих от них избавиться значительно быстрее.
Чем отмыть Фукорцин после ветрянки:
- Самый простой способ для удаления красных пятнышек. Понадобится небольшое количество перекиси водорода и обычное мыло. Мыло мелко накрошить и добавить в емкость с перекисью, тщательно размешать до образования вязкой массы. Втирать в «красные» места эпидермиса с помощью щетки или вехотки;
- Другое не менее действенное средство, для которого понадобится хозяйственное мыло, ноготки (календула лекарственная, не ногти) и перекись водорода.
 Мыло необходимо предварительно измельчить, затем все ингредиенты добавить в одну емкость и перемешивать до образования густой массы. Полученную массу втирать в кожу и смывать холодной водой;
Мыло необходимо предварительно измельчить, затем все ингредиенты добавить в одну емкость и перемешивать до образования густой массы. Полученную массу втирать в кожу и смывать холодной водой; - Более опасный метод. Берем спиртовой раствор салициловой кислоты 1% и аккуратно наносим с помощью тампона или ватного диска на пятнышки. Растираем и быстро смываем;
- Еще один экстремальный метод. Берем нашатырный спирт и перекись водорода и смешиваем в пропорции 1:2. Полученная жидкость пахнет крайне неприятно, поэтому можете добавить немного детского шампуня или эфирного масла. С помощью ватного диска или тампона быстро втираем в кожу, а после быстро смываем водой. Предварительно, диск лучше отжать, чтобы на кожу попало меньшее количество жидкости;
Учитывая, что данные методы не совсем безопасны, проводить это с кожей лица крайне не рекомендуется.
Чем смыть Фукорцин с лица после ветрянки:
- Берем растительное масло и растираем «пятнистые» места кожи. Достаточно эффективно, хоть и просто;
- Крошим мыло на мелкие кусочки и смешиваем с водой в емкости до образования густой массы.
 Полученное средство втираем в кожу и смываем водой. Повторять процедуру нужно раз 15-20 в день, тогда пятна исчезнут в течение суток;
Полученное средство втираем в кожу и смываем водой. Повторять процедуру нужно раз 15-20 в день, тогда пятна исчезнут в течение суток; - Сауна и баня – верные помощники в удалении пятнышек;
- Подойдут средства для снятия макияжа, но не рекомендуется делать это часто. Лучше всего, раз 5 в день;
Для того чтобы кожные покровы не подвергались поражению, необходимо разбавить в кипящей воде немного витамина С. Остывший раствор втирайте в кожные участки после проведения процедур.
Чем отмыть фукорцин с кожи?
Хозяйственное мыло и спиртовая настойка календулы
Мыло натирают на мелкой терке и смешивают в равных долях со спиртовой настойкой календулы. Коктейль наносят густым слоем на окрашенные участки кожи. Трут губкой средней жесткости. Смывают тепленькой водичкой.
Нашатырный спирт + перекись водорода
1 чайную ложку нашатырного спирта + 3 чайные ложки перекиси водорода перемешивают. Составом смачивают ватку и смазывают места окрашивания фукорцином. Наносят состав на 2 минуты. Позволяют добавить детского шампуня или средства для мытья посуды. Чтобы ослабить агрессивное влияние и специфический запах. Промывают водой комнатной температуры. Процесс повторяют несколько раз, с интервалом в несколько часов, пока не достигнут желаемого эффекта.
Наносят состав на 2 минуты. Позволяют добавить детского шампуня или средства для мытья посуды. Чтобы ослабить агрессивное влияние и специфический запах. Промывают водой комнатной температуры. Процесс повторяют несколько раз, с интервалом в несколько часов, пока не достигнут желаемого эффекта.
Жидким или обыкновенным мылом намыливают влажную губку и начинают массировать поврежденные кожные покровы. Смывают с тела прохладной водой. При глубоко проникших пятнах процедуру проводят каждый час до исчезновения пятен. Следует обратить внимание на тип кожи, чтобы не пересушить её.
Одеколон
Отлично справляется с пятнами от фукорцина. Для этого смачивают ватку или ватную палочку. Обрабатывают одеколоном поверхность. Пятна должны обесцветиться. Вместо одеколона возможно использование водки или других спиртосодержащих настоек.
Растительное масло
Масло мягко удаляет различные типы загрязнений. Без труда справиться на деликатных участках кожи. Понадобится медицинская вата или косметические диски. Пораженные участки протирают маслом. По мере их окрашивания необходимо менять ватку.
Пораженные участки протирают маслом. По мере их окрашивания необходимо менять ватку.
Аскорбиновая кислота
Препарат приобретается в аптеке в драже или ампулах. Если использовать таблетки, то их нужно растереть в порошок. К готовому порошку добавляется небольшое количество кипяченой воды и перемешивается. Смесь на ватном диске наносится на участки окрашенные фукорцином. Трут до тех пор, пока не останется следа.
Детский крем
Наносят крем на пораженный участок и оставляют на 10 минут для впитывания. Для лучшего эффекта кожу нужно массировать. Затем мягкой тряпочкой удалить остатки крема. Процедуру повторяют 4 раза до полного исчезновения пятен.
Лимон или лимонная кислота
На ватку наносят сок лимона и прикладывают к закрашенным местам. (Если использовать лимонную кислоту её необходимо развести 1 чайная ложка кислоты + 2 столовые ложки кипяченой воды). После этого смывают теплой водой. Процесс повторяют до желаемого эффекта.
Молочко для удаления макияжа
Перед применением прочитывается инструкция по применению. Наносят непосредственно на красные пятна ватной палочкой или кисточкой. Оставляют для воздействия на 2-3 минуты. Остатки молочка удаляют ватным тампоном. Процедуру повторяют через 2 часа.
Наносят непосредственно на красные пятна ватной палочкой или кисточкой. Оставляют для воздействия на 2-3 минуты. Остатки молочка удаляют ватным тампоном. Процедуру повторяют через 2 часа.
Скраб для тела
Берется любой скраб для тела и наносят на загрязнения. Немного массируют и смывают теплой водой. Мягкие частички скарба не агрессивно сказывается на коже и отлично убирают следы краски.
Баня или сауна
При визите в баню или сауну тело размягчается и поры открываются. Происходит отслаивание эпителия, где обнаруживается насыщенность фукорцина. Можно применять различные виды мыла, а также гели и шампуни.
Сливочное масло
При использовании данного метода не будет страдать сухая кожа. Берут кусочек сливочного масла и втирают в пораженные места. Оставляют на 3-5 минут для размягчения кожных покровов. Затем снимаю остатки мягкой тряпочкой или ваткой. Процедуру повторяют до удаления пятен.
Салициловая кислота + оливковое масло
3 столовые ложки оливкового или растительного масла + 1 чайная ложка салициловой кислоты. Приготовленным составом смазать места скопления пятен. Оставляют для воздействия на 2-5 минут и вытирают чистой тряпочкой или диском. Возможно использование салициловой мази, тогда маслом её сдабривать не обязательно.
Приготовленным составом смазать места скопления пятен. Оставляют для воздействия на 2-5 минут и вытирают чистой тряпочкой или диском. Возможно использование салициловой мази, тогда маслом её сдабривать не обязательно.
Перекись водорода
Прекрасно удаляет красные следы от фукорцина. Характеризуется отбеливающим эффектом. На окрашенный участок наносят небольшое количество перекиси. Оставляют на 2-3 минуты. Смывают теплой водой.
Крем для бритья
Небольшое количество крема наносят на проблемные участи кожи. Ожидают 5-10 минут, пока крем не подсохнет. После этого промывают большим количеством воды.
Детское масло для тела Johnsjns Baby
Протирают места подверженные воздействию фукорцина. Массируя, втирают в причинные места. Затем остатки вытирают ватным тампоном. Процедуру можно повторять несколько раз в день.
Нередки случаи, когда фукорцином замазаны не только тело, но волосы и зубы (неосторожно открыли флакон)
Как удалить фукорцин на волосах?
Перекись водорода + шампунь
Промываем волосы обычным шампунем с добавлением перекиси водорода 3% 2 столовые ложки + 1 столовая ложка шампуня. Втираем состав в волосы. Оставляем для воздействия на 3-5 минут. Смываем теплой водой.
Втираем состав в волосы. Оставляем для воздействия на 3-5 минут. Смываем теплой водой.
Хозяйственное мыло
Густо намыливаем голову мылом и оставляем на 10 минут. Укутав пищевой пленкой или целлофановым пакетом. По окончании сеанса, промываем теплой проточной водой.
С осторожностью использовать лицам с сухими или подверженными химической завивке волосам.
Шампунь + лимонный сок
В равных пропорциях разводится лимонный сок + шампунь для волос. Раствор наносят на волосы. Оставляют на 20 минут. Смывают как обычно.
Любые компоненты очень сильно сушат волосы. Необходимо использовать дополнительные процедуры (маски, бальзамы, масла) по восстановлению волос.
Очистка зубов от фукорцина
Для оттирания пятен фукорцина на зубах, дополнительно к зубной пасте добавляют немного соды. Быстрого эффекта с одного раза можно не добиться. Чистку рекомендовано проводить 3-4 раза.
Полезный совет:
Пятно от фукорцина отмываются с большим трудом, поэтому лучше использовать бесцветный фукорцин.Он обладает такими же свойствами, как и красный раствор.
Интересные:
Что означают смайлики? Расшифровка значений.
Фукорцин часто применяется в домашних условиях для дезинфекции ран и других подобных целей, однако нередко довольно сильно пачкает кожу. Следы от раствора не так просто отмыть. Кожа приобретает фиолетово-розовый цвет, что выглядит неэстетично. Однако если воспользоваться комплексом средств, то от проблемы можно избавиться за самый короткий срок.
Что такое Фукорцин
Фукорцин — это антисептический раствор, предназначенный для обработки гнойных ран. Средство обладает ещё и противогрибковым свойством, что расширяет область его применения. Раствор нередко используют при микозах и кандидозах, а также при наличии ссадин и трещин кожи. Фукорцин применяют при грибковых и бактериальных поражениях кожи
В состав средства входят ацетон и борная кислота, которые губительным образом воздействуют на бактерии и грибки. Дополнительный компонент — резорцинол. Это мощный антисептик, который способствует быстрому уничтожению патогенной микрофлоры. Этот компонент в сочетании с фуксином придаёт характерный розово-фиолетовый оттенок раствору.
Дополнительный компонент — резорцинол. Это мощный антисептик, который способствует быстрому уничтожению патогенной микрофлоры. Этот компонент в сочетании с фуксином придаёт характерный розово-фиолетовый оттенок раствору.
Другое название средства — жидкость Кастеллани. Её нередко применяют для ускорения заживления ранок, которые формируются при наличии ветряной оспы. Помимо антисептического свойства, раствор способствует регенерации тканей. В результате этого все кожные повреждения быстро заживают, не оставляя после себя следа.
Фукорцин может применяться вместо зелёнки и йода для обработки эрозий и ссадин. Средство эффективно при укусах насекомых, т. к. способствует быстрому избавлению от боли и зуда.
Чем очистить кожу от Фукорцина
Очистить кожу от жидкости Кастеллани можно при помощи различных подручных средств. Некоторые люди для этого используют моющие гели для посуды, а кто-то применяет спиртосодержащие составы. Можно также прибегнуть и к народным способам очищения кожи. Однако не все из них подойдут для детей, особенно младшего возраста. Для малышей лучше применять деликатные средства, не содержащие спирта.
Однако не все из них подойдут для детей, особенно младшего возраста. Для малышей лучше применять деликатные средства, не содержащие спирта.
Моющие средства
Для удаления малиново-фиолетовых пятен можно применять хозяйственное мыло. За неимением такового рекомендуется использовать детское.
Удаление пятен происходит следующим образом:
- Необходимо смочить участки тела, с которых следует удалить пятна.
- Затем тщательно натереть их мылом и оставить на 2–3 минуты.
- После смыть тёплой водой.
Если не получилось избавиться от проблемы за 1 раз, то процедуру рекомендуется повторить. Хозяйственное мыло поможет избавиться от пятен, которые оставляет Фукорцин
Дополнительно можно использовать средство для мытья посуды:
- Его нужно нанести на кожу, которая испачкалась раствором, и оставить на 1–2 минуты.
- Затем аккуратно помассировать окрашенный участок и подождать ещё 30–60 секунд.
- Потом тщательно смыть средство с кожи под струёй тёплой воды.

Гель для мытья посуды поможет очистить кожу за 1 раз
Лицам, склонным к аллергическим реакциям, не рекомендуется использовать средства для мытья посуды. Лучше всего применять хозяйственное мыло.
Спиртовые растворы
Для удаления ярких пятен можно использовать спирт, водку или одеколон. Эти средства лучше не применять лицам с чувствительной или сухой кожей. В ином случае можно спровоцировать шелушение и раздражение.
Удаление пятен от Фукорцина спиртовыми растворами:
- Наносить спиртосодержащие средства следует только на запачканные участки кожи. Для этих целей рекомендуется использовать ватную палочку, которую необходимо обмакнуть в спирт, водку или одеколон.
- Затем нужно потереть пятно.
Конечно, этот способ займёт много времени, но поможет эффективно избавиться от остатков жидкости Кастеллани. Для удаления жидкости Кастеллани с кожи можно использовать одеколон
Ни в коем случае нельзя протирать спиртосодержащими растворами область вокруг глаз. При необходимости повторения процедуры важно выждать хотя бы 2 часа, чтобы не спровоцировать раздражение кожи.
При необходимости повторения процедуры важно выждать хотя бы 2 часа, чтобы не спровоцировать раздражение кожи.
Для оттирания пятен нельзя применять технический спирт, нужно обязательно приобрести медицинский в аптеке. В ином случае может появиться аллергия и сильное покраснение.
Народные средства
Эффективные народные средства:
- Ацетилсалициловая кислота. Потребуется несколько таблеток Аспирина, которые нужно измельчить ложкой, заранее подстелив лист бумаги на стол. Полученный порошок необходимо смешать с 1 ч. л. тёплой воды. Раствор с помощью ватной палочки нанести на запачканные участки и оставить на 5 минут. Затем смыть водой. При необходимости можно повторить.
- Настойка календулы. Нужно заранее приобрести в аптеке. В настойке необходимо смочить ватную палочку и потереть пятна. Повторить процедуру 3 раза подряд. Тереть кожу с усилием не рекомендуется.
- Нашатырный спирт и перекись водорода. Оба ингредиента нужно смешать 1:2, а также добавить 1 часть геля для душа или жидкого мыла.
 Это необходимо для предотвращения ожога. Полученную смесь нанести ватным диском на пятна и оставить на 1 минуту. Затем смыть прохладной водой. Во время нанесения смеси стараться не попадать средством на неокрашенные участки кожи.
Это необходимо для предотвращения ожога. Полученную смесь нанести ватным диском на пятна и оставить на 1 минуту. Затем смыть прохладной водой. Во время нанесения смеси стараться не попадать средством на неокрашенные участки кожи. - Аскорбиновая кислота. Потребуется либо порошок, либо таблетки. В первом случае нужно только добавить тёплую воду, чтобы получилась кашица, а во втором следует ещё предварительно измельчить аскорбинку. Полученное средство нужно нанести на пятна, оставив на 5 минут, затем смыть. При необходимости рекомендуется повторить процедуру спустя час.
- Сода. Порошок нужно развести водой до получения кашицы. Затем нанести на проблемные участки на 10 минут. Потом смыть и увлажнить кожу кремом.
- Растительное масло. Поможет не с первого раза. Но при необходимости повторять процедуру можно до 5 раз подряд. Никакого вреда не будет. Лучше всего использовать оливковое масло. Им нужно пропитать бинт и положить на проблемный участок. Если будет прикрыта чистая кожа, то ничего страшного.
 Когда бинт окрасится, то есть впитает в себя остатки жидкости, необходимо сменить его на новый.
Когда бинт окрасится, то есть впитает в себя остатки жидкости, необходимо сменить его на новый.
Перед тем как использовать аскорбиновую кислоту, аспирин, настойку календулы и нашатырный спирт, следует провести тест на индивидуальную непереносимость. Небольшое количество средства нужно нанести на локтевой сгиб и подождать пару минут. Затем руку помыть и посмотреть на кожную реакцию. Если в течение часа какие-либо негативные симптомы отсутствуют, то этот способ можно смело применять.
Когда болела ветрянкой, приходилось сталкиваться с такой проблемой, как следы от Фукорцина. Для удаления пятен использовала молочко для снятия макияжа. Наносила его ватным диском на проблемные участки и мягко массировала в течение 5 минут, затем смывала. Этот способ больше подойдёт для чувствительных участков. Если пятна стойкие, то советую применять жидкость для снятия лака. Наношу её ватной палочкой и через 30 секунд смываю. Не рекомендую применять средство в зоне лица.
Фотогалерея: средства для удаления пятен от Фукорцина
Видео: эффективные способы удаления пятен от Фукорцина с кожи
Какие средства применять не следует
Для удаления пятен с чувствительной кожи не следует применять средства, содержащие спирт. Также не рекомендуется использовать аскорбиновую и салициловую кислоты, которые могут спровоцировать раздражение. Ни в коем случае нельзя применять нашатырный спирт в чистом виде без предварительного смешивания с другими ингредиентами. Иначе можно столкнуться с ожогом или раздражением. Крайне не рекомендуется применять бензин, керосин, технический спирт и средства, содержащие высокую концентрацию хлора. Раздражение на коже может появиться при использовании агрессивных средств
Если кожа повреждена, и на ней имеются ссадины, то оптимальным способом избавления от пятен будет применение растительного масла, которое не только устраняет загрязнения, но и стимулирует процессы регенерации.
Как эффективно отмыть пятна с помощью комбинации средств
Самыми эффективными и безопасными методами являются те, что не способны спровоцировать раздражение кожи. При этом некоторые из них можно комбинировать.
Как удалить пятна с помощью хозяйственного мыла, соды и растительного масла:
- Смочить загрязнённые участки тёплой водой.
- Взять небольшой кусок хозяйственного мыла и натирать им пятна в течение минуты.
- Подождать 5 минут.
- Тщательно смыть мыло с кожи тёплой водой.
- Приготовить кашицу из соды. Разбавить 1 ч. л. порошка 1,5 ч. л. тёплой воды.
- Нанести кашицу на пятна.
- Подождать 3–5 минут. Время выдержки зависит от интенсивности окрашенных участков.
- Смыть соду прохладной водой.
- Пропитать бинт или ватные диски оливковым маслом. Можно применять и облепиховое.
- Приложить бинт или диски к пятнам. Оставить на 10 минут.
- Слегка потереть проблемные участки и убрать бинт.
 Смывать масло необязательно.
Смывать масло необязательно.
Дополнительный способ:
- Проделать указанные шаги с помощью хозяйственного мыла.
- Промыть кожу и высушить.
- Нанести с помощью ватной палочки на участки загрязнения настойку календулы и слегка потереть.
- Смыть прохладной водой.
- Нанести детский крем. Кожу после выведения пятен от Фукорцина необходимо увлажнить кремом
Для увлажнения кожи после указанных процедур можно использовать несколько способов. Рекомендуется применять детский крем или вазелин, а также можно наносить на участки воздействия питательные масла: жожоба, ростков пшеницы и т. д.
Для увлажнения кожи, восстановления после агрессивных процедур и применения спиртосодержащих растворов использую средства, в состав которых входит Пантенол. Он отлично питает и регенерирует, предотвращая появление шелушения. Снижает вероятность возникновения пигментных пятен.
Особенности удаления пятен с кожи ребёнка
Для нежной детской кожи использовать спиртосодержащие составы нельзя. Это же правило касается и кислот. Иначе могут появиться серьёзные повреждения или сильная аллергическая реакция. Для детей лучше использовать растительные масла и хозяйственное мыло. Также можно применять Хлоргексидин. Это средство не поможет избавиться от проблемы за 1 раз. Придётся использовать его для протирания испачканных участков около 3–4 раз. Однако он безопасен и эффективен. Как выглядят семена льна фото
Это же правило касается и кислот. Иначе могут появиться серьёзные повреждения или сильная аллергическая реакция. Для детей лучше использовать растительные масла и хозяйственное мыло. Также можно применять Хлоргексидин. Это средство не поможет избавиться от проблемы за 1 раз. Придётся использовать его для протирания испачканных участков около 3–4 раз. Однако он безопасен и эффективен. Как выглядят семена льна фото
Как и чем отмыть фукорцин с кожи, одежды, раковины — эффективные способы
«Фукорцин» (также краска, жидкость Кастеллани) — комбинированное лекарственное средство, в состав которого входит борная кислота, ацетон, резорцин, этиловый спирт, фенол и дистиллированная вода.
«Фукорцин» обладает антисептическими и противогрибковыми свойствами, применяется при лечении гнойничковых и грибковых поражений кожи, ссадин, неглубоких ран и трещин, эрозий. Кроме полезных свойств, препарат отличает ярко-малиновый цвет. Если им запачкалась одежда, мебель или кожные покровы, то удалить загрязнение будет не так-то просто, нужно знать, как и чем отмыть «Фукорцин».
Кроме полезных свойств, препарат отличает ярко-малиновый цвет. Если им запачкалась одежда, мебель или кожные покровы, то удалить загрязнение будет не так-то просто, нужно знать, как и чем отмыть «Фукорцин».
С кожи и зубов
Существует несколько эффективных средств и способов удаления следов «Фукорцина» с кожных покровов.
Перекись водорода с нашатырем. Смешайте одну чайную ложечку нашатырки с тремя чайными ложечками перекиси. Нанесите смесь на ватный диск или кусок бинта и приложите к испачканному «Фукорцином» участку кожи. Через три-пять минут появится ощущение жжения, сразу же смывайте средство, так как малиновое пятно уже растворилось.
Совет! Чтобы ослабить агрессивное действие средств на кожу добавьте в него чуть-чуть растительного масла или детского крема.
Спирт. Оттереть окрашенную в малиновый цвет кожу поможет медицинский (этиловый) спирт. Приложите на некоторое время в виде примочки к загрязненному участку кожи ватный диск, пропитанный спиртом.
Совет! Нельзя использовать этиловый спирт на открытых ранах. В этом случае средство лучше заменить салициловым спиртом, который не так агрессивно воздействует на кожные покровы, но при этом превосходно растворяет многие вещества, в том числе и «Фукорцин».
Ацетилсалициловая кислота (аспирин). Растворите 10 таблеток в небольшом объеме воды (должна получиться кашица), смочите в смеси ватный диск и приложите к загрязненному месту на пять-десять минут. В результате пятна «Фукорцина» станут намного бледнее. Полностью убрать цвет можно, если несколько раз смачивать ватный диск в новом растворе аспирина и прикладывать к пятну.
Хозяйственное мыло. В составе хозяйственного мыла имеется салициловая кислота, превосходно растворяющая многие вещества. Намыльте загрязненный «Фукорцином» участок кожи и дайте высохнуть. Чтобы полностью удалить малиновые пятна, потребуется повторить процедуру несколько раз.
Аскорбиновая кислота (Витамин С). Средство представлено во всех аптеках, лучше всего приобретать ее в чистом, порошкообразном виде. В 50 мл воды растворите один пакетик витамина С, смочите в растворе кусочек бинта или марли и приложите к испачканному месту на десять минут. По истечении времени снимите компресс, а остатки «Фукорцина» уберите ватным диском с растительным маслом.
В 50 мл воды растворите один пакетик витамина С, смочите в растворе кусочек бинта или марли и приложите к испачканному месту на десять минут. По истечении времени снимите компресс, а остатки «Фукорцина» уберите ватным диском с растительным маслом.
Средство для снятия макияжа (без ацетона). В его составе имеются компоненты, которые способны смыть даже очень устойчивые к обработкам краски. При этом средства для снятия макияжа очищают кожу очень бережно, не разъедают и не высушивают ее.
Совет! Используя для удаления пятен «Фукорцина» средство для снятия макияжа, следите за тем, чтобы оно не попадало на поврежденную кожу и открытые раны.
Настойка календулы (спиртовая). Подойдет как аптечный, так и самодельный вариант. Состав обладает обеззараживающими свойствами и отлично очищает кожу от некоторых веществ. Чтобы отмыть «Фукорцин» с кожи, потрите ватным диском, смоченным в настойке календулы, испачканные места. На сильное загрязнение допустимо положить примочку. В результате интенсивность окрашивания кожи заметно снизится. Несмотря на спиртовую составляющую, настойка.
В результате интенсивность окрашивания кожи заметно снизится. Несмотря на спиртовую составляющую, настойка.
Детский крем. Средство будет эффективно только в случае, если «Фукорцин» не проник глубоко в эпидермис, т.е. в первый час, как вы испачкались. Нанесите на пятна толстый слой крема и дайте хорошенько пропитать кожу. Через некоторое время верхний слой эпидермиса станет мягким — осталось потереть загрязнения пемзой или жесткой мочалкой. После процедуры желательно нанести на кожу защитный питающий крем.
Распаривание. По аналогии с детским кремом действует распаривание. Чаще всего такой метод используют, если «Фукорцином» испачкалось лицо. Закипятите воду в кастрюле, снимите с огня. Затем наклонитесь над паром, накрыв голову полотенцем (как при ингаляции). Постепенно кожа станет мягче, и оттереть с нее жидкость Кастеллани при помощи щетки или полотенца будет несложно. Щетка должна быть с мягкой щетиной во избежание микротравм.
Окрашенные «Фукорцином» зубы стоит попробовать оттереть смесью соды и сока лимона (пропорция — 1 к 1). Нанесите средство на зубную щетку и чистите зубы, пока малиновый цвет не исчезнет.
Нанесите средство на зубную щетку и чистите зубы, пока малиновый цвет не исчезнет.
С одежды
Если «Фукорцин» попал на одежду, то существуют способы убрать подобные загрязнения без следа, не повредив и не испортив при этом вещь.
Отстирать одежду от малиновых пятен проще всего при помощи хлорсодержащих отбеливателей. Такими же свойствами обладает хлорная известь и сульфит натрия. Эти вещества очень эффективно удаляют «Фукорцин», но опасны для тканей, и работать с ними необходимо максимально быстро.
Совет! Помните, что отбеливатели, имеющие в составе хлор, разрушают волокна текстиля и по этой не годятся для деликатных тканей.
Чтобы отмыть «Фукорцин» с цветной одежды, лучше воспользоваться специальным пятновыводителем (например, «Ванишем», неплохо себя показывает «Прокс» и «Антипятин»). Такие средства имеют на упаковке соответствующую маркировку, однозначно подойдут пятновыводители на основе кислорода. Замачивать одежду в растворе пятновыводителя нужно недолго. Если результат неудовлетворительный и малиновые следы на вещи остались — повторите обработку пятновыводителем.
Если результат неудовлетворительный и малиновые следы на вещи остались — повторите обработку пятновыводителем.
С мебели, пола и сантехники
Удалят пятна «Фукорцина» с мебели следующие подручные средства:
- Сода (обычная пищевая или кальцинированная). Насыпьте на влажную тряпочку или губку и хорошенько потрите загрязнение, пока оно не исчезнет.
- Сода с ацетоном. Таким средством следы «Фукорцина» выведутся гораздо быстрее. Вместо ацетона также подойдет водка. Подобный способ нельзя использовать на лакированной мебели.
- Салициловая кислота. Смоченным в средстве ватным диском обработайте испачканное место. Оставьте на одну или две минуты, после чего несильно потрите пятно мягкой губкой. Смойте средство, хорошо промокнув мокрой чистой ветошью. Сразу просушите полотенцем, если позволяет обивка — феном, чтобы влага не проникла в мягкую прослойку.

Совет! Сода с ацетоном отмоет жидкость Кастаеллани также с сантехники, бытовых приборов. Однако действовать нужно сразу, а поскольку средство достаточно агрессивное, предварительно его нужно протестировать на незаметном участке.
Чтобы отмыть ковер, испачканный «Фукорцином», воспользуйтесь крепким мыльным раствором, в который добавлено несколько капель нашатырного спирта. Нанесите состав на загрязнение, через несколько минут смойте чистой водой.
Свежие следы лекарства на линолеуме отмываются смесью соды с пятновыводителем (например, «Босом», «Ванишем»). Этот же состав эффективен при удалении пятен «Фукорцина» с пластиковых поверхностей бытовых приборов.
С акриловой ванны или раковины краска Кастеллани отмывается с помощью ацетона или жидкости для снятия лака, однако оттирать придется долго. Ни в коем случае не давайте пятну настояться, приступайте к борьбе сразу — тогда успех гарантирован.
Совет! Не оставляйте ковер после обработки высыхать естественным образом.
Обязательно удалите влагу сухой чистой ветоши, насколько это возможно.
Проникший глубоко в материал «Фукорцин» практически неистребим. Единственное, что, хотя бы теоретически, способно его одолеть — отбеливатели, в состав которых входит хлор.
Интересные факты
Ранее фукорцин применялся для разметки кожных покровов у пациентов с онкологическими заболеваниями, чтобы точнее определить области, которые будут подвергаться облучению.
Позднее препарат стал использоваться для обозначения участка, где будет производиться разрез во время проведения операции. Это объясняется тем, что «Фукорцин» не только интенсивно окрашивает кожу, но и действует как мощный антисептик, предупреждая инфицирование места надреза.
В настоящее время «Фукорцин» применяется крайне редко из-за того, что смыть препарат сложно, но его используют в качестве красителя для фломастеров и в настенной живописи. При смешивании краски Кастеллани с раствором бриллиантовой зелени образуется насыщенный и очень стойкий черно-синий цвет.
фукорцин чем оттереть
На чтение 6 мин. Просмотров 549 Опубликовано
Пятно фукорцина является одним из самых трудновыводимых. Если вдруг возникла необходимость вывести такое пятно с кожи, одежды или мебели, то вам предстоит этому делу уделить внимание и время. Ведь это вещество настолько стойкое, что его используют в маркерах для граффити, чтобы след от него не смывался. Но, несмотря на это, всё-таки можно оттереть пятна от «красной зелёнки» в домашних условиях. Чаще всего используют средства для снятия макияжа, соду, уксус и некоторую бытовую химию.
Фукорцин как отмыть с кожи
Для того, чтобы отмыть с кожи фукорцин, вам придётся запастись терпением. При попадании этого средства на кожу, она моментально окрашивается в стойкий ярко -малиновый цвет.
Фукорцин — антисептическое лекарство, способное подсушивать и убивать микробы
Чем очистить на лице
Чтобы как можно скорее сошли пятна с лица и без вреда для кожи, воспользуемся только мягкими средствами — молочком для снятия макияжа, кремом с содержанием жира или растительным маслом.. Нужно нанести на «покрашенные» участки лица и растереть, а затем удаляем его остатки. Но для получения должного эффекта, эту процедуру придется повторить много раз. Если кожа жирная, можно попробовать оттереть с хозяйственным мылом, а после — аккуратно и точечно несколько раз протереть соком лимона.
Как смыть с тела и рук
Как смыть с кожи фукорцин
Из эффективных способов :
- Лимонным соком и пищевой содой. Нанести минуты на три, а затем хорошенько потереть.
- Размочить кожу под горячей водой и с использованием хозяйственного мыла с усилием помассировать. Затем протереть перекисью.
- Раствором салициловой кислоты и дистиллированной воды в равных частях.
 Оставляем всего на 3-4 минуты.
Оставляем всего на 3-4 минуты.
Будьте осторожны! При использовании какого- либо из средств, возможна аллергическая реакция. При покраснении, зуде или жжении необходимо кожу промыть и обработать успокаивающим средством или детским кремом
Как очистить нежную детскую кожу
Если ребенок решил «поиграться» с интересной красной жидкостью и случайно измазался, нужно учесть, что кожа детей гораздо нежнее, нежели у взрослого, и сода со средствами для снятия макияжа могут вызвать у него раздражение и дискомфорт. Для очищения детской кожи следует использовать детский крем для кожи тоже с содержанием жира или растительное масло. После нанесения нежно помассировать этот участок тела, тем самым ускорить процесс впитывания. Полное удаление этих пятен произойдет не сразу. Немного ускорить этот процесс можно частым купанием с детским моющимим средством.
Самостоятельно фукорцин исчезнет, при условии однократного нанесения на кожу рук или тела, примерно через 5 дней.
Если фукорцин попал на зубы или волосы
В мире случается много разных вещей, в том числе и попадание фукорцина на зубы или волосы. Чем стмыть в таком случае? В случае, когда сея «краска» попала на зубы, стоит попробовать почистить зубы отбеливающей зубной пастой. Или содой. Нужно смешать соду с водой, чтобы получилась почти однородная масса, по консистенции похожая на зубную пасту и почистить зубы этой смесью.
Но если фукорцин попал на волосы, то есть один проверенный народный метод:
Использовать смесь любого растительного масла с нашатырем (Две части масла и одна часть нашатырного спирта) Нанести на 15 минут и промыть волосы шампунем. На светлых волосах данную процедуру придется повторить несколько раз.
Красящие способности фукорцин получил из-за содержания в нем фуксина. Это красное вещество, которое используется как в промышленности, так и в медикаментах.
Чем отстирать фукорцин с одежды
Как отстирать фукорцин с одежды максимально безопасно для ткани:
- Если вещь белого цвета, то с осторожностью для ткани, замочите ее в белизне. Это не только удалит пятна «красной зеленки» с одежды, но и предаст ей более яркий белый цвет.
- Если же вещь не белая, а другого цвета, то стоит попробовать хозяйственное мыло. Говорят, что им можно даже смывать грехи. Намочите и натрите хозяйственным мылом, затем оставьте на некоторое значительное время.
- Замочитие в растворе белизны без содерждания хлора. Это недорогой и действенный пятновыводитель для цветных вещей. Но можно воспользоваться и более дорогим и действенным пятновыводителем, например, Ваниш.
- Если же вывести пятно всё-таки не получилось, то есть еще один способ. Он не выведет пятно, но сделает его незаметным. Обесцветить данное вещество поможет раствор аспирина или же ацетилсалициловая кислота.
Когда случаются подобные проблемы с этим веществом на одежде, обычно инстинктивно начинают стирать вещь, которую покрасили, в стиральной машинке. Делать это нежелательно, если помимо этой вещи присутствуют и другие, т.к. вся партия белья приобретёт часть этого цвета.
Как вывести пятна фукорцина в доме
Чем убрать фукорцин с сантехники
С сантехнической мебели стереть фукорцин гораздо проще.
- Вам потребуется сильнодействующе средство для уборки, например, Доместос. Нанесите его на загрязненную поверхность, и оставьте на 10 минут, потрите щеткой и смойте обильным количеством воды.
- Также, хорошо очистятся пятна с помощью ацетона или обычного чистящего порошка. Для усиления эффекта, можно соединить эти два средства, не забыв при этом одеть хозяйственные перчатки.
С мебели
- Тумбочку или стол можно попробовать смочить немного поверхность водой и насыпать сверху соды. Это не оставит потом белых следов и растворений на вашей мебели. Оставьте соду на 5-10 минут и обычной мокрой тряпкой трите до удаления пятна.
- Смесь нашатыря и стружки хозяйственного мыла в равных пропорциях тоже спасут.
- Вариант с хозяйственным мылом или раствором аспирина может улучшить положение мягкой мебели. Но самым лучшим вариантом будет отдать её в химчистку.
Очистка с напольных покрытий
Для того, чтобы отмыть красные пятна с напольных покрытий, следует уточнить из чего сделан ваш пол.
- Если это кафель или другие твердые и гладкие поверхности, то подойдут любые сильные чистящие средства.
- На линолиуме с красным пятном справиться муравьиный спирт, а агресивный отбеливатель его повредит.
- Лакированый пол аккуратно почистить содой и водой.
- А на нелакированом паркете уже никак не исправить ситуацию. Красный антисептик намертво вьедается. Единственный вариант, при возможности, заменить поврежденный участок пола на новый или отшлифовать верхний слой с помощью специалиста.
С ковра
Если всё-таки так получилось, и антисептик попал на ковер и палас, важно как можно скорее попытаться удалить пятно.
- Выводим его с помощью мыльного раствора с добавлением в него нашатырного спирта. После этой операции стоит освежить цвет ковра. Для этого берем раствор уксуса в пропорции 1 столовая ложка/1 литр воды, смачиваем в растворе щетку и проходимся ей по всей полости ковра.
- Или с помощью хорошего качественного пятновыводителя, для ковра в данном случае допустимо в неразбавленном виде.
- Обесцветить фукорцин, а точнее фуксин-его красящую часть. можно с помощью ацетилсалициловой кислоты. После применения данной кислоты пятно может и останется, но оно уже потеряет свой тёмно-малиновый оттенок.
- Самым верным действием будет — как можно раньше обратиться в химчистку, где вам отмоют с использованием профессионального оборудования. Это вещество очень глубоко въедается в ковер и есть вероятность, что ваши самостоятельные усилия не принесут должного результата.
Была ли полезна Вам данная статья?Poll Options are limited because JavaScript is disabled in your browser.
Как отмыть фукорцин
Фукорцин — это аналог зелёнки, а именно обеззараживающее, антисептическое средство ярко-розового цвета. Те, кто им пользовался, нередко задавались вопросом: как удалить пятна от этого препарата. В этом средстве содержится важный антигрибковый компонент — фуксин. Это он имеет характерный, малиновый цвет и свойство впитываться в структуру разных поверхностей.
Удаляем средство с кожи
Удалить Фукорцин с кожи возможно в течение нескольких процедур, между которыми должен быть перерыв в 3-4 часа. Со временем пятно станет меньше и тусклее. Помогут в этом следующие средства:
- Жирный детский крем, который следует нанести на ватный диск и приложить к месту загрязнения на 3 минуты. Затем втереть до полного впитывания. Через 2 часа, повторить эти действия.
- Изготовить концентрированный, мыльный раствор, смочив им ватный диск и тщательно протереть загрязнённый участок. Через некоторое время повторно обработать пятно. Этот способ подходит для детской кожи.
- Витамин С (в порошке) растворить в воде до состояния кашицы и аккуратно протереть пятно. Остатки средства удалить жирным кремом.
- Сок лимона (1/2) и соду (1 ст. ложку), нанести на загрязнённое место и смыть водой. При необходимости повторить процедуру.
Принимая баню, также можно справиться с нежелательными пятнами крупного размера, благодаря распариванию кожи.
С мебели и ковров
Если Фукорцин попал на ковёр или мебель, надеяться на быстрое удаление пятна, с первого раза, тоже не стоит. Чтобы отмыть средство с ковра, понадобится смесь мыльного раствора и нашатыря. Если загрязнение не большое, поможет «Ваниш» для ковров. Смесь пергидроля с аммиаком (1:2) и добавлением стирального порошка, также справится с пятнами на ковре. Все компоненты смешать и нанести на пятно на 10-15 минут. Если ковёр светлый, можно избавиться от пятна при помощи хлорки или средства «Доместос.» Также подойдёт средство «Шуманит» для ковров.
Для того, чтобы удалить малиновые пятна с мебели, можно использовать соду с добавлением ацетона или спирта. Следует смочить губку в ингредиентах и протереть загрязнение. Салициловая кислота (2%) тоже поможет удалить пятна от Фукорцина на мебели. Её нужно нанести примерно на минуту и смыть.
С одежды
Отстирать испачканную Фукорцином одежду довольно просто. Хотя Фукорцин обладает характерным цветом, но он на основе спита (95%), поэтому следует оттереть сначала водкой или спиртом, а потом просто постирать в воде с мылом. Если ткань белая и достаточно крепкая, её следует сначала замочить с отбеливателем, содержащим хлор или средством «Доместос», а потом постирать в обычном режиме.
Для цветных тканей подойдут сильные пятновыводители. Их следует нанести непосредственно на пятно, замочить и выстирать.
Чтобы отстирать Фукорцин с одежды из шелка и шерсти, можно использовать только пятновыводители со щадящей формулой. На упаковке должно быть указано, что средство подходит для изделий из деликатных материалов.
С пола
Удалить Фукорцин с пола вполне возможно и за один раз, так как можно использовать различные сильнодействующие средства, например:
- Жидкость для снятия лака, ацетилсалициловая кислота, нашатырный спирт подойдут для удаления маленьких пятен.
- Для устранения большого участка загрязнения понадобятся такие средства, как » Доместос» или «Шуманит».
- Удалят пятна с кафельного покрытия различные средства бытовой химии, предназначенные для очищения плиты.
Удалить «розовую зелёнку» с различных поверхностей это достаточно сложный процесс, но используя средства бытовой химии, приложив немного усилий и смекалку, возможно справиться даже с такой, сложной задачей.
Как и чем отмыть фукорцин с кожи в домашних условиях
Отмыть раствор фукорцина с кожи человека, мебели и одежды очень трудно. За один раз это чаще всего не удается. Ярко-алый краситель самостоятельно не выцветает. Для удаления пятен с кожи взрослого человека и ребенка используют средство для снятия макияжа, витамин С, жирные кремы, аспирин, лимонный сок, перекись водорода, хлоргексидин. Чтобы смыть фукорцин с одежды и предметов быта, возможно использовать более агрессивные вещества, такие как отбеливатели, сульфит натрия, ацетон, хлорку.
1
Отчистка пятен от фукорцина
Фукорцин – это сильный антисептик, назначаемый медицинскими работниками для борьбы с микробами и грибками. Перед нанесением раствора на кожу нужно помнить, что это сильно пачкающееся вещество и его пятна трудно удалить с покровов кожи и предметов интерьера. На сегодняшний день изобретен и продается в аптеках бесцветный фукорцин, но он значительно уступает по свойствам ярко-розовому аналогу.
В состав фукорцина входит особое вещество – фуксин, анилиновый краситель, обладающий противомикробными свойствами. Из-за его яркого цвета препарат еще называют краской Кастеллани. Оно и дает препарату этот насыщенный яркий розовый цвет. А также в лекарстве содержатся сильнодействующие ингредиенты. Поэтому его нельзя наносить на большие участки кожи. Только точечно. Иначе возникает побочный эффект в виде тошноты и головокружения. Без внешних оттираний фукорцин сам сходит с кожи по мере обновления клеток эпителия. С предметов одежды и мебели самостоятельно пятна не исчезнут. Фукорцин не имеет свойства выцветания. Чем застарелее пятно, тем дольше его придется выводить. Хотя свежий фукорцин за один раз оттереть тоже не удастся.
Для оттирания фукорцина с кожных покровов и предметов одежды и мебели используются разные средства. Применять бензин, пятновыводители для одежды, отбеливатели для стирки и другие продукты бытовой химии для оттирания кожи категорически запрещено.
С одного или нескольких раз смыть водой или мылом пятна фукорцина с покровов кожи не удастся, но есть рецепты и безвредные вещества для кожи, с помощью которых можно сделать цвет пятен не таким ярким или полностью отмыть фукорцин.
Чем оттереть зеленку с кожи, мебели, пола и одежды — быстрые и эффективные способы
1.1
Чем отмыть фукорцин с лица?
Кожа лица чувствительнее, чем на руках, ногах и теле. Поэтому к ней нужно относиться намного бережнее. Чтобы ее очистить, можно использовать витамин С или аскорбиновую кислоту. Можно купить в аптеке готовый порошок или жидкий раствор. Можно использовать обычные таблетки. Растолочь их в порошок, залить кипятком, дать остыть. Смочить ватный диск и оттирать окрашенные участки. Жидкий витамин можно использовать не разбавляя. Обмакнуть ватную палочку в жидкость и оттирать пятна.
Эффективны в борьбе с пятнами фукорцина любые средства для снятия макияжа. Считается самым безопасным методом. Если есть различные средства, можно пробовать все. Действовать нужно так же, как при снятии косметики. Полностью пятна не отмоются, но станут значительно светлее.
Хозяйственное или детское мыло натереть на терке, разбавить подогретой водой, перемешать. Смочить ватный диск или палочку в полученной жидкости. Протирать участки можно до 20 раз.
Можно использовать различные кремы для рук и лица, косметический вазелин или обычное подсолнечное масло. Любое жирное средство хорошо снимает яркий цвет фукорцина с верхнего слоя кожи. Нанести средство на кожу лица и подождать 5 минут, чтобы жир впитался. Для увеличения эффекта можно слегка помассировать лицо. Затем остатки крема снять салфеткой, не раздражающей кожу. Повторять процедуру, пока не получится достичь желаемого эффекта.
Лимонный сок наносят точечно на окрашенные пятна. Он имеет отбеливающий эффект, с его помощью цвет фукорцина становится бледнее. Нельзя тереть кожу лимонным соком, иначе могут появиться раздражения и аллергия.
Одеколон, настойка календулы, салициловый спирт, перекись водорода — это агрессивные средства, применять их на больших участках лица не стоит. Действовать аналогично как с лимонным соком.
Аспирин — самое сильное средство, но может вызвать раздражение и аллергию:
- 1. Растворить таблетки в воде, тщательно перемешать, нанести только на цветные участки.
- 2. Оставить на 10 минут.
- 3. Затем умыться теплой водой.
- 4. При необходимости повторить.
Чем и как отмыть зеленку с кожи в домашних условиях?
1.2
Как отмыть раствор с кожи ребенка?
Часто фукорцин детям прописывают при ветряной оспе. Все тело малыша после ветрянки остается в алых пятнах от использования препарата. У малышей кожа обновляется быстрее, чем у взрослых, соответственно, следы с нее исчезнут через 1-1,5 недели. Если ребенок не идет в школу или детский сад, не нужно пытаться быстрее стереть пятна фукорцина. Кожа детей очень нежная и тереть ее без необходимости лишний раз не рекомендуется. В случае острой необходимости вывести пятна или хотя бы приглушить цвет можно воспользоваться следующими способами:
- Детское масло или крем наносят на закрашенный участок, оставляют масло на 3–5 минут, а крем — на 10 минут. После истечения времени излишки средств снимают ватным диском.
- Хлоргексидин разводят в теплой воде в равных пропорциях и осторожно наносят на кожу. Через 5 минут нужно умыть ребенка чистой водой.
- Перекись водорода разводится в пропорции 1:1 с водой и ею обрабатываются загрязненные участки кожи.
Эти щадящие процедуры предназначены для детской кожи лица и рук. Их можно повторять несколько раз и попытаться полностью избавиться от пятен.
Как отмыть чернила от принтера или ручки с кожи рук?
1.3
Как убрать с зубов и волос?
Если ежедневные косметические процедуры, чистка зубов и мытье головы не смогли полностью очистить данные поверхности от фукорцина, можно воспользоваться проверенными народными средствами:
- Смешивают перекись водорода и соду, наносят на зубную щетку и очищают эмаль.
- Пищевую соду разбалтывают в воде и полощут раствором зубы. Можно легко помассировать зубной щеткой.
- Нашатырь выливают в оливковое масло. На 1 часть нашатырного спирта берут 2 части масла и намазывают на волосы. Средство неприятно пахнет, но эффективно действует. Вместо оливкового можно взять растительное или репейное масло.
- Перед мытьем головы добавляют в шампунь свежевыжатый сок лимона. Моют голову. Цвет поблекнет или уйдет совсем. Способ не подходит для брюнеток, так как может осветлить волосы.
2
Как смыть с предметов интерьера и одежды?
При попадании на ткани, жесткие части мебели для устранения пятен фукорцина можно использовать более агрессивные компоненты. Необходимо помнить, что для изделий из натуральной кожи их применять нельзя. При воздействии препаратами на ткани быстрых результатов ждать не приходится. Пятна только поблекнут, но при периодическом отбеливании через некоторое время можно добиться полного выведения пятна.
Средства для выведения пятен:
- Проще всего отмывать фукорцин хлоркой. Пробовать нужно с самого слабого раствора, постепенно увеличивая его концентрацию. Нужно контролировать, чтоб вместе с пятном не начала обесцвечиваться ткань. Заметив это, процедуру нужно прекратить и смыть остатки отбеливателя с обивки чистой тряпкой, смоченной в теплой воде.
- Старые пятна можно попробовать вывести ацетоном. Наносят на ватный диск и осторожно втирают в пятно до его исчезновения.
- На светлых или цветных тканях можно попробовать избавиться от пятен сульфитом натрия. После нанесения на пятно нужно тут же смыть сульфит натрия водой.
- На коврах, паласах, линолеуме, ламинате пятна эффективно устраняет «Ваниш».
- Обычные отбеливатели «Белизна» или «Босс», а также специализированные моющие средства с отбеливающим эффектом помогут справиться с пятнами.
- С белых вещей фукорцин отстирать очень трудно. Рекомендуется кипятить их со средством для отбеливания.
Независимо от того, какое было использовано средство для того, чтобы вывести следы ядовито-розовой жидкости, с обработанной поверхности нужно смыть все остатки реактива. Если оставить, то они будут продолжать действовать и могут испортить внешний вид мебели или напольного покрытия, а также вызвать аллергию при контакте с кожей человека.
Как отмыть фукорцин с лица
4103
Автор: Диана Вайсман
*Обзор лучших по мнению редакции simplerule.ru. О критериях отбора. Данный материал носит субъективный характер, не является рекламой и не служит руководством к покупке. Перед покупкой необходима консультация со специалистом.
Фукорцин обладает характерным ярко-малиновым цветом и довольно сильно впитывается в кожу, из-за чего его пятна долгое время не вымываются. Тем не менее, есть несколько способов избавиться от красных точек на лице.
Мы собрали несколько способов, которые помогут избавиться от пятен фукорцина. Но, стоит учесть, что некоторые из них требуют приложения усилий или просто времени. Поэтому, если красноватые пятна не смущают – можно их просто оставить. За 1-2 дня фукорцин исчезнет сам по себе.
Мягкие способы отмыть фукорцин с лица
Очевидно, что, поскольку фукорцин используется для лечения различных дерматологических заболеваний, применять едкие растворители нельзя. Это может спровоцировать усиление симптомов, появление раздражения кожи и других неприятных ощущений. Особенно у детей. Кожа ребёнка более чувствительна к различным химических раздражителям, чем взрослого.
Поэтому сначала стоит попробовать мягкие способы отмыть фукорцин с лица:
-
Жирный детский крем. Смазать этим косметическим средством ватный диск или тампон и приложить к пятну фукорцина на 2-3 минуты. По истечении этого времени начать мягко растирать красный участок. Пятно уже несколько посветлеет. Через 2-3 часа повторить процедуру. А затем – и ещё раз, только уже не детским кремом, а каким-нибудь лосьоном для сухой, жирной или чувствительной кожи в зависимости от вашего типа; -
Вазелин. Этим средством необходимо обработать пятно и оставить примерно на 4-5 минут. По истечении этого времени – просто смыть. Затем – повторить. Как и в случае с детским кремом, однократной процедуры будет недостаточно, потребуется 3-5 раз; -
Растительное масло. Им требуется пропитать ватный диск и приложить на несколько минут к пятну, а затем осторожно потереть. Аналогично предыдущим способам, потребуется несколько процедур, чтобы окончательно избавиться от следов фукорцина; -
Хозяйственное мыло. Сухой брусок необходимо натереть на тёрке. Затем эту «стружку» перемешать с водой до состояния кашицы. Положить её на ватный диск и потереть пятно. Затем – смыть. Потребуется несколько (а то и 10-20 процедур), чтобы окончательно избавиться от красноты. После этого рекомендуется обработать лицо кремом, подходящим для вашего типа эпидермиса, чтобы защитить кожу от агрессивного действия мыльной кашицы.
Как понятно, в лучшем случае процедуры по удалению фукорцина с кожи лица займут несколько часов. Однако все они достаточно нежны к эпидермису. Если же кожа вашего лица не слишком часто раздражается или воспаляется, не покрыта прыщами или другими дерматологическими проблемами, то можно воспользоваться более жёсткими способами.
Жёсткие способы отмыть фукорцин с лица
Внимание! Нижеперечисленные способы могут оказаться слишком агрессивными для кожи. Поэтому в случае появления любых неприятных ощущений, таких как зуд, жжение, боль, пощипывание, жар, покраснение эпидермиса, немедленно прекратите процедуры. Пятно от фукорцина само пропадёт через пару дней. А химический ожог или раздражение придётся лечить неделю.
Для тех, кто абсолютно уверен в здоровье кожи своего лица и её низкой чувствительности, подойдут следующие варианты:
-
Смешайте нашатырный спирт и перекись водорода 3% в пропорции 1:2. Полученным составом пропитайте ватный диск. Протрите им пятно фукорицина. Старайтесь сделать всё быстро, чтобы не вызвать раздражение кожи; -
Несколько таблеток аспирина (ацетилсалициловой кислоты) растворить в небольшом количестве воды. Будет проще, если предварительно растолочь их в порошок. Раствором пропитать ватный диск и приложить к пятну на 2-3 минуты, а затем немного растереть; -
Аспирин также можно растворить в спирте. Принцип действия тот же, только прикладывать пропитанный диск нужно на 1-2 минуты, чтобы не вызвать раздражения кожи; -
Лимонный сок также способен осветлить пятно от фукорицина. При этом растворяющий эффект от него слабый, так что этим способом можно добиться разве что превращения ярко-красного следа в бледно-розовый. Но и это уже шаг вперёд. Лимонным соком пропитывается ватный диск и прикладывается на 2-3 минуты к пятну. Затем можно повторить процедуру несколько раз. Вместо лимонного сока допустимо использовать просто только что отрезанный кусочек лимона; -
Витамин C (порошковый и без глюкозы) растворяют в небольшом количестве воды. Этим составом пропитывают ватный диск. Его прикладывают к красному пятну на 2-3 минуты. При необходимости процедуру можно несколько раз повторить.
Способа отмыть фукорицин за 1-2 минуты просто не существует. Даже самые едкие растворители плохо справляются с фуксином – красителем, который и придаёт яркий и насыщенный розовый цвет. Поэтому стоит соблюдать осторожность при открытии фукорицина, а в некоторых случаях – просто не волноваться и ничего не делать, пары-тройки дней будет достаточно, чтобы «страшные» пятна исчезли бесследно.
Внимание! Данный материал носит субъективный характер, не является рекламой и не служит руководством к покупке. Перед покупкой необходима консультация со специалистом.
симптомов и первая помощь. Какие меры предпринять после укуса насекомого в ногу
Аллергические реакции при укусах кровососущих насекомых — довольно частое явление летом. Наиболее подвержены им люди, уже страдающие аллергией. Другая группа риска — дети. Чем меньше ребенок, тем выше риск возникновения аллергии.
Укус комара
Столкнувшись с укусом комара, важно помнить, что расчесывать место укуса категорически запрещено, поэтому нужно быстро избавиться от зуда.Есть много простых домашних средств, которые помогут в этом.
На одну столовую ложку соды добавить немного кипяченой воды, по консистенции — густую манную крупу. Лекарство наносят на пораженный участок кожи и накрывают влажной тканью. Соду нужно менять каждые три часа. У взрослых зуд проходит через пять-десять минут, у детей — через четверть часа, так как их организм острее реагирует на повреждения. Влажную повязку или чистую ткань можно смочить содой и наложить на место укуса.Снимаются зуд и жар. Этот метод помогает даже маленьким детям.
Быстро устраняет зуд и покраснение в месте укуса нашатырный спирт . Растирают пораженный участок каждые пятнадцать минут. Через час об укусе комара можно забыть.
Снимает зуд и подходит всем. из молока и воды . Две столовые ложки молока смешивают с двумя столовыми ложками воды и заливают тампонной смесью. Натирают место укуса каждые пять минут в течение четверти часа.После этого зуд утихает. Можно смазать пораженное место лимонным соком. Лечебный эффект не заставит себя ждать.
Укус овода
— Это не просто сильная боль и зуд в месте укуса, а часто аллергическая реакция. При множественных укусах возможно повышение температуры тела, общая слабость и плохое самочувствие. Одиночные укусы чаще всего не вызывают общих реакций.
Лечение укусов овода
Немедленно смочите место укуса теплой мыльной водой.Если перекись водорода , то капнуть несколько капель на рану, затем смазать раствором зеленки или фукорцина.
Если укусил ребенка овод, боль не проходит в течение получаса, можно дать ему легкое обезболивающее, например Нурофен Детский, Панадол или Эффералган в минимальной дозировке.
Народные средства от укусов:
Собрать свежие листья подорожника , промыть, растереть, кашицу положить на место зудящего укуса, сверху наложить тугую повязку.
Сок и стебель одуванчика. Обрабатывается по аналогии с листом подорожника;
Обычная дуга — изготавливается кашица, накладываемая на место прикуса. Допускается просто намочить бумажное полотенце луковым соком и приложить к ране.
Как не привлекать внимание оводов и слепней
Гаджеты привлекают яркие и яркие цвета, поэтому используйте в одежде однотонные тусклые тона. Солнечный свет очень любит оводов; лучше всего отдыхать в тенистых местах для релаксации.
Ромашка — очень простое средство отпугивания оводов и слепней. Достаточно поджечь несколько стеблей растения, понюхать этот дым, и защита вам обеспечена. Пижма также помогает защитить себя. Положите несколько веточек в палатку и спокойно проведите ночь.
Укус слепня
Одним из основных проявлений укуса слепня является отек , связанный с компонентами слюны слепня, попадающими под кожу во время укуса.Степень развития отека зависит от конкретного вида насекомого и иммунной активности организма. Слепни редко кусают человека. Но, если это произойдет, то вы должны ориентироваться в вариантах оказания первой помощи :
Надавливание на место укуса твердым предметом. Это снизит скорость распространения аллергических компонентов слюны насекомых и уменьшит боль;
Охлаждение пораженного участка. Он преследует те же цели, что и сокрушение;
Вымойте укушенный участок прохладной водой с туалетным или хозяйственным мылом.Можно прикладывать компресс — влажную ткань или марлевую салфетку обильно натирают с мылом и прикладывают к месту укуса.
Обработка кожи любым раствором антисептика (спирт, зеленка, йод, фукорцин, перекись, декасан, хлоргексидин). Как и при укусе овода, иногда приходится иметь дело с тем, что есть под рукой: мякоти подорожника или одуванчика, или лука — слепня, прикладываемого к месту укуса.
Компресс концентрированный солевой . Достаточно развести в стакане воды ложку соли и положить такой компресс на укушенный участок.
Примочки для водки — с растворением соли в водке.
Раствор пищевой соды . Большую ложку соды разводят в простой или кипяченой воде. Также можно добавить ложку соли. Полученный раствор применяется в виде повязок влажной сушки.
Архангельский центр медицинской профилактики
(по статье инфекциониста Людмилы Корецкой
Укусы насекомых на теле человека всегда вызывают отек.Кроме того, появляются другие неприятные симптомы. К ним относятся зуд и покраснение. Чтобы избавиться от этих явлений, необходимо своевременно принимать меры. Если случился укус насекомого и опухла нога, то стоит выяснить много моментов. Прежде всего, важно знать, что это за насекомое. Обо всем этом следует поговорить дальше.
основная информация
Наиболее заметно эти симптомы испытывают люди, страдающие аллергией. Как правило, их беспокоят серьезные аллергические реакции.При этом надоедливый зуд не исчезает несколько недель. Обычные люди тоже могут почувствовать множество негативных моментов от укуса насекомого. В любом случае при укусе насекомого может быть оказана первая помощь. Итак, прислушайтесь к следующим советам. После перекуса вам понадобится:
- Используйте нашатырный спирт и обработайте укус и кожу рядом с ним.
- В отдельной посуде разведите водой уксус, соду, лимонный сок. Полученной смесью следует протереть место укуса.
- Примите внутрь лекарство от аллергии.
- Если дома есть мазь с охлаждающим действием, то ее тоже можно использовать.
- В том случае, если опухоль не спадает, важно обратиться к врачу.
Укус мошки
Довольно часто возникает ситуация, когда после укуса насекомого опухает нога. Это может произойти после укуса мошки. А если вас укусило именно это насекомое, то укус обрабатывают нашатырным спиртом. Специальное народное средство устранит зуд. Итак, здесь вам понадобится водка или одеколон.Этим средством смачивают вату и обрабатывают пораженный участок. Листья черемухи могут оказаться эффективными. Их прикладывают к месту укуса на 15 минут.
На заметку! Чтобы потом не мучиться неприятными симптомами, нужно брать с собой специальные средства, защищающие от укусов.
Если вам интересно, почему опухает нога после укуса насекомого, то важно уточнить следующие моменты. Итак, опухоль — это естественная реакция организма.Так наш организм реагирует на неизвестные вещества, попадающие в организм при укусе. В местах укуса скапливается кровь, также увеличивается количество межклеточной жидкости. При воспалении в тканях скапливается лимфа. В результате их объем становится больше.
Признаки укуса, наверное, знакомы каждому. Но еще раз перечислим их. Это может быть:
- Покраснение,
- Боль и зуд
- Уплотнение и набухание.
Что нам делать?
Если отекут ноги после укусов насекомых, то важно принять следующие меры.
- Необходимо удалить жало с кожи, если оно видно на поверхности.
- Для обработки раны применяют йод или перекись водорода.
- Чтобы снять припухлость, на место укуса прикладывают лед.
- Однозначно стоит выпить противоаллергическое средство.
- Для снятия зуда на рану наносится специальная мазь.
Как правило, этих действий в данной ситуации будет достаточно. В некоторых случаях у человека может возникнуть непереносимость яда.В этом случае правильным решением будет обращение к врачу. А до приезда врача следует использовать анафилактический пакет. В его состав входят: жгут, антигистаминные препараты и уколы с адреналином.
Народные методы.
- Народные средства в этом случае тоже очень эффективны. Применяйте их после укуса насекомого.
- Йод и спирт используются при укусах мошек.
- При укусе овода или слепня используются мыло и нашатырный спирт. Небольшое количество аммиака принимается в соотношении 3: 1.
- Чтобы избавиться от опухоли, вам понадобится лист алоэ или подорожник.
Укус слепня
Слепник — огромная муха. Хоботок этой мухи содержит режущие стилеты. Если это насекомое вас укусит, то пораженное место промывают теплой водой. Также используется мыло. После этого место укуса просушивают полотенцем. Рана обрабатывается перекисью водорода и смазывается бриллиантовой зеленью.
Если ребенка укусил слепень, то в течение получаса у него будет наблюдаться сильная боль.В это время желательно выпить обезболивающее. Место укуса чесать не нужно. Лучше всего к нему прикрепить лист подорожника.
Часто в природе после укусов насекомых отекают ноги. А если нет подручных средств, то можно использовать лечебные травы. Помимо подорожника в этой ситуации можно использовать одуванчик. Благодаря ему можно снять зуд и боль. В этом случае нужен только сок. Смазывают саму рану,
Для закусок можно использовать лук.А если зуд и боль снять не удалось, потребуются антигистаминные препараты. А если наблюдается высокая температура и тошнота, то вам следует обратиться в больницу.
Укус комара
В основном самки комаров кусают человека. Им нужна человеческая кровь, чтобы откладывать яйца и получать белок. В момент укуса самка выделяет в кровь человека особое вещество, препятствующее свертыванию крови. В результате у человека развивается реакция в виде покраснения и зуда.Поэтому если появилась припухлость и зуд, то стоит принять меры.
После укуса комара расчесывать место не нужно. Таким образом можно занести инфекцию. Лучше всего мыть кожу водой с мылом. Дальше. Приготовьте средство, нанесите его на пораженный участок и подождите, пока оно высохнет. Лечебное средство готовят из: соды (2 ч. Л.) И воды (1 ч. Л.).
Эфирные масла могут помочь при укусе комара. Например, это может быть: мята перечная, эвкалипт или лимон.При сильном отеке принимают внутрь: Гидроксизин или дифенгидрамин.
Укус овода
Овод считается хитрым насекомым. На человека, как правило, нападают сразу два человека. Одна особь отвлекает человека, а другая кусает и откладывает личинок. После поражения появляется боль, а затем зуд и припухлость. У аллергиков может появиться сыпь. Если это случилось с вами или с вашими близкими, то вам обязательно стоит оказать первую помощь.Состоит в следующих действиях:
- Во избежание распространения аллергии нужно раздавить место укуса твердым предметом.
- Охладите кожу, а затем промойте ее водой с мылом.
- После чего обрабатывают зеленкой, спиртом или йодом.
Также полезен сок подорожника или одуванчика, которым обрабатывают укушенное место. Если у вас под рукой много соли, вы можете сделать из нее компресс. Также будут эффективны лечебные примочки и мвзи.Для этого можно использовать:
- Глюкокортикоидная противовоспалительная мазь. Благодаря ей удается устранить отечность на ноге. Ставьте на укус каждые 3-4 часа.
- Антигистаминный препарат в форме таблеток или инъекций.
- Компресс на основе димексида. Также он снимет отек. Средство разводится водой. Димексиду требуется 1 часть и 3 части воды.
Если есть большая шишка и гной, то потребуется вмешательство хирурга.Сначала в пораженный участок вводят анестетик. После этого кожа разрезается и рана освобождается от тканей с гноем. После этого врач накладывает повязку на больное место.
Укус осы
Отек ноги после укуса насекомого — обычное дело. И это явление происходит после укуса осы. После того, как оса ужалит человека, в его коже остается дыра. В результате это место становится красным. Укус кожи следует удалить гвоздями или пинцетом.
На заметку! Не надавливайте на кожу при удалении жала.Это действие может усилить отек тканей.
После удаления укуса рану промывают антибактериальным мылом и обрабатывают: водкой, перекисью, йодом, настойкой календулы, нашатырным спиртом.
Можно использовать: Мирамистин или Хлоргексидин
. Необходимо продезинфицировать место укуса, так как в укусе может быть много бактерий. После лечения на рану накладывается повязка и сверху накладывается пластырь.
Укус пчелы
Многие люди жалуются на боль в ноге после укуса насекомого.Пчелы тоже нередко кусают людей. При укусе этих насекомых важна первая помощь. Он будет состоять из следующих пунктов:
- Место укуса осматривают и удаляют жало, если оно есть. Делать это нужно пинцетом, аккуратными движениями.
- Место укуса обработать любым антисептиком.
- Вы также можете выпить антигистаминный препарат, который есть дома.
- Для того, чтобы избавиться от зуда от соли, натягивают кашицу и прикладывают компресс. Хороший результат может принести лед, завернутый в салфетку.
Чего нельзя делать после укуса
Если случился укус насекомого, то, как правило, на ноге возникает припухлость, как на фото. В этой статье вы смогли познакомиться со множеством важной информации. Но чтобы после укуса не возникла аллергия, нужно соблюдать несколько простых правил.
- Место укуса не тереть. Это действие может привести к распространению инфекции.
- Покраснение от мошек не лечится химией.Эти препараты могут вызывать аллергию.
- Нет необходимости рассчитывать место укуса. Рана может инфицироваться и гноиться.
- Если прописаны гормональные мази, то их наносят вокруг укуса. E
- Если возникают осложнения, то применяют антибиотики или антигистаминные препараты. В этом случае назначать лекарства должен только врач.
Разговор о профилактике
Теперь вы знаете, как снять отек ног после укуса насекомого.Исключить укусы насекомых из своей жизни можно, если соблюдать некоторые правила.
- Вокруг частного дома необходимо ликвидировать большое количество травы.
- Вы можете защитить свой дом москитными сетками.
- При посещении леса или природы используются защитные средства и мази.
- Одежда с длинным рукавом защитит вас от укусов насекомых.
- Вечером не стоит долго гулять. Именно в это время на улице присутствовало большое количество насекомых.
Наконец
Жарким летом хорошо отдохнуть у воды или в лесу. Прохлада успокаивает и расслабляет. Мысли текут лениво и медленно. Все так мирно, но в этом покое часто таится опасность. Кровососущие насекомые не дремлют и терпеливо ждут своих жертв. Наибольшую опасность представляет укус овода или слепня.
Общие характеристики
Люди часто называют оводами всех крупных серых мух, которые нападают на человека, болезненно кусая кожу и высасывая кровь.Собственно, так и делают слепни. не кровопийца. Это насекомое живет за счет питательных веществ, накопленных в личиночной фазе. Их ротовой аппарат не развит; при жизни не едят. Они больше нравятся.
Интересно!
В мире насчитывается около 150 видов этих насекомых, но нападает один человек — кожный овод человека. К счастью, встречается только в Центральной Америке.
Общая информация о слепнях
Люди называют слепней оводами.Только оплодотворенные самки, которым нужна кровь для развития яиц, кусают людей и животных. Самцы меньше по размеру и питаются нектаром растений. У самок в ротовом аппарате имеется хоботок, которым они разрезают кожу жертвы и вводят в рану вещества, препятствующие свертыванию крови.
Длина насекомого от 6 до 30 мм. Цвет крыльев серый, мраморный, может быть пестрый. Кровососы летают в хорошую погоду без дождя и ветра. Температура воздуха не должна быть ниже +15, но не выше +32 градусов.За этими пределами температуры пиявки бездействуют.
На заметку!
Самыми распространенными представителями в нашей стране являются плащевки, златоглазки и слепни. Они проявляют заметную активность перед дождем, но в сырую погоду вы их не увидите. Только дожди могут атаковать человека даже во время небольшого дождя.
Что будет, если укусил овод
Если овод укусил человека, то не заметить его невозможно, так как сразу чувствуется сильное жжение и боль, на коже появляется покраснение, могут возникнуть аллергические реакции.Фотография укуса овода демонстрирует последствия нападения насекомого. Кровь в ране долго не свертывается, поэтому повторного приступа необходимо не подвергать. Гаджеты находят жертву глазами, а значит, от кровососа можно сбежать.
Сразу возникает уплотнение, припухлость и покраснение после укуса овода. Кожа начинает чесаться и чесаться. Человек, страдающий аллергией, может чувствовать головокружение, жар, увеличение лимфатических узлов, припухлость и выраженное покраснение в области укуса. Если нет осложнений в виде аллергических реакций (аллергеном является слюна насекомых), то все эти неприятные явления проходят в считанные дни.
Укус овода сильно чешется. Человек, расчесывающий кожу вокруг раны, может занести дополнительную инфекцию, которая потребует дальнейшего лечения. А вот аллергия на укус овода встречается довольно редко. Случаи отравления организма человека из-за укуса слепня Фото укуса овода или тяжелых аллергических реакций в реальной жизни практически не наблюдается. Но иногда может даже возникнуть отек Квинке.
Опасным оводом может быть то, что он является переносчиком таких болезней, как:
- туляремия;
- сибирская язва;
- филяриатоз.
Эти болезни передаются с кровью, которую насекомое может заразиться от больных людей или животных.
Лечить такие заболевания сложно, поэтому, отправляясь на природу, стоит заранее подумать о средствах защиты. По возможности желательно отнести насекомое в лабораторию, где определят, не является ли оно возбудителем инфекции.
Укус может вызвать серьезное заболевание, поэтому не стоит откладывать визит к врачу.
Если посмотреть фото симптомов укуса овода у человека, то можно отметить, что они очень похожи на укус осы, а именно:
- боль;
- горящий;
- отек;
- покраснение кожи;
- плохая свертываемость крови;
- место укуса на коже приобретает определенный характер, появляется опухоль, похожая на новообразование.
На заметку!
Последствия укуса овода, в том числе аллергическая реакция, могут пройти через пару дней, если инфекция не попадет в рану и в результате разовьется гнойное воспаление.
Что делать при укусе овода
Не все люди сталкивались с этими насекомыми, поэтому понятия не имеют, как лечить опухоль от укуса овода. Если человека на отдыхе укусили гаджеты, то следует немедленно принять соответствующие меры. Промедление может привести к неприятным последствиям. Всегда под рукой должны быть необходимые лекарства, которые можно было бы использовать в качестве первой помощи при укусе овода.
Не многие знают, что делать, когда опухла рука, поднялась температура или появилась тошнота.Нет элементарных знаний, как убрать зуд от укуса насекомого. Многие мамы не знают, какое средство от укусов слепней и оводов создано для защиты малышей. Детская кожа очень нежная, поэтому она так привлекательна для всех кровососов.
Если случилось так, что овод укусил ребенка, независимо от того, опухла нога или рука, следует немедленно сделать следующее:
Стоит обратиться к врачу, если человека укусило большое количество насекомых, или если у него развилась тяжелая аллергия в ответ на токсин, попавший в кровоток со слюной кровососа.Если никаких осложнений не наблюдается, то укус насекомого можно вылечить в домашних условиях.
Применение фармацевтических препаратов
Бывает, что происходит неадекватная реакция организма на действие аллергена овода. В этом случае снимите припухлость от укуса более эффективными средствами:
- Супрастин, Тавегил, Кларитин быстро снимут аллергию;
- компресс из нашатырного спирта, содовый раствор, любая мятная зубная паста справится с зудом;
- помазать место укуса мазью, содержащей кортикостероиды (гидрокортизон, Синафлан, Адвантан), чтобы не началось воспаление раны;
- можно использовать мазь от укусов пиявок на основе растительных компонентов или химических компонентов.
При невозможности воспользоваться услугами аптеки рекомендуется использовать природные ресурсы, такие как:
- подорожник;
- мята;
- одуванчик в любой его части;
- тысячелистник;
- петрушка.
Можно назвать еще много растений, останавливающих кровь и обладающих вяжущим и противовоспалительным действием. Отек рекомендуется лечить с помощью лимона, лука или чеснока, протирая воспаленный участок долькой.
Меры предосторожности
Чтобы овод не кусал на отдыхе или при работе на открытом воздухе, необходимо соблюдать некоторые условия:
- не носить слишком яркую одежду, так как насекомые реагируют на цвет;
- сладкие духи лучше не использовать, этим запахом притягивает овод;
- держаться подальше от воды, травы и зарослей — излюбленных мест обитания насекомых;
- после купания вытереть тело и переодеться в сухую одежду;
- в лесу носить легкую, но закрывающую одежду и конечности;
- использовать химические или натуральные репелленты;
- иметь москитные сетки на окнах и дверях дома, в палатках, чтобы никогда не узнать, как беззащитный человек кусает овода и слепня;
- защитите расположение детских кроваток, закройте коляски специальными пленками, через которые не могут проникнуть насекомые.
Укус овода на теле человека всегда вызывает боль и отек тканей, прилегающих к ране. В первые минуты после прокола кожи кровососом укус овода выглядит папиным. Позже опухоль распространяется на соседние ткани. Иногда папула не превращается в обширную припухлость, а превращается в шишку в месте укуса. Чтобы не осталось следов от укуса насекомого, можно вырезать конус, образованный хирургическим путем.
Овод — это особая разновидность насекомых, которым для поддержания жизненного цикла требуется кровь человека или животного и их тело.Без этих условий этот вид не может воспроизводиться. Это основная причина того, что летом люди и млекопитающие подвергаются укусам оводов. Оводов также в народе называют слепнями.
Опасность укуса овода
Всегда укус сопровождается сильной болью. Отогнать насекомых, как от животных, так и от человека, очень сложно — они очень навязчивые. Слепни ориентируются только на вид, поэтому от них легко спастись.
На месте укуса образуется уплотнение, и кожа в этом месте краснеет.Кровь долго не свертывается и сочится из раны. Человек чувствует жжение и зуд. Симптомы обычно проходят через несколько дней.
Укус слепня редко сопровождается аллергией. В редких случаях развиваются сильные отеки, зуд и покраснение, повышение температуры тела, ухудшение самочувствия. Могут увеличиваться регионарные лимфатические узлы. На месте укуса образуется болезненный твердый узелок, что является нормой для инфицированной раны.
На практике случаев развития тяжелых аллергических реакций или отравления организма при укусах слепня не зарегистрировано.Но не все так просто, укус слепня — механический переносчик болезней, которые передаются с кровью:
- филяриатоз;
- туляремия;
- сибирская язва.
Что делать, если вас укусил овод?
Гаджеты редко кусают человека, но если это произойдет, вам обязательно стоит знать о вариантах оказания первой помощи. Последовательность действий обеспечивается набором таких событий:
- Придавите место укуса твердым предметом.Таким образом вы уменьшите боль и замедляете распространение компонентов слюны насекомых.
- Охладите пораженный участок. Это делается с той же целью, что и дробление.
- Вымыть укушенное место холодной водой с мылом. Можно даже приложить компресс на основе хозяйственного мыла. Для этого салфетку смачивают в воде и обильно натирают с мылом, после чего кладут на пораженный участок.
- Обработайте кожу антисептическим раствором (хлоргексидин, декасан, перекись, фукорцин, йод, зелень, спирт).
Укусы слепней обычно происходят в естественных условиях, где использование вышеуказанного алгоритма не всегда возможно. Только очень расчетливые люди всегда носят с собой аптечку на случай непредвиденных обстоятельств. В большинстве случаев придется использовать то, что есть под рукой.
- Стебель и сок одуванчика. Его растирают до получения сока, после чего прикладывают к месту укуса.
- Лист и сок подорожника. Его обрабатывают так же, как и одуванчик.
- Лук репчатый.На место укуса можно приложить измельченный лепесток, измельченный лук или его сок.
- Солевой компресс. Наверное, у каждого отдыхающего всегда найдется вода и соль. Необходимо развести в стакане воды ложку соли и приложить к месту укуса смоченную салфетку.
- Раствор пищевой соды. Большую ложку соды разводят в стакане воды. Можно добавить ложку соли. Раствор применяется в виде влажных повязок.
- Водочный лосьон. Его можно употреблять как в чистом виде, так и с растворением в нем соли.
Возможные последствия укуса овода
- Самое неприятное последствие — нагноение кожных покровов с последующим образованием абсцессов и флегмоны. Токсины, попадающие в кровоток, могут вызывать тошноту, рвоту, озноб и жар.
- После укуса часто появляется дерматит и если своевременно его не лечить, не удастся избежать нагноений и язв, не поддающихся терапии.
- Гаджеты являются переносчиками многих опасных заболеваний — трипаносомоза, сибирской язвы.Опасны и для животных насекомые — они откладывают личинки в подкожном слое для дальнейшего развития.
Лечение антибиотиками не поможет. Единственный выход — перекрыть доступ кислорода личинкам. Делается это путем наложения повязки из пленки или путем нанесения слоя вазелина.
Если вы заметили, что на месте укуса образовалась огромная опухоль, ухудшилось дыхание и сердечная деятельность — немедленно покинуть место отдыха и обратиться в ближайший медицинский центр.
Оводов еще называют слепнями. Особую опасность для детей представляют укусы оводов, так как детская нежная кожа особенно чувствительна к укусу и может возникнуть нагноение. Поэтому важно заранее знать, что делать, если вашего малыша или вас укусил овод.
Симптомы мы уже разобрали, теперь рассмотрим, чем лечить укус овода. Для начала место укуса и возможную рану необходимо тщательно промыть теплой мыльной водой. Сделать это нужно сразу после того, как вас укусил овод.Далее:
- Если под рукой есть перекись водорода, то нужно капнуть несколько капель на рану;
- Раствор зелени) или «Фукорцин» — этими средствами нужно тщательно смазывать рану;
- Если овод укусил ребенка, и боль не проходит в течение получаса, то можно дать ему легкое обезболивающее, например Нурофен для детей, Панадол или Эффералган в минимальной дозировке;
После этих действий, если зуд и чесотка не проходят, то можно прибегнуть к народным средствам от укусов овода:
- Можно приготовить народное средство из подорожника от зуда после укуса этих мух.Для этого соберите свежие листья подорожника, промойте их кипяченой теплой водой, а затем — растолочь до кашицеобразного состояния. Допустимо использовать сухие листья, только их нужно предварительно хорошенько замочить в воде, прежде чем намокнуть. Кашицу кладем на место зудящего укуса, а сверху нужно наложить тугую ватно-марлевую повязку.
- Не менее прекрасным средством от появления жжения и зуда после укусов насекомых, в том числе овода, является сок полевого одуванчика. Одуванчик давить не нужно — здесь поможет сам молочно-белый сок, который выделяется, если срезать листик или цветоносный побег.
- Укус овода можно вылечить обычным луком — тоже делают кашицу, потом ее накладывают на место укуса. Допускается просто намочить бумажное полотенце луковым соком и приложить к ране.
Овода привлекают красочные и яркие цвета, поэтому яркую красочную одежду лучше не носить. Одноцветные, неяркие цвета в одежде могут существенно снизить вероятность попадания жирной на природу вокруг вас и вашего ребенка роя слепней и оводов.
Место для отдыха на природе нужно выбирать с учетом того, что солнечный свет очень любят оводы, поэтому лучше всего располагаться в тенистых местах. Для отпугивания насекомых можно использовать различные средства:
- Химические вещества, такие как свечи, тарелки и спирали Комарекс, Москитол и тому подобное. В природе использование таких инструментов затруднено в связи с открытыми пространствами, и они ориентированы на использование в домах и квартирах.
- Ромашка — очень простое средство от слепней и слепней.Достаточно поджечь несколько стеблей растения, понюхать дымом — и вы защищены.
- Пижма также поможет защитить себя. Просто поместите несколько веточек в палатку и спокойно проведите ночь.
- Горькая полынь — лекарство неоднозначное. Хотя насекомые кусаться не будут, но дышать самому будет очень неприятно.
Используйте средства защиты и расслабьтесь без проблем!
Клещи подкожные у животных. Подкожный клещ у собак.
Оправдано ли самолечение?
Демодекоз железной железы — распространенное заболевание у собак, вызываемое подкожным клещом Demodex canis. Переносчиками этого насекомого могут быть практически все животные и люди. Вылечить собаку от подкожного клеща достаточно просто, но долго — для положительного результата понадобится целый комплекс медикаментов.
Курс лечения предполагает нейтрализацию самого возбудителя и устранение последствий демодекоза. Конечная цель: восстановить иммунитет животного и целостность его кожи, а также избавить организм собаки от гормональных осложнений.
Процесс лечения довольно длительный и длится не менее двух-трех месяцев.
Так чем и чем лечить подкожного клеща у собак?
Для лечения железной железы можно применять Stronghold или Advocate.
Хлорофос не следует использовать для дезинфекции шерсти животных. Из-за наличия в нем соединений фосфора, которые ядовиты, он может вызвать неприятные и болезненные осложнения.
Параллельно с этим для снижения воздействия стафилококковой микрофлоры на организм питомца рекомендуется вводить антистафилококковые препараты — антибиотики.
Для укрепления волосяных фолликулов следует добавлять в корм собак серосодержащие препараты. Также их мази Амитраз и Циклон можно втирать в участки кожи, пораженные клещом.
При подавлении кожного иммунитета собаки и повышенном содержании кортикостероидов рекомендуется добавить в него несколько капель 5% раствора йода с Хлодитаном.
Когда собака получает железо, у собаки появляются участки облысения, которые для уменьшения зуда и раздражения необходимо обработать облепиховым маслом с пихтоином и витамином А.
Во время лечения собаку необходимо расчесывать, чтобы удалить омертвевшие частицы кожи, которые образуются в процессе пилинга. Также ежедневно организм собаки обрабатывают антисептиками — фукорцином или раствором салициловой кислоты.
Из-за применения антибиотиков у животных могут быть неблагоприятные эффекты на печень. Во избежание этого можно рекомендовать применение гепатопротекторов: Гептрал, ЛИВ-52, Карсил.
Важно проводить профилактику демодекоза, особенно у щенячьих сук, дав им Ивомек за неделю до появления потомства.Это позволит избежать заражения щенков.
Поможет и народная медицина
Если вы обнаружили у собак подкожный клещ, лечение в домашних условиях или народными средствами может оказаться весьма эффективным.
- Часто используют отвар полыни с медом, который дают собаке пить по полстакана примерно каждые два-три часа.
- Из корней чистотела можно приготовить мазь, залитую рафинированным подсолнечным маслом. Состав следует протомить при температуре 40-50 ° С. C на несколько часов и процедить.Перед процедурой можно добавить сметану. Мазь втирают в кожу головы животного, уши и закапывают в нос.
- Также можно делать маски из протертых кислых яблок, молотого винограда можжевельника или корней девясила.
Но следует учитывать, что народные средства, конечно, щадящие средства борьбы с клещами, но гораздо менее эффективны, чем медикаменты, в результате чего лечение может затянуться. Так что окончательный выбор за вами!
Общие признаки заражения клещами:
- Наличие корочек, корок.
- Выделение экссудата на коже.
- Кожа становится более плотной, жесткой, морщинистой.
- Животные беспокойны или апатичны, в зависимости от течения болезни.
- Плохое питание, похудание и смерть.
И все же признаки болезни при заражении клещами разных видов имеют свои отличия.
Ниже приведены симптомы, по которым легко отличить заражение собак тем или иным клещом:
- Течение саркоптоза характеризуется такими признаками:
- Чаще всего поражает кожу головы.
- Течение болезни характеризуется сильным зудом.
- Есть маленькие пузырьки с жидкостью, которые собаки пытаются расчесать.
- После открытия пузырьков образуются ранки и плотные корки.
- Шерсть склеивается неопрятными прядями.
- При заражении нотоэдрозом картина следующая:
- Пузырьки с экссудатом локализации находятся на коже черепа.
- Сильный кожный зуд отсутствует (в отличие от саркоптоза).
- Кожа складывается, волосы выпадают.
- Отличительные знаки отодектоз:
- Собака часто качает головой, чешет лапой уши или трется об окружающие предметы.
- На ушах видны ссадины, царапины, гнойные выделения.
- Отток серы из слуховых проходов, застрявшая шерсть.
- Животное ходит, повернув голову набок (головная боль).
Важно. В запущенных случаях отодекоза возможно воспаление внутреннего уха, перфорация барабанной перепонки и последующий менингит. Если это произойдет, собака будет вести себя беспокойно, могут быть нервные припадки, затем депрессия, лихорадка. Без неотложной помощи смерть не редкость.
Развитие демодекоза зависит от формы поражения. — чешуйчатый или пустулезный.
При чешуйчатой форме обратите внимание на следующие изменения:
- Кожа утолщенная, складчатая, покрыта характерными чешуйками.
- Грязно-серый или ржаво-красный цвет кожи без волос.
- Кожа разрывается, из ран сочится серозная бледно-розовая жидкость.
- Сильный зуд не выражен.
Пустулезная форма характеризуется следующими признаками:
- Общее течение болезни тяжелое.
- На коже появляются красные воспаленные пузырьки, которые превращаются в пустулы (гнойнички).
- При вскрытии пустул вытекает зловонная жидкость, склеивая шерсть.
- Животное быстро слабеет и может умереть от заражения крови.
При всех заболеваниях, вызванных подкожными клещами, первичный диагноз устанавливается на основании наличия симптомов заболевания, о которых говорилось выше. Дальнейшие методы диагностики различаются в зависимости от вида клещей, ознакомьтесь с этими методами подробнее.
Саркоптоз и нотоэдроз
В обязательном порядке проводится соскоб кожи, при котором острым скальпелем отделяется кусок ткани, выбирая место, где пораженный участок граничит со здоровой кожей.
Нотодроз
Исследуйте экссудат из слухового прохода. Для этого ватным шнуром или пинцетом нужно удалить кусочки выделений, и изучить их под микроскопом. Чтобы не допустить распространения активных клещей, материал сразу после экстракции помещают в стеклянную тару и плотно закрывают.
Совет Нет необходимости обрабатывать препарат ликером при тестировании на нотогедроз, но для лучшей видимости ватные жгутики окрашивают чернилами.
Демодекоз
При чешуйчатой форме делают и исследуют соскоб, действующий так же, как при саркоптозе и нотоэдрозе.
В случае пустулезной формы исследуют вещество пустул, для чего удобно использовать одноразовый шприц или скальпель. Материал исследуют под микроскопом.
Совет Если материал слишком густой, слегка разбавьте его, добавив несколько капель бесцветного растительного масла или физиологического раствора.
Методы лечения
Обязательным элементом лечения всех болезней, вызываемых клещами, является изоляция больных животных, полноценный обогащенный белками рацион.
Кроме того, на подготовительном этапе нужно вымыть шампунем грязную шерсть, замочить и удалить кожицу, при необходимости обрезать слишком длинные волосы.
Важно. При работе с инфицированными животными весь инвентарь необходимо обработать сильнодействующим дезинфицирующим средством, например 2% раствором хлорофоса.
Использованные расходные материалы, а также постельное белье и коврики необходимо сжечь. Места проживания животного: будка, поверхность вольера, настил обрабатывают огнем паяльной лампы или кипятка.Дальнейшее лечение зависит от вида клещей, вызвавших заболевание.
Ниже приведены основные приемы и методы лечения заболеваний:
- При саркоптозе лечение выглядит следующим образом:
- Поражения обрабатывают акарицидными мазями: серной, серной смолой или мазью NM.
- Когда инфекция распространяется на все кожные покровы, животное дважды с интервалом в неделю купают в 1% -ном растворе хлорофоса, нагретого до 35 ° C, а затем дают высохнуть, не смывая раствор.
- При запущенном заболевании следует вводить подкожно препарат ивомек в дозе 0,2 мг на 1 кг веса животного.
- Методы лечения нотоэдроза:
- Пораженные участки кожи обрабатывают акарицидными мазями, как при саркоптозе.
- Собаку опрыскивают 2% раствором хлорофоса или 0,3% масляным раствором препарата АСД-3, эту обработку проводят дважды с недельным перерывом.
- В перерывах между обработками используются порошки мелкодисперсной серы.
- Лечебный отодектоз включает:
- Удаление всех корок и экссудата из уха, для чего в него вливают 2–3 мл перекиси водорода.
- В ухо вводят нагретое до 35 ° С лекарственное средство: 0,3% эмульсию препарата АСД-3 или 1% эмульсию хлорофоса с последующим легким массажем уха у основания.
- После применения эмульсий в слуховой проход вводится мелкодисперсный порошок серы или фенотизиана из расчета 0.5 г.
- Лечебный комплекс повторяют дважды с интервалом 7 дней.
- При демодекозе проводят такие лечебные мероприятия:
- Переносят животных в отапливаемые помещения без сквозняков, увеличивают питание.
- Поверхность кожи промывают 1% -ным раствором хлорофоса или 5% -ной эмульсией мыла К.
- Акарицидные эмульсии аккуратно втирают в пораженные участки ватным тампоном: 2% хлорофос, 1% битекс или 0.3% препарат АСД-3.
- При тяжелом течении болезни, помимо местного лечения, ивомек применяют подкожно в дозе 0,2 мг на 1 кг массы тела собаки. Курс лечения Ивеомеком повторяют 2-3 раза с двухнедельным перерывом.
Профилактические мероприятия
Чтобы предотвратить заражение собак подкожными клещами, вы должны соблюдать простые правила ухода и содержания, изложенные ниже:
- Обеспечьте своих питомцев сбалансированным питанием. чистота в местах лишения свободы.
- Не позволяйте собакам общаться с бездомными животными.
- Регулярно проверяйте охотничьих собак на отодекоз , саркоптоз или демодекоз диких животных во время охоты.
- При содержании нескольких собак соблюдайте правила индивидуальной гигиены. : у каждой собаки свои инструменты для ухода.
- Тщательно вымыть руки после контакта с инфицированными животными. , используйте съемную обувь и одежду, так как человек может переносить клещей от одного животного к другому.
- При работе с больными нотоэдрозом животных необходимо использовать перчатки, маску , бахилы, сменную одежду и помнить, что человек может заразиться нотоэдрозом.
- Возможно акарицидное применение. , широкий ассортимент которых сегодня представлен в ветеринарных аптеках. Однако не все из них одинаково эффективны, и также важно помнить, что, постоянно используя такие капли, вы подвергаете животное токсичности.
Для самолечения заболеваний, вызванных подкожными клещами, можно использовать эффективные препараты, которые несложно сделать своими руками.
Некоторые из них упомянуты в разделе о методах лечения:
- Для приготовления 1% эмульсии хлорофоса необходимо приготовить 1 г порошка хлорофоса (белые кристаллы с сильным запахом) и 100 г рыбьего жира. В нагретом до 35-37 ° С рыбьем жире измельченный хлорофос перемешивают до получения однородной массы. Перед применением следует дать препарату постоять не менее суток. Хранить средство в прохладном месте в стеклянной таре.
- Для приготовления серной мази возьмите 6 частей серы очищенной, 8 частей зеленого мыла, 1 часть карбоната калия (поташа) и 10 частей вазелина медицинского.Все компоненты тщательно перемешать, натереть теплым вазелином и хранить в темном холодном месте.
- При очистке слухового прохода отодектами вместо перекиси водорода можно использовать теплое растительное масло, которое облегчит страдания больного животного.
Заболевания, вызываемые подкожными клещами, довольно распространены. Даже при правильном уходе и сбалансированном кормлении чистокровная собака из-за слабого иммунитета или генетической предрасположенности, свойственной всем породистым животным, может заразиться одним из видов патогенных клещей.
В этом случае осведомленность хозяина животного важна как для сохранения здоровья собаки, так и для предотвращения болезни самого человека.
Определить наличие болезни можно по нескольким признакам, которые проявляются повышенной активностью клещей. Чтобы поставить точный диагноз, ветеринар проведет глубокое исследование демодекоза у собак. К основным симптомам можно отнести следующие отклонения от нормы:
- Животное ощущает сильный зуд, который заставляет его чесаться часто и долго, не останавливаясь.
- В основании волос пятна красного цвета, на которых через несколько дней образуются пузырьки сначала кирпичного, а затем гнилостного цвета.
- Запускается, лопаются пузыри и выделяется жидкость с неприятным запахом.
- Подкожный клещ у собак, симптомы которого легко определить, проявляется в виде образовавшихся сухих хлопьев, склеивающих шерсть. Через определенное время они исчезают вместе с волосками.
- Когда ситуация складывается, животное выглядит подавленным, отказывается есть и может даже ныть.Температура падает до 37 градусов.
Типы демодекоза у собак
Врачи выявили большое количество клещей, которые могут поражать животных. Точный диагноз посильно поставить только ветеринарному врачу, который проведет осмотр и сдаст анализы. Демодекс у собак может поражать разные части тела с различными дополнительными симптомами и эффектами. От этого будет зависеть лечение заболевания.
Генерализованный демодекоз у собак
Этот вид характеризуется высокой степенью поражения кожи, а иногда и внутренних органов.К особенностям этого заболевания можно отнести следующие факты:
- Количество секций без волос больше пяти и они постоянно увеличиваются. Демодекоз собак проявляется утолщением кожи, которая может быть красной или серой. Через некоторое время у нее появляется неприятный запах.
- Если не лечить, это может вызвать смерть животного, так как поражается иммунная система, печень, желудочно-кишечный тракт и другие органы.
- Полностью вылечить такой демодекоз у собак невозможно, и риск рецидива будет постоянно.
Ювенильный демодекоз собак
Заболевание часто встречается у животных, которым еще нет года. Щенки заражаются от матери, которая не только наследует клещей, но и ослабляет иммунитет. Демодекоз проявляется у собак в ушах как воспаление, а основные признаки включают непонятные образования вокруг глаз и в конечностях. Иногда молодые виды могут перерасти в другие болезни. Если иммунитет у щенка сильный, то болезнь может вылечиться сама.
Чешуйчатый демодекоз у собак
Этот вид заболевания характеризуется образованием безволосых участков в области носа, лба, губ и конечностей, имеющих округлую форму. При осмотре на них видны чешуйчатые чешуйки, а сама кожа на ощупь очень грубая. Клещевой демодекоз у собак с чешуйчатой формой можно вылечить быстрее, чем другие виды. Если у животного сильный иммунитет, то в 80% случаев возможно самолечение.
Демодекоз у собак — лечение народными средствами
В качестве дополнительного средства к назначенным врачом лекарствам можно использовать народные рецепты.Не рекомендуется заниматься только самолечением, так как это может усугубить состояние питомца. К самым популярным методам народного лечения относятся такие варианты:
- Если у собаки демодекоз, первая помощь заключается в смазывании пораженных участков кожи рыбьим жиром.
- Самое эффективное народное средство — березовый деготь, который необходимо равномерно распределить по проблемным участкам и оставить на три часа.
- Лекарство можно приготовить, смешав часть чистого скипидара и две части животного жира.
- Для приготовления средства от демодекоза у собак можно взять часть сока чистотела и четыре части вазелина.
- Другой рецепт состоит из измельченного корня девясила, двух частей березового дегтя и четырех частей топленого масла.
Если у собаки демодекоз, то важно уделить внимание правильному питанию. Питомец должен получать полноценный, натуральный и свежий корм, который не должен содержать никаких химикатов. Лучше всего, если в меню будут мясные и молочные продукты, овощи, крупы, а еще можно будет есть яйца.Можно добавлять в рацион витамины, но только их нужно подбирать вместе с ветеринаром. При кожных заболеваниях собак рекомендуются специальные сухие корма.
Как вылечить собаку от подкожного клеща?
Лечение продолжается до трехкратного получения отрицательного результата бактериоскопии на наличие клещей, независимо от внешних улучшений. Чтобы помочь своему питомцу избавиться от болезни, необходимо соблюдать ряд правил:
- При выявлении первых симптомов следует немедленно обратиться к ветеринару, чтобы он назначил правильное лечение.
- Для защиты печени важно давать собаке гепатопротекторы.
- Разбираясь, как лечить подкожного клеща у собак, стоит указать, что при легкой форме заболевания важно отказаться от гормональных кортикостероидов.
- Дополнительно рекомендуется использовать средства для наружного применения для смягчения кожи, снятия зуда и ускорения процесса регенерации кожи.
Мы также должны рассмотреть способы лечения будки собаки после демодекоза, поскольку в ней могут жить клещи, которые будут способствовать рецидиву болезни.Используйте водный раствор лизола, формалина или креолина. Плановую обработку клещей проводят однократно зимой, ранней весной и поздней осенью. В теплое время года дезинфекцию нужно проводить 1 раз в месяц. Важно продезинфицировать и подстилку.
«Ивермек» при демодекозе собак
Один из наиболее часто назначаемых препаратов из ряда авермектинов. В состав входят ивермектин и витамин Е. В аптеках продается «Ивермек» в виде раствора для подкожного введения, геля и таблеток.Характеристики включают следующую информацию:
- В большинстве случаев лечение демодекоза у собак продолжается в течение 5-6 недель. Следует учитывать, что при длительном применении препарата развивается гепатотоксический эффект, поэтому ветеринары часто назначают гепатопротекторы.
- Нельзя назначать средство щенкам до полугода.
- Запрещено вводить «Ивермек», его помеси и бобтейлы, так как в этих породах токсическое действие агента наиболее выражено.
- Дозировку следует рассчитывать исходя из веса животного, поэтому 0,5 мл должно приходиться на 5 кг веса. Если животное весит меньше, его разводят в растворе.
- Выпускают «Ивермек» в виде геля, которым необходимо обрабатывать проблемные участки кожи, используя 0,2 мл средства.
№
«Адвокат» от собак демодекоза
- Выпустить в растворе, предназначенном для наружного применения.
- Средство от демодекоза собак «Юрист» содержит следующие основные действующие вещества: моксидектин и диплоприд.Первое вещество всасывается в кровь, а второе наоборот, но при этом быстро распространяется по организму, обеспечивая длительное действие средства.
- При демодекозе у собак «Lawyer» необходимо наносить на неповрежденную кожу в местах, где собака не может касаться языка, поэтому лучше всего выбирать область шеи между лопатками. Для крупных собак нужно 3-4 места.
- Сумма рассчитана так, чтобы на 1 кг веса питомца приходилось 0.1 мл продукта. Используйте его один раз в месяц в течение 3-4 месяцев.
«Бравекто» при демодекозе у собак
Препарат представлен в форме жевательной таблетки, которая имеет круглую форму и окрашена в коричневый цвет. К основным характеристикам препаратов относятся:
- Лечение демодекоза у собак «Бравекто» проводится с помощью действующего вещества флураланера.
- Давать препарат до и после еды, но приемлемый вариант и во время еды.Благодаря приятному запаху и вкусу собака с удовольствием съест таблетку.
- Рассчитайте дозировку в зависимости от веса питомца, поэтому на 1 кг веса должно приходиться 25-55 мг флураланера.
- Эффект от одной таблетки сохраняется в течение 12 недель, а затем, если болезнь не прошла, лечение можно повторить.
Гамавит при демодекозе у собак
При любой форме заболевания ветеринары рекомендуют этот препарат, который является не только адаптогеном, но и детоксифицирующим средством.Это помогает снизить токсичность других лекарств. Разбираясь, как убрать подкожного клеща у собаки, следует учесть, что «» способствует нормализации показателей крови. Основные настройки:
- Реализовать его в виде стерильного раствора для инъекций.
- Препарат представляет собой комбинированный иммуномодулятор, повышающий бактерицидную активность сыворотки крови и помогающий животным легче переносить стресс.
- Используйте «Гамавит» для лечения демодекоза у собак разными способами: подкожно, внутривенно, внутримышечно и добавляя в воду.
- Дозировку должен подбирать врач.
Профилактика демодекоза у собак
Есть несколько советов, как уберечь питомца от такой болезни:
Заражение собаки подкожными клещами может стать серьезной проблемой для владельцев домашних животных. Чтобы помочь своему питомцу, нужно научиться определять это заболевание и принимать правильные меры. Как выглядит подкожный клещ у собак, симптомы и лечение этого заболевания — обо всем этом мы расскажем в статье.
Демодекс — клещ, обитающий в сальных железах. Генетическая предрасположенность к демодекозу обнаруживается у собак, поэтому у них она встречается чаще, чем у кошек или людей.
Важно понимать, что демодекоз никогда не бывает самостоятельным заболеванием. Это следствие другого заболевания: снижение иммунитета, гормональные нарушения или другое заболевание. Клещ может жить долго, не причинив питомцу вреда, и только ослабление тела превращает его во врага.
Различают две клинические формы болезни: взрослую и ювенильную.Ювенильным называется демодекоз у животных в возрасте до 2 лет, он обычно возникает очень внезапно и имеет лучшие прогнозы выздоровления.
Есть также два типа болезней:
- Локализованный, который вызывает поражение только одной области тела и не имеет вторичных симптомов.
- Обобщенная, более тяжелая версия, поражающая несколько участков тела и лап.
Стоит знать! Если собака предрасположена или уже перенесла демодекоз, рекомендуется стерилизация.
Симптомы подкожного клеща у собак
Определить болезнь не всегда просто. Дело в том, что признаки подкожного клеща у собак легко спутать с другими кожными заболеваниями грибкового или бактериального характера.
Однако симптомы следующие:
- Зуд, который может стать очень сильным, от которого собака может расчесаться до крови.
- Потеря шерсти. Итак, на ранней стадии болезни этот симптом заметен в основном на участках тела с короткой шерстью: морда, задние лапы, живот.
- Раздраженное состояние. Постоянный зуд всегда влияет на настроение животного, делая его более агрессивным.
- Запущенное заболевание может проявляться слабостью, анемией и развитием вторичных патологий.
Перед тем, как начать лечение от подкожных клещей, необходимо точно установить диагноз. Учитывая схожесть симптомов с другими заболеваниями, сделать это может только ветеринар, после соскоба кожи. Не пытайтесь лечить собаку наобум! Заметив перечисленные симптомы, можно дать животному средство от аллергии, частично снимающее зуд, и обратиться к врачу.
Первоначальные причины заболевания до сих пор неизвестны, но гормональные сбои почти всегда являются фактором, усугубляющим все проблемы со здоровьем.
Подкожный клещ у собак: лечение
Специфика жизненного цикла подкожных клещей приводит к тому, что иногда лечение может длиться несколько месяцев. В этом случае за собакой необходимо наблюдение ветеринара, а также лечение в домашних условиях. Лечение для каждой собаки подбирается индивидуально, но всегда большое внимание уделяется общему укреплению организма, иммунитету.
Лечение подкожных клещей у собак народными средствами
Народные средства допустимо использовать только на начальной стадии болезни, но стоит помнить, что они имеют свойство создавать для клеща неприятную среду обитания, что также может негативно сказаться на здоровье собаки.
Народные средства от подкожного клеща:
- Измельчите чеснок и полейте миндальным маслом (соотношение 1: 2). Настаивать 2-4 дня в темноте. Обработайте пораженный участок один раз в день в течение недели.Важный! Большое количество чеснока токсично для собак, а миндальное масло может сушить кожу.
- Взять кефир или жидкую сметану и добавить черную серу (соотношение 3: 1). Настаивать 3 часа в тепле. Также наносите один раз в день, затем тщательно смывайте. Важный! Сера еще больше сушит кожу, вызывает растрескивание и жжение.
Подкожный клещ — это заболевание, которое легко может передаваться другим домашним животным, а в редких случаях даже людям. Поэтому необходимо как можно раньше выявить заболевание и начать его лечение, не забывая о мерах предосторожности при контакте с больной собакой.Выявив у собаки подкожный клещ, симптомы и лечение которого вам уже известны, вы сможете быстро справиться с этой проблемой.
Однако точно доставить ветеринарам довольно сложно — внешние признаки железной женщины часто путают с клиническими симптомами обычного кожного дерматита, которые вызваны другими причинами и имеют другую этиологию. При обычном осмотре собаки диагноз демодекоза может быть поставлен только при наличии характерного «демодекозного» запаха, которого нет при дерматите.
Диагностировать демодекоз у собаки достаточно просто — необходимо провести микроскопию абсцессов из очага поражения. Под микроскопом содержимое очагов достаточно четко показывает наличие клеща. В этом случае материал для исследования нужно брать из более глубоких слоев кожи, полученных методом соскоба. Также можно провести микроскопический анализ волос, исследуя пораженные волосяные фолликулы из очага поражения или сами пустулы (пустулы), соскоблив их с кожи.
Лечение демодекоза
Лечение подкожного клеща (железница) у собак — это нейтрализация возбудителя, достигнутая путем подавления жизнедеятельности клеща Demodex canis, а также устранения предрасполагающих к демодекозу условий — укрепления иммунной системы, лечения атонии кожи. и выравнивание гормональных нарушений.
Собаке подкожно вводят биопрепараты, самым популярным из которых на сегодняшний день считается «Ивомек», содержащий в своем составе действующее вещество — ивермектин, убивающий клеща.Однако широкое использование этого препарата привело к тому, что сегодня клещ не всегда реагирует на его применение и, вероятно, у него выработался иммунитет.
Внешняя обработка Кожа животного также эффективна, так как убивает клеща во время его миграции по поверхности кожи и на волосах.
Врачи сегодня отказались от перорального приема хлорофоса, который слишком токсичен и оказывает опасное действие на внутренние органы. Хлорофос содержит фосфорорганические вещества, поэтому его лучше использовать для наружной обработки кожи и шерсти.Кроме того, серосодержащие мази, а также циклон и амитраз хорошо подходят для наружной обработки.
Устранение патогенеза
Для повышения защитных функций собаки и устранения факторов, способствующих развитию демодекоза, ветеринары рекомендуют профилактику и лечение атонии кожи. Процедура улучшает рост волос и укрепляет фолликулы волосяных фолликулов, что затрудняет проникновение клеща под кожу собаки.С этой целью рекомендуется давать собакам серу в пищу и втирать серосодержащие мази в их лысины.
При гипотиреозе (подавлении кожного иммунитета) в пищу можно также добавить несколько капель 5% раствора йода. Йод нужен также при повышенном содержании кортикостероидов у собаки. Применяется одновременно с добавлением хлодитана — ингибитора надпочечников.
Совет 1: Как лечить лишай на собаке
Как и любое другое инфекционное заболевание, стригущий лишай способен принимать затяжную форму, что особенно опасно.Если вовремя не вылечить это заболевание, то оно может перейти в хроническую форму. Однако сегодня для лечения этого заболевания существует ряд эффективных препаратов, которые раз и навсегда помогут вашей собаке избавиться от стригущего лишая.
Вам понадобится
- Настойка йода, вода чистая, морда на шее, антибиотики, противогрибковые мази, витаминный комплекс, дезинфицирующие средства.
Инструкция
одна
Лишайник (трихофития) — одно из самых распространенных инфекционных заболеваний в мире.Чаще всего встречается у собак и у человека. Возбудителем стригущего лишая является гриб Trichophyton. Этот грибок достаточно устойчив во внешней среде, выживает в самую холодную или, наоборот, жаркую погоду, быстро передается от одного животного к другому. Ваша собака может заразиться стригущим лишаем от другой больной собаки через кормушку или подстилку.
Несмотря на то, что заболевание, возникнув, быстро прогрессирует и трудно поддается лечению, большинство владельцев домашних животных при правильном подходе к лечению легко и быстро избавляют своих питомцев от лишая.
2
В основном опоясывающий лишай поражает людей и животных со слабым иммунитетом. В частности, в группу риска входят очень молодые или, наоборот, очень старые люди и животные. К тому же, чем слабее и меньше животное, тем тяжелее последствия болезни. Например, для кошек более опасен опоясывающий лишай. чем для собак, потому что быстро поражает всю здоровую кожу.
Заболевание начинается с инкубационного периода, не сопровождающегося симптомами. Длится от 10 до 30 дней.Затем у собаки появляются на коже морды, в области ушей, хвоста серые чешуйчатые пятна, которые имеют разную форму и размер. Далее эти пятна распространяются на лапы, спину, а иногда и на живот. Собака чешется, у нее выпадает шерсть, а на пораженной коже хорошо видны воспаленные пятна.
Если вы подозреваете стригущий лишай у своей собаки, первое, что нужно сделать, это ограничить контакт больной собаки с детьми и другими животными. Следует соблюдать правила личной гигиены, всегда мыть руки, обрабатывать пол помещения дезинфицирующими средствами.
3
Как и при любых грибковых заболеваниях, лечение трихофитии следует начинать с назначения сильнодействующих противогрибковых препаратов. Большинство грибов гиперчувствительны к лекарствам, содержащим йод. Поэтому для лечения лишая широко используются препараты на основе этого вещества. Также употребляют такие препараты, как «Дерматол», «Юглон», «Гризеофульфин». Часто в курс лечения включают антибиотики.
Перед применением мазей и других лечебных средств сбрить собаку шерсть, обработать пораженные участки чистой водой, а затем йодом.После этого нанести мазь. При этом важно следить за тем, чтобы собака не вылизывала места, на которые ее наносят. Кроме того, собаке дают витамины, укрепляющие иммунную систему. Чем раньше будет начато лечение, тем лучше будет для вас и вашего питомца.
примечание
Если вы подозреваете, что ваша собака разноцветная, вам следует ограничить ее контакт с людьми и другими животными и немедленно обратиться к ветеринару.
Полезный совет
Любую болезнь легче предотвратить, чем вылечить.Не поленитесь вовремя провести в ветеринарной клинике вакцинацию собак от лишая, и вероятность у нее этого заболевания значительно снижается.
Статья по теме
Дезинфекция помещений у животных
- Стригущий лишай
- как лечить лишай
Совет 2: Как вылечить опоясывающий лишай животных
Самая распространенная форма лишайника, полученная от наших братьев меньших, — стригущий лишай. Трихофития — это заразное грибковое заболевание кожи, которое поражает как волосистую часть, так и все остальные участки кожи.Характеризуется появлением постепенно расширяющегося снаружи кольца, внутри которого может находиться кусочек здоровой ткани.
Вам понадобится
- — чеснок;
- — березовый уголь;
- — сок подорожника;
- — Уксус яблочный;
- — мед;
- — деготь березовый фармацевтический;
- — трава чистотела.
Инструкция
одна
В первую очередь, увидев похожие пятна на коже, обратитесь к дерматологу.Для диагностики будет проведено микроскопическое исследование соскоба с пораженного участка кожи. При необходимости они также могут провести анализ крови на антитела, которые организм вырабатывает для борьбы с возбудителем. В случае положительного анализа будут назначены противогрибковые препараты для приема внутрь, а также наружное лечение йодом, дезинфицирующими растворами типа «Фукорцин» и другими.
2
Лечение по назначению врача можно совмещать с лечением лишая народными методами.Эффективное средство от стригущего лишая — чеснок. Растереть поврежденный участок кожи срезанным зубчиком чеснока, затем натереть это место смесью измельченных березовых углей с соком подорожника (1: 1). Проводить процедуру 3-4 раза в день до полного выздоровления (10-14 дней).
3
Пораженные участки кожи промыть яблочным уксусом, затем натереть соком чеснока, разбавленным пополам камфорным маслом. Процедуру проводят 3-4 раза в день. Курс — до полного очищения кожи.
четыре
Смешайте чесночный сок с небольшим количеством меда и смазывайте пятна лишая этим составом 3-5 раз в день.Курс 5-7 дней.
пять
Пропустите головку очищенного чеснока через чесночный пресс, залейте равным объемом яблочного или винного уксуса. Настаивая 2 дня, смазывайте лишайник 3-5 раз в день. Курс — до полного очищения кожи.
6
Смазка пятен дегтем дает очень быстрый результат. Смочите вату, намотанную на деревянную палочку, в аптечной смоле, и обильно смажьте лишайник. Дайте смоле впитаться и снова смажьте ее.Процедура проводится 3 раза в день. Обычно на 3-4 день кожа полностью очищается.
7
Одновременно можно принимать лечебные ванны с чистотелом. Взять 300 г зелени, залить холодной водой, довести до кипения и настоять час. Процедите настой и слейте его на водяную баню (не более 100 л) с температурой воды 43-45 градусов С. Процедура длится не более 10 минут. Ванну принимать через день.
примечание
Если дома есть больной трихофитией, необходимо проводить ежедневную чистку с дезинфицирующими средствами для предотвращения распространения микроорганизмов.Белье, одежду больного необходимо менять ежедневно, стирать отдельно от другого белья, обязательно гладить и отпаривать горячим утюгом.
Грибковые поражения кожи мкб 10. Дерматомикозы. Микоз гладкой кожи у детей
,00
- 1 Причины и пути заражения
- 2 Инкубационный период микроспории у человека
- 3.1 Гладкая кожа
- 3.2 Волосатая часть головы
- 4 Особенности у детей
- 5 Микроспория при беременности
- 7 Лечение патологии
- 7.1 Лекарства
- 7.2 Народные средства
- 8 Осложнения и профилактика
Если лабораторная диагностика подтвердила диагноз микроспория у человека, стоит немедленно начать терапию с использованием противогрибковых препаратов и народных средств. Попав на кожу, инфекция распространяется, поражая все новые и новые участки тела. Начальная стадия заболевания быстро излечивается, но при запущенной форме терапия продолжается долго и всегда под контролем специалиста.
Причины и пути заражения
Заболевание микроспорией вызывается грибком из рода Microsporum, который помимо кожи головы, тела и ногтевых пластин поражает также волосяные фолликулы, из-за чего волосы постепенно истончаются, и если болезнь не лечить на На начальном этапе может выпадать значительное количество волос. Основными путями передачи болезни являются контакт — от человека к человеку или от животного к человеку, а также от субъекта — через предметы, зараженные спорами.
Согласно международной классификации болезней микроспория имеет код В35 «Дематофия».
Грибок часто проникает в ткани кожи через очаги поражения и травмы эпидермиса. Микроспория гладкой кожи и волосистой части головы грозит людям с сухим типом кожи, наличием ссадин и грубых мозолистых участков. Заболевание не передается вирулентно, и если хорошо вымыть руки после контакта с носителем, заразиться не получится, так как микоспоры погибают.
Вернуться к содержанию
Инкубационный период микроспории у человека
Инкубационный период микроспории у человека длится в среднем около недели. За это время на теле появляются шелушащиеся пятна, которые имеют четкие очертания и имеют тенденцию к увеличению. Если очаги локализуются в области волосистой части головы, то на месте образования волосы трескаются, а сопутствующие симптомы беспокоят. По этим признакам можно понять, что у взрослого или ребенка стригущий лишай.
Вернуться к содержанию
Микроспория — грибковое заболевание, поражающее кожу и волосы.
Наиболее частым возбудителем, провоцирующим развитие микроспории у взрослых и детей, является разновидность грибка Microsporium, называемая Microsporum canis. У него зоонозная форма распространения, а симптомы зависят от локализации и глубины проникновения в эпидермис. Различают микроспорию гладких тканей и волосистой части.
Вернуться к содержанию
Гладкая кожа
Первые признаки микроспории гладкой кожи видны невооруженным глазом.На месте грибка образуется прозрачное розовое пятнышко, которое сначала выглядит маленьким, но быстро увеличивается в размерах, проникая в более глубокие слои дермы. Образование отслаивается, появляются дополнительные пятна, количество которых не превышает 2-3 шт. Кожная сыпь может возникнуть как на открытом — лице, предплечье, шее, так и на закрытом участке тела — туловище, руке, ноге. Иногда пациент может ощущать небольшой дискомфорт на месте поражения, но чаще всего на начальных стадиях болезнь не доставляет физического дискомфорта.
Вернуться к содержанию
Скальп
Микроспория волосистой части головы чаще всего поражает детей до 14 лет, эта патология не распространяется на взрослых, так как на коже под кожей головы находится специфическая органическая кислота, которая препятствует прилипанию грибка к тканям и препятствует его размножению. Чаще всего локализуются поражения при этом виде микроспории:
- в области макушки;
- на височной доле;
- в теменной области.
Поражения округлой формы, количество очагов не превышает 2 шт., При этом размер очага достигает 6 см в диаметре. На начальном этапе участок поражения отслаивается, но волосяной фолликул уже инфицирован. Через 5-7 дней поражается значительная длина стержня волоса, он истончается и обламывается у основания. Повреждение выглядит как «скошенная трава».
Антропонная микроспория — наиболее распространенная форма инфекции. Источником передачи антропофильного гриба Microsporum ferrugineum является инфицированный человек.Через 6-8 дней инкубационного периода на пораженных грибком участках появляются небольшие округлые образования с нечеткими очертаниями и легким шелушением. Волосы в этом месте быстро истончаются, становятся блеклыми, и если своевременно не начать лечение, стержни волос начинают обламываться у основания, пациент теряет значительное количество волос.
Вернуться к содержанию
Микроспория — наиболее распространенная грибковая инфекция.
Существуют также редкие разновидности микроспороза, к ним относятся следующие формы:
- Себорейный, при котором волосы истончаются тусклыми, покрываются желтыми чешуйками, которые приводят к тому, что стержень волоса вскоре ломается.
- Трихофития, при которой стержень волоса отламывается намного ниже основания, поэтому в очагах поражения отсутствуют проплешины и признаки облысения.
- Экссудативный, при котором на месте поражения эпидермиса появляются мелкие пузырчатые высыпания, заполненные серозной жидкостью — экссудатом. Если болезнь не начать излечивать в начальный период, участки поражения начинают нагноиваться и воспаляться. В этом случае состояние пациента ухудшается, повышается температура тела, появляются признаки интоксикации организма.
Вернуться к содержанию
Особенности у детей
Микроспория у детей до 14 лет считается одним из самых распространенных грибковых заболеваний, с которым сталкивается каждый третий ребенок. При лечении микроспории у ребенка важно соблюдать рекомендации врача, болезнь лечится в основном без осложнений, но только в том случае, если курс терапии был подобран правильно и согласно возрастному критерию маленького пациента. Распространенность грибкового заболевания у детей обусловлена следующими факторами:
- Недостаточная личная гигиена, чаще всего немытые руки.
- Несформированный или ослабленный иммунитет.
- Контакт с зараженными дворовыми животными.
- Постоянные травмы кожи — ссадины, микротрещины, царапины.
У медицины есть интересный и необъяснимый факт. Было замечено, что маленькие дети с рыжими волосами почти никогда не болеют стригущим лишаем.
Вернуться к содержанию
Микроспория при беременности
Во время беременности защитные функции организма ослабевают и шансы будущей мамы заразиться инфекционным заболеванием возрастают, и микроспория не исключение.В этот период важно вовремя обратить внимание на симптомы и начать адекватное лечение, учитывающее состояние женщины. Лекарства подбирает дерматолог, и при соблюдении всех рекомендаций болезнь проходит в короткие сроки.
Вернуться к содержанию
Перед тем, как лечить этот вид депривации, следует проконсультироваться с врачом.
Перед тем, как приступить к лечению микроспороза, важно поставить точный диагноз и убедиться, что именно этот вид грибка спровоцировал заболевание.Люминесцентная диагностика участка поражения, в котором используется лампа Вуда, а также микроскопия и метод посева помогут установить диагноз.
Культуральный метод диагностики поможет точно определить, что микроспороз, вызванный грибком Microsporium canis, прогрессирует в организме. Загрязненный материал или соскоб помещают в специальную питательную среду Сабуро, в которой уже на 3-4 день под микроскопом будет заметен рост колонии грибов.Флуоресцентный диагностический прибор поможет определить:
- вид возбудителя;
- степень повреждения линии роста волос;
- насколько эффективна терапия;
- инфицированы ли близкие, имевшие непосредственный контакт с носителем;
- , есть ли у животного инфекция.
Вернуться к содержанию
Лечение патологии
Важно как можно раньше начать лечение микроспории у человека, тогда можно избежать осложнений и серьезных последствий.Ни в коем случае нельзя пытаться справиться с проблемой самостоятельно в домашних условиях и принимать лекарства по своему усмотрению. Таблетки, мази и целесообразность использования народных методов определяет дерматолог на основании диагностического исследования.
Вернуться к содержанию
Лекарства
Для местной терапии лекарство подбирается индивидуально. Самые распространенные представлены в таблице:
Антимикотические антибиотики помогут вылечить ребенка и взрослого от лишая на коже головы, одним из самых эффективных антибиотиков является «Гризеофульвин».Препарат токсичен, и при назначении врач назначает поддерживающую терапию. На лечение лишайника у человека уйдет в среднем 1,5-2 месяца, человек будет здоров, если тест соскоба будет отрицательным.
Вернуться к содержанию
Народные средства
В домашних условиях лечение микроспории противопоказано, так как можно спровоцировать еще более серьезные осложнения. Раньше для лечения микроспории в домашних условиях использовали чесночные лосьоны, которые наносили на пораженный участок и держали не менее часа.Йод тоже эффективен, но он выжигает кожу и на месте лишая может остаться шрам, поэтому если у человека микроспория на лице, этот метод точно не подойдет.
Вернуться к содержанию
Осложнения и профилактика
Если не начать лечение очагов инфекции, разнесенных по организму пациента, может развиться воспаление. Иногда при поражении волосистой части головы развивается осложнение в виде инфильтратов, нагноения и воспаления, что доставляет пациенту сильный дискомфорт.Поскольку микроспория передается контактным путем, профилактика микроспории заключается в изолировании носителя и правильном лечении, тщательном осмотре окружающих и дезинфекции помещения, в котором находился больной.
Переломы голеностопного сустава по МКБ-10: классификация травм и их коды
- Переломы и их классификация
- Общая клиническая картина
- Наружная травма голеностопного сустава
- Травма костей внутренней лодыжки
- Заживление перелома
Перелом голеностопного сустава — частая травма нижних конечностей, пик травм приходится на зиму.В группу риска входят люди пенсионного возраста, дети, спортсмены, а также женщины, носящие обувь на высоком каблуке. Полное восстановление после травмы занимает не менее 2 месяцев, а 10% случаев заканчиваются инвалидностью.
В медицинской практике принято присваивать каждому заболеванию определенный код. Эти цифры собраны в документе, который называется Международной классификацией болезней (МКБ-10). Число 10 указывает на порядковый номер ревизии. Перелом голеностопного сустава имеет код ICD 10 — S82, класс Травмы, отравления и некоторые другие последствия внешних причин, блок Травмы колена и голени.
Переломы и их классификация
Нарушения целостности костей бывают двух видов:
- открытый — с разрывом мягких тканей и кожи. Из раны видны костные фрагменты, идет кровь;
- закрытый — кожных разрывов нет, кровотечения не наблюдается.
В некоторых случаях костные отломки могут смещаться. По этому фактору различают перелом со смещением и без смещения.
Ущерб также классифицируется в зависимости от места травмы.Выделяют переломы:
- наружная щиколотка;
- внутренняя щиколотка.
Есть и другие классификации.
Общая клиническая картина
Эксперты выделяют ряд общих черт:
- онемение нижних конечностей;
- сильный болевой синдром, локализующийся не в области повреждения, а немного выше или ниже;
- приступов тошноты, головокружения и общей слабости;
- озноб;
- нарушение подвижности суставов.
Клиническая картина развивается достаточно быстро — в течение получаса после травмы.
Если у пациента сложный перелом, дополнительно могут наблюдаться следующие симптомы:
- побледнение кожи из-за повреждения сосудов, нервных структур;
- онемение стопы и голеностопного сустава в целом;
- деформация конечности.
Наружная травма голеностопного сустава
Наружная (латеральная) сторона голени повреждается гораздо чаще, чем внутренняя, или медиальная.Это связано с естественной слабостью малоберцовой кости. Вывих голеностопного сустава чаще всего приводит к развитию перелома.
Закрытый перелом наружной лодыжки имеет собственный код по МКБ 10: S82.6. Травма имеет ряд особенностей:
- сопровождается острой болью и хрустом, исходящими снаружи голеностопного сустава;
- повреждение образовано на фоне прямого воздействия на голеностопный сустав;
- отекает наружная часть сустава, под кожей скапливается небольшой объем крови;
- сложно или совершенно невозможно полагаться на внешнюю часть из-за неправильного положения стопы и, как следствие, затруднено самостоятельное движение.
Травма костей внутренней лодыжки
Если латеральная часть голеностопного сустава травмирована из-за вывиха голеностопного сустава, то спусковым механизмом нарушения целостности медиальной области чаще всего является прямой удар. Травма вывиха встречается реже.
Перелом наружной лодыжки имеет код по МКБ 10 S82.5. Его особенности:
- У пострадавшего часто развивается гемартроз (скопление большого объема крови в суставной полости).Это затрудняет передвижение, может вызвать развитие вторичного артроза;
- позади медиального отдела располагается пучок сосудов и нервов, доходящий до стопы, в результате нарушения целостности кости они повреждаются, начинается обильное кровотечение.
В остальном клиническая картина переломов наружной и внутренней частей голеностопного сустава аналогична.
Медиальная часть голеностопного сустава — это область, в которой расположены большие мышцы.При переломах они часто вызывают смещение костных отломков, что создает трудности в лечении. Именно эти травмы часто приводят к развитию осложнений.
Заживление перелома
Международная классификация болезней, или МКБ, описывает коды для всех диагнозов в медицине. Например, заживший перелом лодыжки имеет не один код по МКБ 10, а сразу несколько:
- M84.0 — плохое заживление перелома;
- M84.1 — несращение перелома или псевдоартроза;
- М.84.2 — замедленное сращение перелома.
Эти коды распространяются не только на травмы голеностопного сустава, но и на переломы других костей.
Организм бросает все силы на восстановление поврежденных тканей. В течение двух-трех дней вышедшая кровь образует сгустки, со временем они заполняются специальными клетками, которые играют важную роль в образовании костной мозоли. Также эти клетки создают особую структуру, исключающую возможность смещения костных отломков.В медицине его называют зернистым мостом.
Чтобы образовавшаяся мозоль затвердела, потребуется не менее десяти дней. На полное восстановление голеностопного сустава по кровоснабжению уходит около года.
Что может снизить скорость регенерации костей:
- сложность травмы, место дислокации;
- признак костной ткани голеностопного сустава;
- правильность оказания первой помощи;
- возраст пациента;
- соблюдение рекомендации врача;
- история хронических заболеваний, воспалительных процессов, избыточной массы тела;
- психологическое состояние больного.
Также специалисты выделяют факторы, замедляющие образование мозолей:
- недостаток или избыток витаминов;
- нарушение работы желез внутренней секреции;
- отсутствие веса;
- прием некоторых лекарств.
У детей процесс сращения костей происходит намного быстрее, чем у взрослых. При этом детям в силу своего характера сложно строго соблюдать постельный режим. Им также сложно долго не опереться на травмированную конечность.Чрезмерная активность негативно сказывается на сращении тканей, замедляя его и провоцируя осложнения.
Женщинам, вынашивающим или кормящим грудью, требуется очень много времени, чтобы оправиться от нарушения целостности голеностопного сустава. Адгезия замедляется из-за того, что в этот период снижается уровень кальция и других важных минералов.
На скорость заживления переломов со смещением голеностопного сустава влияют следующие факторы:
- насколько точно и правильно хирург соединил отломки;
- соблюдение постельного режима после операции;
- , были ли удалены из трещины все частицы мышц и соединительной ткани.
Закрытые и открытые переломы заживают по-разному, но в обоих случаях многое зависит от пациента. Соблюдая рекомендации врача, не нагружая ногу и правильно питаясь, можно значительно ускорить выздоровление.
Теги: Лечение суставов
Грибковые болезни. Это группа кожных заболеваний, возбудителями которых являются нитчатые грибы, заражение происходит при контакте с больным человеком или предметами, засеянными спорами; некоторые грибковые заболевания вызываются сапрофитной микрофлорой, которая является патогенной при снижении защитных функций организма.
Кератомикоз.
Кератомикозом называют грибковое заболевание, при котором грибки локализуются в роговом слое и не поражают придатки кожи, кератомикоз, как правило, мало заразен. К ним относятся такие заболевания, как разноцветный лишай, эритразма и актиномикоз.
Разноцветный лишай — одно из наиболее часто диагностируемых грибковых заболеваний кожи. Клинически проявляется пятнами розовато-коричневого цвета с незначительным шелушением отрубевидного лишая. Локализуется на коже шеи, груди, спины и плеч; воспалительных реакций со стороны измененной кожи не наблюдается.Диагностируйте у подростков и людей среднего возраста. Чрезмерное потоотделение способствует заражению этим и другими грибковыми заболеваниями. Поражения имеют зубчатую форму и имеют тенденцию к слиянию из-за периферического роста. Кожа, пораженная этим грибковым заболеванием, не может пропускать ультрафиолетовый свет, вредный для микроорганизмов. На загорелой коже можно увидеть шелушащийся верхний слой дермы, под которым развивается вторичная лейкодермия. Пик рецидивов обычно наступает весной. Разноцветный лишай диагностируется по клиническим проявлениям и с помощью пробы с йодом — при смазывании очага поражения чешуйки приобретают более интенсивный цвет.Для подтверждения диагноза и исключения других грибковых заболеваний проводится исследование соскоба. Грибок поражает устье фолликула, в связи с чем добиться полного излечения не представляется возможным.
Мази, содержащие тербинофин и интраконазол, при длительном применении устраняют симптомы разноцветного лишая, но терапия должна быть комплексной, рекомендуется избегать ношения чужой одежды во время лечения, тщательно соблюдать правила личной гигиены, в периоды ремиссии использовать косметические препараты с противогрибковым действием.
Актиномикоз — хроническое грибковое заболевание кожи, возбудителем которого является лучистый гриб, широко распространенный в природе на зерновых, поэтому в группе риска находятся люди, работающие на мельницах, в сельскохозяйственных комплексах и пекарнях. Внутренние органы могут быть повреждены, если споры лучистого гриба попадают через рот. Кожа и ткани, пораженные грибковым заболеванием, инфильтрированы, инфильтрат плотный, склонен к периферическому распространению, по краям могут наблюдаться грануляции. Диагноз ставится на основании анамнеза, клинической картины и микроскопии, при необходимости проводится бактериологическое исследование.
Терапия актиномикоза должна быть комплексной, так как этот вид грибка вызывает не только грибковые заболевания кожи, но и поражает внутренние органы. Антибактериальная терапия показана после определения чувствительности, облучения пораженных участков, переливания компонентов крови и, в крайнем случае, хирургического иссечения тканей. Соблюдение личной гигиены, использование только гребней и головных уборов, мытье рук и тела после контакта с животными, а также лечение заболеваний, снижающих иммунитет, — единственная профилактика кератомикоза.
Дерматофитоз.
Дерматофитии — хронические грибковые заболевания кожи с поражением эпидермиса, в связи с чем возникает воспалительная реакция со стороны кожи. Наиболее частыми грибковыми заболеваниями этой группы являются трихофития, микроспория, фавус и микозы стоп (эпидермофития).
Трихофития, вызванная антропофильным грибком, вызывает поверхностные поражения, а зоофильная трихофития проявляется в инфильтративно-гнойной форме. Источником заражения являются больные люди, животные и предметы, засеянные спорами грибов.
Это грибковое заболевание характеризуется ограниченными округлыми очагами на коже головы, ломкостью волос и легким шелушением кожи. У детей трихофития обычно проходит к периоду полового созревания, тогда как взрослые часто страдают хроническими формами. В группе риска женщины среднего возраста. Гиповитаминоз, эндокринные нарушения также увеличивают вероятность заболевания при контакте с возбудителем. Трихофития поражает кожу головы, гладкую кожу и ногти.
Микроспория — грибковое заболевание кожи, клинически сходное с трихофитией, внешне проявляющееся в виде пересекающихся колец пузырьков, корок и узелков, если микроспория поражает кожу головы, то очаги имеют тенденцию переходить на гладкую кожу.Зуд и другие субъективные ощущения отсутствуют.
С помощью микроскопии можно увидеть мицелий гриба, изменения кожи и волос, характерные для грибковых поражений, но отличить микроспорию от трихофитии невозможно. Если требуется точная дифференциация, прибегают к культуральной диагностике.
Обычно лечение грибковых заболеваний из группы дерматофитий проводят микологи или дерматологи в условиях стационара. Показаны противогрибковые препараты, такие как Фунготербин, Эксифин, препараты принимают ежедневно до первого отрицательного микроскопического исследования, а затем переходят на поддерживающие дозы.Волосы в очагах поражения сбривают и обрабатывают настойкой йода, а на ночь делают аппликации серно-салициловой мазью.
Фавус — грибковое заболевание, поражающее кожу, кожу головы, ногти, а иногда и внутренние органы. Заразность этого грибкового заболевания средняя, болеют в основном дети и женщины, чаще всего наблюдаются семейные очаги заражения.
Клинически проявляется появлением щитка вокруг волос, щиток — желтоватая корочка с блюдцеобразным вдавлением, кожа в очаге поражения гиперемирована.Со временем щитки сливаются и образуют единую корочку с неприятным затхлым запахом. Волосы становятся тусклыми и тонкими. При длительном течении грибкового заболевания наблюдается выпадение волос и посталфавитное облысение. Диагноз ставится на основании клинической картины и культуры.
При лечении фавуса хороший эффект дает курс лечения современными противогрибковыми препаратами — кетоконазолом, тербинафином, итраконазолом, курс лечения не менее месяца, дозировка подбирается исходя из степени тяжести поражения.Волосы в очаге поражения сбривают, используют салициловую мазь в качестве аппликации на ночь для смягчения щита. Утром кожу головы обрабатывают растворами йода.
Широко распространены грибковые заболевания стоп. В группу риска входят люди с повышенной потливостью ног, пренебрегающими личной гигиеной, спортсмены и посетители саун, бассейнов, общественных пляжей. Сухие ноги, трещины, резиновая обувь и эндокринные нарушения — все это способствует развитию грибковых заболеваний, так как здоровая неповрежденная кожа менее восприимчива к инфекциям.При стертой форме грибковых заболеваний стоп наблюдается легкое шелушение, покраснение и зуд в межпальцевых складках; после контакта с водой симптомы могут усилиться. При отсутствии лечения в процесс вовлекаются своды стоп и диагностируется плоскоклеточная форма грибковых заболеваний стоп. Кожа утолщается, появляются мозоли, иногда гиперемия, пациенты жалуются на зуд и жжение.
При дисгидротических формах грибковых заболеваний стоп, в основном поражаются своды стопы, появляются напряженные большие пузыри с плотной пленкой, в местах вскрывшихся пузырей — незаживающие болезненные эрозии, кожа вокруг пораженного участка остается отек и гиперемирован, четко выражен болевой синдром и зуд.Режущие боли при контакте с водой.
Интергинозная форма грибкового заболевания проявляется мацерацией, эродированными трещинами разной глубины, болью и зудом. При рубромикозе стоп пораженная кожа сухая с слизистым шелушением, кожный рисунок выражен, очаги поражения имеют фестончатые очертания.
Диагноз ставится на основании клинических проявлений, опроса пациента и, при необходимости, анализа культуры для определения точного типа грибка.
Лечение грибковых заболеваний стоп зависит от возбудителя, пораженного участка и степени тяжести процесса.Длительный прием противогрибковых препаратов, при рубромикозе итраконазол, тербинафин принимают длительными курсами. Медикаментозное лечение стоп проводится противогрибковыми мазями. Для обработки кожи и ногтей показано чередование противогрибковых мазей и охлаждающих лосьонов; при отсутствии эрозии применяют растворы йода и фукарцина. Дополнительно назначается лазерное лечение грибковых заболеваний стоп.
Соблюдение правил личной гигиены, мытье ног после посещения саун, бассейнов, пляжей, борьба с повышенным потоотделением, ношение хлопчатобумажных носков и обуви по сезону — единственная профилактика грибковых заболеваний стоп.Ведь здоровая и чистая кожа — это естественный барьер против микроорганизмов и грибковых клеток.
Кандидоз кожи.
Кандидоз — грибковое заболевание кожи, слизистых оболочек и внутренних органов. Возбудитель — дрожжеподобный гриб Candida, сапрофит человека, который при снижении защитных функций организма начинает активно размножаться. В группу риска входят дети, пожилые люди и люди с иммунодефицитными состояниями.
Кандидозные грибковые заболевания кожи уголков рта чаще всего возникают у людей с нижним прикусом и гиперсаливацией.Грибковые заболевания, вызванные грибком кандида, могут развиваться только при благоприятных условиях, это высокая влажность и теплая среда. Клинически кандидозные приступы проявляются легкой мацерацией и наличием белого налета, при удалении можно увидеть гладкую покрасневшую эродированную поверхность. Процесс двусторонний и редко выходит за пределы складок уголков рта.
Кандидоз кожи локализуется в складках, чаще встречается у людей с избыточной массой тела, склонных к потоотделению и у детей с нарушением правил гигиены.Пораженный участок ярко-красный, имеет четкие границы, влажный, сверху покрыт белым налетом, по периферии возможно отслоение эпидермиса.
Исключение из рациона сладких продуктов, кексов и простых углеводов является важным моментом в лечении кандидоза. Хороший терапевтический эффект оказывает прием противогрибковых препаратов длительного действия, таких как флуконазол. Местно применяется мазь с клотримазолом. Кроме того, необходимо лечить дисбактериоз кишечника и нормализовать иммунную систему.
Микозы кистей, стоп и туловища — это заболевания, вызываемые патогенными грибами, поражающими кожу и ее придатки.
Этиология и эпидемиология микозов
Наиболее частыми возбудителями дерматофитии являются патогенные грибы Trichophyton rubrum (90%) и Trichophyton mentagrophytes, var. interdigitale. Реже эти заболевания вызываются грибами Epidermophyton floccosum и Candida.
Заражение патогенными грибами может происходить при непосредственном контакте с пациентом, а также через обувь, одежду, предметы домашнего обихода (коврики для ванной, мочалки, маникюрные принадлежности и т. Д.)), при посещении тренажерных залов, бань, саун, бассейнов.
Проникновению грибов в кожу способствуют ссадины, трещины межпальцевых складок, вызванные истиранием, повышенное потоотделение или сухость кожи, плохое высыхание после водных процедур, узкие межпальцевые складки, плоскостопие, нарушение кровообращения при сосудистых заболеваниях конечности и др. Микозы могут стать распространенными при наличии сопутствующих заболеваний — эндокринных, чаще сахарного диабета, иммунных нарушений, генодерматоза, заболеваний крови, а также при применении антибактериальных, кортикостероидных и цитостатических препаратов.
В настоящее время микоз стоп, вызванный Trichophyton rubrum, является наиболее частым грибковым заболеванием у взрослых.
Классификация микозов
- B35.1 Микоз ногтей
- B35.2 Микоз рук
- B35.3 Микоз стоп
- B35.4 Микоз ствола
- В35.6 Эпидермофития паховая
- B37.2 Кандидоз кожи и ногтей
Клиническая картина (симптомы) микозов
Руброфития
В клинической картине руброфитии стоп выделяют пять основных форм: плоскоклеточный, плоскоклеточно-гиперкератотический, интертригинозный, дисгидротический и онихомикоз стоп.
Плоскоклеточная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней, иногда с наличием мелких поверхностных трещин. В области боковых поверхностей подошв также может наблюдаться явление шелушения эпидермиса.
Плоскоклеточно-гиперкератотическая форма проявляется диффузным или очаговым утолщением рогового слоя (гиперкератозом) боковой и подошвенной поверхностей стоп, несущих наибольшую нагрузку.Обычно пораженные участки кожи имеют мягкий воспалительный цвет и покрыты небольшими чешуйчатыми или мучнистыми чешуйками. Измененная стопа может иметь вид «под стопой» или «индейского чулка» — «мокасинового типа». Отслаивание кожных борозд создает утрированный рисунок, который придает коже «припудренный» вид. Субъективно отмечается сухость кожи, умеренный зуд, а иногда и болезненность в пораженном месте.
Интертригинозная (межпальцевая, деформированная) форма клинически сходна с опрелостями.Поражаются межпальцевые складки, чаще между III и IV, IV и V пальцами. Для процесса характерны гиперемия, отек, мокнутие и мацерация, в некоторых случаях — пузырчатые высыпания. Часто образуются эрозии и глубокие болезненные трещины. Субъективно отмечаются зуд, жжение, болезненность в очагах поражения.
Дисгидротическая форма проявляется многочисленными пузырьками с толстым покровом. Преобладающая локализация высыпаний — свод стопы, а также межпальцевые складки и кожа пальцев.Сливаясь, пузыри образуют большие многокамерные пузыри, при открытии которых появляются влажные эрозии розово-красного цвета. Сыпь располагается на неизмененной коже. С развитием процесса присоединяются гиперемия, припухлость и зуд кожи, что придает этой разновидности сходство с острой дисгидротической экземой.
У детей поражение гладкой кожи стоп характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще в 3-й и 4-й межпальцевых складках или под пальцами, гиперемией и мацерацией.На подошвах кожа может не изменяться или рисунок кожи может быть усилен, иногда наблюдается кольцевидное шелушение. Заболевание сопровождается зудом. У детей чаще, чем у взрослых, возникают экссудативные формы поражения не только на стопах, но и на руках.
Онихомикоз стоп при руброфитии в основном проявляется поражением всех ногтей.
Различают нормотрофический, гипертрофический и атрофический типы онихомикозов.
Нормотрофический тип характеризуется появлением желтовато-белых полос в толще ногтя, при этом ногтевая пластина не меняет своей формы, подногтевой гиперкератоз не выражен.
При гипертрофическом типе ногтевая пластина утолщается из-за подногтевого гиперкератоза, становится желтоватой, крошится, края становятся неровными.
Атрофический тип онихомикоза характеризуется значительным истончением, отслоением ногтевой пластины от ногтевого ложа с образованием пустот или частичным его разрушением.
Руброфитоз ногтей (атрофический тип)
Также различают дистальный, дистально-боковой, белый поверхностный, проксимальный подногтевой, тотальный дистрофический онихомикоз.
Руброфитоз кистей в дебюте заболевания характеризуется поражением кожи ладоней и носит односторонний характер, может сочетаться с онихомикозом кистей. Клинически наблюдаются сухость кожи, утолщение рогового слоя, шелушение слизистой и усиление кожных борозд. Образовавшиеся очаги на тыльной стороне кистей имеют прерывистые края и состоят из узелков, пузырьков и корок. Заражение рук, гладкой кожи и складок, как правило, происходит из очагов руброфитных стоп в результате лимфогематогенного распространения грибов и при аутоинокуляции; в редких случаях это происходит прежде всего при экзогенном заносе грибов.
Руброфитоз гладкой кожи чаще наблюдается на ягодицах, бедрах и голенях, но может локализоваться на любой части тела, в том числе на коже лица. Различают эритематозно-чешуйчатую, фолликулярно-узловую и инфильтративно-гнойную формы.
Эритематозно-плоскоклеточная форма руброфитоза характеризуется наличием розовых или красно-розовых пятен с голубоватым оттенком округлых очертаний с четкими границами. На поверхности пятен обычно присутствуют мелкие чешуйки, по их периферии проходит прерывистый валик, состоящий из сочных папул.Часто папулы покрыты мелкими пузырьками и корочками. Пятна изначально небольшие, склонны к центробежному росту и слиянию друг с другом, при этом образуют обширные очаги с зубчатыми очертаниями, занимающие обширные участки кожи.
Фолликулярно-узловая форма руброфитоза характеризуется поражением пушковых волос в пределах эритематозно-чешуйчатых очагов. Волосы теряют естественный блеск, становятся тусклыми и ломкими.
Инфильтративно-гнойная форма руброфитоза встречается довольно редко, преимущественно у детей на волосистой части головы.По клиническим проявлениям напоминает инфильтративно-гнойный трихофитоз, вызванный зоофильными трихофитиями. Отдельные атрофические рубцы могут оставаться на месте очагов после разрешения инфекционно-воспалительного процесса.
Эпидермофития
Эпидермофития стоп — поражение стоп, вызванное Trichophyton mentagrophytes, var. interdigitale (межпальцевой трихофитон). Этот грибковый процесс встречается гораздо реже и клинически незначительно отличается от руброфитоза.
Возбудитель эпидермофитии стоп обладает выраженным аллергенным действием, поэтому у пациентов часто возникают интертригинозные и дисгидротические формы заболевания, сопровождающиеся вторичными высыпаниями (микозами). Возможно развитие эритемы, отека, обильного шелушения эпидермиса с образованием эрозий и язв, присоединение вторичной инфекции, вызванной грамотрицательными бактериями. Этот процесс сопровождается регионарным (пахово-бедренным) лимфаденитом, лимфангитом и общими инфекционными симптомами: лихорадкой, недомоганием.
В начале заболевания поражение складки между 3-м и 4-м пальцами стопы с переходом на верхнюю треть подошвы, свод стопы, боковые поверхности стопы и пальцы ног.
Онихомикоз стоп, вызванный Trichophyton mentagrophytes, var. interdigitale характеризуется повреждением ногтевых пластинок I и V пальцев стопы, при этом можно наблюдать дистальный, дистально-латеральный и проксимальный типы измененных ногтей. Чаще выявляются поверхностные формы онихомикоза, однако у одного пациента могут возникать комбинированные формы ониходистрофий (аналогично таковым при руброфитии).
Паховый эпидермофития характеризуется появлением на коже паховой области, внутренней поверхности бедер, мошонки, реже в межъягодичной складке, а также в подмышечной и субмамальной областях шелушащихся розовых пятен. В начале заболевания размер элементов до 1 см в диаметре, затем они увеличиваются в размерах, при этом могут разрешиться воспалительные явления в очаге. Формируются крупные (до 10 см в диаметре) кольцевые пятна красного цвета, при слиянии образующие «фестончатые» очаги.Границы очагов четкие, подчеркнуты отечным светлым гиперемированным воспалительным валиком с пузырьками и небольшими пустулами на его поверхности. Субъективно сыпь характеризуется зудом.
Клиническая картина кандидозного онихомикоза обычно представлена в проксимальной форме, реже — в дистальной.
При проксимальной форме наблюдается желтовато-коричневый или коричневатый цвет ногтевой пластины с зоной выраженной ломкости, что приводит к образованию латерально срезанного края ногтя (проксимально-латеральный вариант).Процесс сочетается с явлениями паронихии, когда при пальпации воспаленного ногтевого валика может наблюдаться флюктуация и гнойные выделения.
Дистальная форма кандидозного онихомикоза проявляется обесцвечиванием, гиперкератозом и последующим лизисом ногтевой пластины со свободного (дистального) края.
Клиническая картина плесневого онихомикоза чаще представлена дистальной формой и наблюдается у пожилых людей, уже страдающих онихопатиями стоп различного происхождения, как грибкового, так и негрибкового характера (вторичный онихомикоз).Ногтевая пластина приобретает разный цвет (черный, зеленовато-желтый или серый) в зависимости от возбудителя плесени, вызвавшего данную патологию. Эти изменения зависят от пигментообразующей активности грибов и их частой ассоциации с бактериями и дрожжеподобными грибами. В дальнейшем нижняя часть ногтя становится рыхлой, верхняя утолщается. Развивается тяжелый онихомикоз, ноготь деформируется, часто изменяется по типу онихогрифоза, чаще всего поражаются ногтевые пластины больших пальцев стопы.
Проксимальная форма онихомикоза с или без паронихии, вызванной плесенью, встречается гораздо реже.
Диагностика микозов
Диагностика дерматофитоза основывается на данных клинической картины и результатах лабораторных исследований — микроскопическом исследовании пораженных ногтевых пластинок, соскабливании чешуек с очагов на гладкой коже.
Для определения типа возбудителя проводится посев и исследование молекулярно-биологическими методами.
При назначении антимикотических препаратов системного действия рекомендуется провести биохимическое исследование сыворотки крови на определение уровня билирубина, АСТ, АЛТ, ГГТ, щелочной фосфатазы, глюкозы.
При резистентных формах онихомикоза рекомендуется проведение ультразвукового исследования поверхностных и глубоких сосудов.
Дифференциальная диагностика микозов
Дифференциальная диагностика руброфитоза проводится с псориазом, себорейным дерматитом, экземой, красным плоским лишаем, герпетиформным дерматитом Дюринга, красной волчанкой, лимфомой кожи.
Дифференциальная диагностика паховой эпидермофитии проводится с эритразмой, рубромикозом, псориазом, кандидозом.
Дифференциальная диагностика кандидозного поражения ногтей проводится при онихиях и паронихиях бактериальной природы, псориазе.
Лечение микозов
Цели лечения
Показания к госпитализации
Длительное неэффективное амбулаторное лечение распространенных форм заболевания.
Схемы лечения микозов стоп и кистей рук:
Лечение микозов гладкой кожи стоп, рук и других локализаций.
Наружная терапия
Антимикотические препараты для наружного применения:
- крем с изоконазолом 1-2 раза в день местно в течение 4 недель
- кетоконазол, крем, мазь
- клотримазол, мазь, крем,
- тербинафин, спрей, дермгель
- раствор тербинафина
- крем с миконазолом
- нафтифин, крем, раствор
- крем оксиконазол
- крем сертаконазол 2%
- крем циклопирокс
- ундециленовая кислота + ундециленат цинка, мазь
- крем с эконазолом
- крем с бифоназолом
При значительном гиперкератозе в очагах микоза на стопах отслойку рогового слоя эпидермиса проводят с использованием:
На первом этапе терапии при наличии острых воспалительных явлений используются примочки:
- ихтиол 5-10% раствор
- бриллиантовый зеленый, водный раствор 1%
- фукорцин, раствор
С последующим назначением паст и мазей, содержащих противогрибковые и глюкокортикостероидные препараты:
- миконазол + мазипредон
- изоконазола нитрат + дифлюкортолона валерат
- крем клотримазол + бетаметазон
При выраженном мокнутии (в фазе обострения) и присоединении вторичной инфекции назначают противовоспалительные растворы в виде «примочки» и комбинированные антибактериальные препараты:
- ихтиол 5-10% раствор
- крем натамицин + неомицин + гидрокортизон
- бетаметазона дипропионат + гентамицина сульфат + клотримазол, мазь, крем
Системная терапия
При неэффективности наружной терапии назначают антимикотические препараты системного действия:
- итраконазол 200 мг
- тербинафин 250 мг
- флуконазол 150 мг
При остром воспалении (мокнутие, образование пузырей) и сильном зуде используются антигистаминные препараты:
- хлоропирамина гидрохлорид 0.025 г
- клемастин 0,001 г
- мебгидролин (D) 0,1 г
Лечение онихомикоза стоп и рук
Наружная терапия
При повреждении единичных ногтевых пластин от дистального или бокового края до 1 / 3–1 / 2 пластины можно применять только противогрибковые препараты наружного действия и очистку ногтей (с использованием кератолитических средств или скейлера).
Кератолитические препараты:
После удаления пораженных грибком участков ногтя на очищенное ногтевое ложе наносят один из следующих препаратов:
- крем с кетоконазолом
- клотримазол, крем, раствор
- нафтифин, крем, раствор
- крем оксиконазол
- циклопирокс крем, раствор
- бифоназол, раствор крем 1%
- аморолфин, лак для ногтей 5%
- циклопироксоламин, лак для ногтей 8%
Системная терапия
При тотальном поражении ногтей назначают системные антимикотики:
- итраконазол 200 мг
- кетоконазол 400 мг
- тербинафин 250 мг
- флуконазол 150 мг
Особые ситуации
Лечение микозов стоп и кистей детей:
- тербинафин детям с массой тела более 40 кг — 250 мг внутрь 1 раз в сутки после еды; детям с массой тела от 20 до 40 кг — 125 мг в сутки внутрь после еды, детям с массой тела менее 20 кг — 62.5 мг
Требования к результатам лечения
- отсутствие патологических изменений кожных покровов;
- отрицательных результатов микроскопического исследования на грибы.
Первые контрольные лабораторные исследования при лечении онихомикоза рук проводятся через 6 недель, а при онихомикозе стоп — через 12 недель после окончания терапии.
Тактика при отсутствии лечебного эффекта
При отсутствии положительной динамики в клинической картине онихомикоза на фоне системной или комбинированной терапии, проводимой в течение 16 недель, а также при выявлении медленного отрастания здоровой ногтевой пластины рекомендуется заменить препараты на антимикотический препарат. другая фармакологическая группа с добавлением ангиопротекторов.
Профилактика микозов
Первичная профилактика: уход за кожей стоп для предотвращения микротравм, ссадин, устранения гипергидроза (гидрохлорид алюминия 15% + дециленгликоль 1%) или сухой кожи (тетранил U 1,5% + мочевина 10%), плоскостопия и т. Д.
Вторичная профилактика: дезинфекция обуви и перчаток 1 раз в месяц до полного выздоровления:
- ундециленамидопропилтримония метосульфат, спрей
- хлоргексидина биглюконат, 1% раствор.
ЕСЛИ У ВАС ЕСТЬ ВОПРОСЫ ПО ЭТОМУ ЗАБОЛЕВАНИЮ, ОБРАТИТЕСЬ К ВРАЧУ ДЕРМАТОВЕНЕРОЛОГИИ Х.М. АДАЕВ:
WHATSAPP 8 989 933 87 34
ЭЛЕКТРОННАЯ ПОЧТА: [электронная почта защищена]
INSTAGRAM @ DERMATOLOG_95
Кожа — это защитная оболочка тела. Недаром его называют самостоятельным органом, поскольку он имеет сложное строение и выполняет жизненно важные функции.
Как и все системы организма, кожа подвержена различным заболеваниям, одним из которых является микоз гладкой кожи.
Микоз гладкой кожи — заболевание, вызываемое спорами грибка.Заболевание поражает слои эпидермиса и легко передается в повседневной жизни. При отсутствии своевременного лечения заболевание может перейти в хроническую форму. , тем самым снижая иммунитет, разрушая слои эпидермиса и способствуя нарушению целостности волосяного покрова.
Микоз начинает развиваться из-за попадания спор грибка через поврежденные слои эпидермиса, то есть через микротравмы на самой коже. Заболевание в большинстве случаев протекает в острой форме. Время от заражения до появления первых симптомов может варьироваться от одной до трех недель. … Бытует мнение, что грибок может поражать только стопы, но практика показывает, что он может распространяться на любой участок эпидермиса, в том числе.
Обычно заболевание поражает людей с низким иммунитетом , человек может быть носителем этого грибка, при этом не имея никаких признаков, указывающих на микоз.
Существует множество возбудителей, вызывающих заболевание, дерматологи могут идентифицировать следующие:
- Histoplasma capsulatum -;
- Epidermo-phyton floccosum — эпидермомикоз;
- Candida albicans — условно-патогенный микоз;
- Malassezia furfur — микоз поверхностный;
- Sportrichum schenckii — подкожно-подкожный микоз.
Микоз гладкой кожи включает три формы:
- Эритематозно-чешуйчатая форма. Характеризуется наличием отслаивающихся красных пятен. Форма этих пятен может быть круглой или овальной. По мере развития болезни эти пятна имеют свойство сливаться, образуя на коже крупные высыпания. На пятнах возможно наличие фолликулярных элементов.
- Фолликулярно-узловатая форма. Эта форма заболевания в основном локализуется на волосистой части головы.Сыпь может быть пустулезной и папулопустулезной. Заболевание этой формы сложно выявить, так как волосы на месте поражения не обламываются и имеют здоровый вид.
- Инфильтративно-гнойная форма. Редкая форма, поражающая также кожу головы. Чаще встречается у детей. По форме сыпь похожа на инфильтративно-гнойную. После заживления на месте бывшего очага болезни кожа остается атрофированной.
Симптомы
Первые признаки микоза гладкой кожи могут долгое время не давать о себе знать, болезнь начинает проявлять себя только через длительный промежуток времени.
Первая симптоматика, как правило, не проявляется в острой форме, а проявляется в начальной стадии в виде незначительного дискомфорта на инфицированных участках кожи.
Симптомы патологии могут незначительно отличаться в зависимости от возбудителя, но все же можно выделить те признаки, которые сопровождают все формы этого недуга:
- пилинг на коже;
- повышенная ломкость ногтей;
- появление опрелостей на некоторых участках кожи;
- зуд и жжение;
- образование папул;
- поражение в складках между пальцами рук;
- Появление округлых пятен с красноватым оттенком.
При первых проявлениях болезни необходимо немедленно обратиться к дерматологу, который и поставит диагноз, во избежание дальнейшего развития микоза.
Фото
Визуально ознакомиться с этим недугом можно на фото ниже:
Причины
Согласно медицинской статистике, каждый второй может столкнуться с микозом гладкой кожи. Существует довольно широкий спектр факторов, которые могут привести к данной патологии.Основными причинами заболевания могут быть:
- длительный курс приема антибиотиков, снижающих иммунитет;
- экология;
- несбалансированное питание;
- наличие хронических болезней;
- вредных привычек;
- тесный контакт с носителем болезни;
- генетическая предрасположенность;
- использование чужих средств личной гигиены и ношение чужой одежды;
- частых посещений общественных саун и бань;
- отсутствие гигиены.
Ссылка. Соблюдение простых правил профилактики значительно снижает риск заражения этим грибком.
Лечение
Лечение основано на применении препаратов местного действия в зависимости от локализации поражения при данном недуге.
Дерматологи обычно назначают противогрибковые мази, которые подбирает лечащий врач в зависимости от степени шелушения и тяжести самого воспалительного процесса.
В большинстве случаев для лечения микоза могут быть назначены следующие кремы или мази:
- тербинафин;
- Клотримазол;
- Кетоконазол;
- Эконазол.
Лечение заболевания проводится нанесением назначенного препарата на место поражения. Периодичность применения кремов и мазей назначает дерматолог.
Также, помимо лекарств, шелушащуюся кожу рекомендуется обрабатывать йодом.Если микоз возникает на участках с волосами, рекомендуется использовать метод герметизации, заключающийся в наклеивании на волосы лейкопластыря на срок от трех до пяти дней.
В процессе обработки участков пушечным чехлом рекомендуется периодически проводить депиляцию для удаления пораженных волос.
При хронических формах заболевания в сочетании с мазями и кремами могут быть назначены лекарства, которые следует принимать внутрь.
Благодаря правильному лечению микоз имеет благоприятный прогноз и полностью излечивается.
Внимание! Чем более запущена форма болезни, тем труднее ее лечить.
Код ICB 10
Различные разновидности микозов включены в Международную классификацию болезней 10-го пересмотра по пунктам B35-B49.
Полезное видео
Кожный микоз не является смертельным заболеванием, но он все же может ухудшить качество жизни, доставляя массу неудобств. При появлении первых симптомов следует немедленно обратиться к дерматологу, так как заболевание имеет свойство переходить в хроническую форму.Современная медицина может дать гарантию полного выздоровления, если пациент вовремя обратится к врачу.
В контакте с
Одноклассники
По данным ученых, микоз стоп, поражающий кожу подошвы и складки между пальцами ног, диагностируется у 70% населения всей Земли.
Причина развития такой патологии — грибок. Изначально болезнь поразила жителей ограниченных регионов Азии и Африки, но миграция населения и значительное ухудшение условий жизни во время Первой мировой войны привели к распространению патологии по всему миру.
Что такое грибок и его причины?
(микоз стоп) — патологическое поражение кожи стопы и ногтей, вызванное появлением и развитием дрожжевых или дерматофитных грибов. Часто поражение вызывают красные грибы рода Trichophyton rubrum , реже — Candida и очень редко — плесневые микроорганизмы.
Эти инфекции вызывают появление довольно похожих симптомов развития патологии, поэтому первопричину можно определить только под микроскопом, исследуя микроскопические частицы пораженной кожи или ногтей.
Грибок — код Международной классификации болезней 10
МКБ-10 — Международная классификация болезней была принята в 2007 году как единый документ для регистрации и классификации болезней, причин, по которым население обращается за помощью во все медицинские учреждения, и факторов, приводящих к смертности.
Этот классификатор был разработан Всемирной организацией здравоохранения и пересматривался 10 раз (отсюда и МКБ-10).
Он содержит 21 раздел, каждый из которых содержит заголовки с кодами абсолютно всех заболеваний и состояний.Микоз стопы относится к 12 классу и имеет код — В35.3. В МКБ можно не только определить код заболевания, но и найти лекарства и лекарства для его лечения, применяемые во всем мире, отсортированные по алфавиту.
Как можно заразиться?
Грибы, поражающие стопы и вызывающие микоз, распространяют свои споры в большом количестве, которые в значительной степени адаптированы к условиям окружающей среды и способны оставаться жизнеспособными в течение достаточно длительного времени на любой поверхности.
Микоз кожи стоп передается в семье … Заражение может произойти при ношении чужой обуви и носков, использовании общих полотенец, посещении общественных мест с плохими санитарно-гигиеническими условиями. Возбудители микоза чрезвычайно устойчивы к воздействию внешней среды — они могут долго «жить» на дереве, в стельках обуви, на тканевых волокнах других предметов.
Активация грибов чаще всего наблюдается весной или осенью. … Но, даже попав на здоровую поверхность, грибок не всегда может проникнуть в толстый слой эпителия, при условии, что он не поврежден.
Основным условием проникновения грибка в поры кожи является накопленная эпидермисом влага. При наличии такой достаточно благоприятной среды гриб начинает активно размножаться. Для возникновения и развития патологического процесса необходимо еще несколько условий: достаточно высокая влажность; ношение тесной и неудобной обуви; посещение бассейнов, бань или саун; контакт с инфицированным человеком.
Помимо воздействия внешних факторов, развитие патологии может спровоцировать и внутренние состояния человека: течение сахарного диабета; заболевания, связанные со снижением иммунитета и СПИДом; плоскостопие и варикозное расширение вен нижних конечностей, а также атеросклероз.
Внешние проявления
Первые симптомы болезни — жжение и зуд в пораженном месте, покраснение и шелушение кожи, сухость стоп.
В промежутках между пальцами появляются довольно болезненные трещинки и пузыри с бесцветной жидкостью.
Сыпь со временем лопается, образуя эрозию. Но часто микоз проявляется просто шелушением кожи, напоминающей протертую муку, особенно в складках между пальцами. Такое течение болезни называется скрытой формой. В зависимости от реакции организма человека на поражение грибковой инфекцией и локализации очагов заболевания выделяют еще 4 формы патологии:
- Интертригиноз — проявляется в виде опрелостей в межпальцевых складках, часто сочетающихся с небольшими пузырьками, что приводит к мокнущей эрозии.По краям бляшек свисает набухший эпидермис. Патология сопровождается болезненным невыносимым зудом и осложняется возможностью развития инфекции, приводящей к стрептодермии или рожистому воспалению стоп.
- — часто развивается на боковых поверхностях стопы в виде сгруппированных пузырьков, которые сливаются между собой и при наличии инфекции заполняются гнойным содержимым. Сыпь сопровождается зудом, жжением и болью.
- Sharp — обычно развивается как обострение одной из вышеперечисленных форм микоза и проявляется в виде множественных пузырьков на фоне отека стопы.Патология имеет аллергенное действие и распространяется на кожу рук и предплечий, будучи абсолютно симметричной. В этих высыпаниях нет грибка — это проявления аллергической реакции, вызванной патологией. Высыпания быстро образуют мокнущие эрозии, часто с гнойным отделяемым. По мере развития процесса наблюдается увеличение лимфатических узлов в паховой и бедренной области, ухудшение общего состояния больного: головная боль и повышение температуры тела.
- Плоскоклеточный — гиперкератический — эта форма патологии характеризуется утолщением рогового слоя поверхности стоп (сбоку и на подошве), покрытым мелкими чешуйками. Пилинг наиболее заметен в кожных бороздках и сопровождается довольно сильным зудом. К тому же сыпь болезненна при ходьбе. Именно такую форму патологии распознать чаще всего невозможно.
Если стопы поражены грибковой инфекцией, ногти также претерпевают изменения.Процесс распространяется на все ногтевые пластины — сначала свободные края ногтя покрываются желтыми пятнами, которые затем начинают отслаиваться и крошиться.
К какому врачу обратиться при грибке?
Определить наличие заболевания и распознать форму патологии, может дерматолог при осмотре пациента.
Но для подтверждения окончательного диагноза необходимо микроскопическое исследование чешуек, взятых из очага поражения.
Этот метод называется прямой микроскопией и позволяет определить само заболевание, а не тип грибка, его вызвавшего.Для определения культуры возбудителя проводится бактериальный посев, в основе которого прорастание грибка на специальной питательной среде с последующим его исследованием.
Лечение
Для лечения чаще всего применяется наружная терапия, проводится в Этап 2 а. Сначала устраняется острый воспалительный процесс (если болезнь протекает в острой форме) и удаляется роговой слой на стопах.
Удаление пораженного эпителия происходит радикально — хирургическим путем или постепенно, с помощью примочек или ванночек с раствором борной кислоты.Затем используют специальные мази и кремы, губительно влияющие на грибок.
Лекарства и медицинские принадлежности , используемые для лечения грибковых инфекций, должны содержать противовоспалительные гормоны и антибиотики. Чаще всего для лечения микоза стоп применяется препарат «Клотримазол». Он выпускается в виде крема и лосьона.
Преимущество лосьона в том, что вещество отлично проникает в пораженную ногтевую пластину и уничтожает грибок. Препарат хорошо переносится пациентами, обладает высокой противогрибковой активностью, безопасностью и гипоаллергенностью.
Средство наносят на чистую, предварительно вымытую с мылом и высушенную кожу несколько раз в день, втирая в пораженные участки. Курс лечения продолжается еще несколько недель после полного исчезновения симптомов заболевания. Единственное противопоказание к применению препарата — первый триместр беременности, так как входящие в его состав вещества могут вызвать осложнения.
Кроме препаратов для наружного применения, больным микозом стоп назначают противогрибковые препараты внутрь.
Наряду с этими препаратами используются также лечебные лаки, которые наносят на платину ногтя на протяжении всего курса лечения.
В народной медицине также имеется большое количество рецептов, способных облегчить симптомы микоза стоп. Чаще всего используются отвары лекарственных трав, обладающие вяжущим и противомикробным действием. Ванночки с такими настоями помогают избавиться от наслоений ороговевших чешуек, в которых размножается грибок, и подготовить кожу стопы к последующей обработке.
После водных процедур желательно использовать пемзу или специальный скраб с кристаллами, например: соль. Это поможет более эффективно удалить роговой слой с поверхности стоп.
Ни один препарат, нанесенный на пораженные участки кожи, не даст желаемого терапевтического эффекта, если поверхность не будет предварительно обработана: промыта и высушена.
Для ванн можно использовать: настой из листьев лопуха, зверобоя или полыни; крепкий кофе из молотого кофе; раствор соли с добавлением яблочного уксуса и ванночка с хозяйственным мылом.
Профилактика заболеваний
Важно помнить: микоз стоп — это грибковая инфекция, и грибки активно размножаются и прекрасно себя чувствуют только во влажной среде. Поэтому главное правило и лечение микоза — полное устранение влаги. Для этого вам нужно менять носки ежедневно, предварительно тщательно вымыв и высушив ноги и пространство между пальцами ног.
При сильном потоотделении стоп необходимо обработать подошвы специальными спреями или присыпкой. Также следует тщательно ухаживать за повседневной обувью — проветривать ее и обрабатывать веществами, содержащими антисептик. Не стоит ходить босиком в общественных местах — саунах, банях или бассейнах.
При посещении желательно также носить собственные тапочки, которые необходимо брать с собой. Общее укрепление иммунитета и своевременное лечение некоторых заболеваний поможет избежать появления грибковых инфекций.
Полезное видео
На видео ниже показан очень интересный и недорогой способ избавиться от грибка стоп и ногтей в домашних условиях:
Заключение
Здоровые, красивые ногти и кожа стоп в любом возрасте — признак не только тщательного ухода за собой, но и здоровья.Помимо эстетического дискомфорта, микоз стоп также приводит к значительному ухудшению самочувствия. Любые заболевания, особенно грибковые, легче предотвратить, чем вылечить, поэтому всегда необходимо соблюдать правила гигиены и заботиться о своем здоровье.
В контакте с
Как избавиться от грибка на ногах. Как мне удалось избавиться от грибка на ногах
Приближается лето. Многие с нетерпением ждут лета и всего, что с ним связано: фрукты, море, пляжи, бассейны.Но я не жду. Точнее жду, но с тревогой и осторожностью. Дело в том, что два года назад летом я столкнулась с очень распространенным и очень неприятным заболеванием — грибком на ногах. Я думаю, что это было в бассейне, что я подобрал его — без сомнения.
Как все началось?
Мы с семьей были в отпуске, и в последние дни у меня появились красные пятна на ногах и зуд. Я сразу понял, в чем дело. Сходила в аптеку и купила противогрибковый препарат Низорал.Фармацевт меня уверила, что с моим заболеванием все в порядке, многие из них болеют, нужно нанести крем на ноги по инструкции и все пройдет. Крем действительно снял зуд и немного облегчил мое состояние, но пятна почему-то не прошли.
Основные симптомы грибкового поражения ног:
- Зуд, боль.
- Кожица отслаивается и отслаивается.
- Остатки пузырей, которые лопаются, образуя язвы и трещины.
- Грибок поражает ногти (они желтеют, утолщаются, затем отслаиваются и разрушаются).
Вернувшись с отдыха, сразу пошла к врачу. У меня маленький ребенок, и я не хотела рисковать. И пятна никуда не делись. Врач отправил меня на анализ, который подтвердил наличие микоза (лат. Mycosis — гриб). Потом мне назначили лечение и объяснили, что появление грибковой инфекции на ногах не обязательно является результатом похода в бассейн или на пляж.
Выясняется причины появления грибковой массы:
- Посещение бассейна, бани, спортзала.
- Мокрая или тесная обувь.
- Использование посторонних предметов, таких как: коврики для ног, мочалки, пилки для ногтей, чужая обувь.
- Флебевризма.
- Сердечная недостаточность.
- Ослабленный иммунитет.
- Механическое воздействие и повреждение ногтевой пластины.
- Наличие хронических заболеваний (особенно сахарного диабета).
Лечить грибок надо!
Последствия необработанного грибка могут быть очень неприятными и даже опасными:
- Распространение микоза кожи (это произойдет обязательно, так как грибок быстро распространяется, если не лечить).
- Развитие рожистого воспаления стоп.
- Развитие диабетической стопы (возникает на фоне сахарного диабета).
- Развитие лимфостаза (задержка лимфы из-за нарушения лимфообразования).
- Развитие экземы.
- Нарушение роста ногтей и их вращение в ткани.
- Присоединение другого — бактериальная инфекция и развитие воспаления.
- Потеря ногтевой пластины.
- Развитие аспергиллеза (плесневых грибов) — тяжелая форма грибковой инфекции, вылечить которую гораздо сложнее.
Сложный процесс лечения
Услышав ужасные истории от врача, я начал бороться с грибком.Самое первое, что я сделал, — это уберегли мою семью от использования обычных предметов домашнего обихода. Что ж, начала лечиться. Дерматолог мне прописал комплексное лечение, то есть не только снаружи, но и изнутри нужно уничтожить грибок.
. Итак, таблетки «Кетоконазол», мазь «Клотримазол» и ножные ванны с чистотелом. Ну а с таблетками и мазью все предельно ясно, употребляйте и принимайте, как прописал врач — каждому индивидуально.Но поделюсь рецептом бани.
Покупаем в аптеке траву чистотела в сухом виде. Правильно, но не отрывки, настойки и прочее. 4 ст. л. травы залить одним литром воды, довести до кипения и варить около 5 минут. Затем остудить до комнатной температуры, перелить в емкость с травой (не напрягать!) И подержать в ней ноги минут 15-20. Эта процедура повторяется ежедневно в течение 21 дня.
Не пропустите ни дня!
На протяжении всего курса лечения честно выполняла все требования и назначения, кожа на ногах приобрела естественный цвет, прошли шелушение и покраснение
.Но вдруг заметила, что ногтевая пластина на большом пальце правой стопы немного изменилась и в углу появилась желтизна. Погуглил и понял, что грибок перешел на ногти. Я был шокирован! Бежала к врачу, он посмотрел и говорит: ну что ты хочешь? Часто бывает. Это нормально. Не знаю, почему для него это нормально, но для меня это был просто ужасный ужас. Он сказал, что нет смысла менять препараты, продолжать лечение.
Такое развитие событий меня не очень обрадовало и устроило, я естественно пошел к другому специалисту.Врач — пожилой мужчина в очках с большими диоптриями — посмотрев на мои ноги и, особенно на правый ноготь, выслушав мой рассказ о курсе лечения, сказал: «Дорогой ребенок, не ведите глупостей, купите раствор Экзодерила. и обрабатывать ноготь ежедневно в течение месяца утром и перед сном.Не пить никаких таблеток и мазать его всякими мазями.
Начала лечение Экзодерилом. Результат меня порадовал. Грибок действительно исчез с моего ногтя , НО через три месяца я увидела, что уголок ногтевой пластины большого пальца правой ноги снова стал желтеть.
. То есть получается, что нужно все начинать заново? Я был шокирован. Но делать нечего, лечиться надо. Купила снова этот раствор, и целый месяц им мазали ноготь и кожу, как написано в инструкции. Все кончено.
Болезнь вернулась
Довольный собой и результатами борьбы с грибком, я снова отправился в море. Накануне поездки моя подруга, только что вернувшаяся с курорта, пожаловалась, что тоже где-то подцепила грибок.Я сразу ей посоветовал это чудо-раствор. И она пошла отдыхать. Мы прекрасно отдохнули, но, вернувшись из отдыха, у меня начали чесаться ноги и пожелтел ноготь, все на одной правой ноге. Честно говоря, я плакал. Не от зуда, а от обиды и досады, что я с таким трудом преодолела этот грибок и снова все с самого начала. Но выхода не было, надо было воевать: чем раньше, тем лучше
.
Зашел в аптеку и встретил друга — сестру по несчастью.Она рассказала свою печальную историю и поинтересовалась успехами в борьбе с грибком. Оказалось, что к ней относятся совсем по-другому. Никаких мазей, кремов и таблеток! Она просто делает ванночки для ног с содой!
Вы не поверите, но сода — лучший борцов с любыми грибковыми инфекциями.
Ванночка делается так: в двух литрах теплой воды примерно 37 ° С растворяют 2 ст. л.соды и 2 ст. л.соли морской. Опускаем туда ступни на 20 минут. Потом достаем, но не вытираем, а даем высохнуть.Ванну нужно делать ежедневно в течение 14-15 дней. На четвертый день после начала процедур у меня на ногах появился грибок.
Но гвоздь … С этим было сложнее, да и рецепт тоже. Вы не поверите! Чтобы (неважно на руках или ногах) нужно каждый день смазывать пораженный ноготь йодом. Делать это нужно до тех пор, пока ногтевая пластина полностью не обновится и от пораженного участка не останется даже следа. .
Естественно, лаком в этот период пользоваться нельзя!
Так как лак создаст своеобразную преграду для попадания йода внутрь ногтевой пластины.На избавление от грибка на ногте у меня ушло полтора месяца. Я только начал побеждать ногтевую пластину. Но мой муж ударился пальцем по ноге и на ногте тоже образовался грибок. Так что у него было четыре месяца, чтобы мазать ногти йодом.
Почему йод?
Дело в том, что любая грибковая инфекция на ногах белковая. Чтобы грибок существовал и размножался, необходимо постоянно питаться кератином. Спиртовой раствор йода является не только антисептическим и дезинфицирующим средством, но и обладает прижигающими свойствами.Таким образом, как бы «заглушают» развитие грибка и постепенно его уничтожают. Именно поэтому лечение грибкового поражения ногтей йодом считается наиболее эффективным и доступным.
.
А вот с йодом нужно быть осторожнее. Перед началом этого лечения обязательно сделайте тест на аллергию.
Нанесите небольшое количество йода на запястье и посмотрите, не будет ли в течение 24 часов изменений на коже — смело приступайте к лечению.
Для профилактики, особенно летом, можно нанести йодную сетку на стопы и между пальцами ног.
Как уберечься от заражения грибком?
Главное помнить, что грибковые инфекции лучше всего размножаются при сырости, сырости и жаре.
.
Поэтому какие-то простые правила и тогда грибок не успеет зацепиться за вас.
Итак:
- Носите удобную и качественную обувь (она должна быть сухой и чистой).
- В общественных местах нельзя ходить босиком (бассейн, сауна, душ в спортзале).
- Возьмите тапочки или ходите без обуви (но не используйте чужую обувь).
- При покупке новой обуви не измеряйте ее на босой ноге (желательно возьмите тонкий носок и не используйте магазинную обувь — вы не знаете, кто ее одевал до вас).
- Каждые две-три недели делать ванночки для ног с добавлением соды.
- После принятия ванны или душа тщательно вытирайте ступни, особенно между пальцами ног.
Эти правила вполне реальны, чтобы помочь вам избежать тех неприятностей, с которыми я столкнулся. Не хочу быть занудой и повторять известную фразу, но должен: Любую болезнь легче предотвратить, чем вылечить
. А такое заболевание, как грибок на ногах и ногтях, вещь не только очень неприятная, но и трудноизлечимая.
Сегодня с уверенностью могу сказать, что избавилась от грибка — надеюсь навсегда. А теперь буду добросовестно соблюдать все правила и проводить некоторые профилактические мероприятия, чтобы больше не лечиться от этого.
Грибок стопы, иначе микоз — инфекционное заболевание, поражающее кожу и вызывающее невыносимый зуд. Кожа стопы покрыта сыпью и чешуйками, а грибок расходится в сторону пальцев и ногтевых пластин. Никто не застрахован от инфекции — болезнь развивается при прямом контакте кожи с грибковыми бактериями.
Причины грибка и симптомы
Грибковые инфекции распространены в плавательных бассейнах и спортзалах, где посетители выходят голыми и оставляют предметы личной гигиены.При попадании бактерии на здоровую кожу микоз не развивается. Факторов предрасположенности к заболеванию:
- микротравмы стоп — порезы, трещины, разрывные мозоли;
- ношение неудобной обуви;
- повышенная потливость стоп;
- слабый иммунитет из-за другой болезни, курения или стресса.
Симптомы проявляются через 2-3 дня очень яркими. Это стойкий зуд, покраснение стопы, шелушение кожи.
Разновидности грибка стопы
Микоз стопы проявляется в следующих формах:
- Везикулярный.На пальцах рук и своде стопы пузырьки с жидкостью. Через некоторое время они раскрываются, и кожа на пораженном участке начинает шелушиться большими слоями.
- Плоскоклеточный или гиперкератический. Он повреждает кожу на всей ступне — делает ее ороговевшей. При глубоком поражении ногти утолщаются и обламываются.
- Межпальцевый. Вызывает боль и трещины между пальцами. Ногти и полная стопа поражает постепенно.
- Стерто. Не вызывает неприятных ощущений, течет скрыто — заметно лишь легкое шелушение кожи стоп.
Лекарственные препараты от грибка стопы
Микоз стопы лечится безболезненно и быстро, если заболевание обнаружено на ранней стадии.
Первый этап лечения
Цель первого этапа — удалить омертвевшие клетки и смягчить кожу. Употребляйте наркотики:
- Урепласт. Агент на основе мочевины. Распарьте ноги в горячей воде с антибактериальным мылом, затем заколите верхний слой ногтя пилочкой и нанесите мазь на поверхность стопы.Пораженные участки накройте на ночь пластырем, а утром снимите и удалите размягченные ткани и ногтевые пластины.
- Мазь Ариевич. Препарат, содержащий молочную и салициловую кислоты. Ноги распарить в воде с содой, смазать мазью и завернуть в полиэтиленовые пакеты. Через сутки снимите пакеты и смойте средство. Зараженная ткань смоется им. Если нет, повторите процедуру.
- Микоспор. Противогрибковый набор, включает мазь в тубе-дозаторе, скребок и пластырь.Смазать составом очищенную кожу стоп, а поверх наложить на нее пластырь на сутки. Через 24 часа снимите пластырь и опустите ноги в теплую воду. Удалите поврежденную кожу и ногтевую ткань.
Второй этап лечения
После очищения стопы начните использовать лечебные таблетки и мази — дозировку определит врач. Популярные препараты:
- Ламизил. Применять наружно. Курс терапии — 1 неделя.
- Микосист Ешьте внутри. Лечение продолжается до полной замены больного ногтя здоровым.
- Орунгал. Курс лечения — неделя приема и трехнедельный перерыв.
- Краска Кастеллани или фукорцин. Наносите на инфицированные участки стопы, чтобы быстро избавиться от грибка.
Народные рецепты против микоза
Принимать вместе с лекарствами. народные средства лечения грибка:
- Раствор перманганата калия.Перманганат калия растворить из расчета 2 щепотки на 2 л воды. Окуните ноги в раствор и держите 10 минут.
- Йод. Пропитайте их ватным диском и смажьте ступни. Повторяйте процедуру ежедневно.
- Алоэ и эвкалипт. Разотрите кашицу из листьев растения и приложите к месту болезни.
- Прополис. Купите в аптеке настойку прополиса и натрите ею ноги, чтобы успокоить кожу и снять зуд.
Для эффективного лечения грибка стопы проконсультируйтесь с врачом.Он назначит препараты, эффективные при вашей форме заболевания, и вы избавитесь от микоза быстро и безболезненно.
Население земного шара постоянно сталкивается с подобным неприятным «подарком» на поверхности кожи ног, пытаясь. Нередко врачам приходится выслушивать жалобы пациентов: замучить грибок и потные ноги, помочь избавиться, замучить трещины на ногах и так далее.
Грибок нижней конечности в медицинской практике называют атлетической болезнью.Его следует отличать от лишая, имеющего разные причины и чаще расположенного выше — например, на коленях.
Заболевание сопровождается сильным зудом, который может стать невыносимым, шелушением кожи между пальцами, появлением трещин на ступнях, резким неприятным запахом, исходящим от кожи, когда человек снимает носки и обувь. Появляются глубокие трещины и пузыри. Для лечения грибковых поражений допустимо использовать эффективное средство Тербинафин.
Микоз кожи и ногтей не опасен для жизни, он явно не классифицируется как смертельный, но трещины на коже существенно испортят жизнь «хозяину». Бороться с грибком — задача не из легких, но победить болезнь возможно. Придется проявить терпение и настойчивость, в результате неприятные трещинки и волдыри на коже заживут и перестанут мучить. Настоящим поможет Тербинафин. Из народных средств эффективны нашатырный раствор и монастырский чай. Средства смягчают кожу, заживляют трещинки и повышают сопротивляемость.
Грибок легче заразиться в бассейне, сауне, спортзале, через чужую обувь или носки, маникюрный набор. Заболевание имеет образное название — атлетическая стопа.
Возбудитель болезни быстро растет в теплых влажных местах, где образуются скопления людей. Достаточно бегать босиком по полу в общественной раздевалке, чтобы надолго подружиться с коварной болезнью, вызывающей высыпания и трещины на коже. Причина опасности грибка понятна.В отличие от этого заболевания лишай кожи на коленях не всегда становится инфекционным процессом. Тербинафин или монастырский чай в последнем случае не дают эффекта.
Что можно сделать без врача и фармацевта
К счастью, победить микоз ногтей и кожи вполне возможно. Не следует полагаться на «случайность» и ожидать, что набор симптомов, включая зуд и трещины, исчезнет сам. Промедление приведет к присоединению вторичной инфекции и утяжелению состояния.Явно контактировавшие с людьми с диабетом.
Ряд лечебных мероприятий можно проводить в домашних условиях, не дожидаясь заключения врача, но только на начальной стадии микоза. Простые способы помогут бороться с напастью в домашних условиях, ускорить процесс выздоровления нижних конечностей.
- Не ходите босиком — ни дома, ни на улице. Рекомендуется носить носки. В противном случае ноги начнут потеть, на ступнях появятся трещины.
- Носки следует менять не реже двух раз в день, чтобы не способствовать размножению возбудителя, грязное белье — достаточно комфортная среда обитания. Для стирки лучше использовать хозяйственное мыло.
- Ноги необходимо тщательно вымыть с мылом. Однако мыло может слишком размягчить поверхностные слои кожи, не стоит проявлять фанатизм в вопросе чистоты. После стирки потребуется салфетками удалить чешуйки, замазать трещинки. После очищения важно лучше просушить кожные складки.Допустимо использовать фен. Грибок совершенно не переносит сухости. Носите сухие носки.
- Во избежание развития атлета паха атлета соблюдайте следующую последовательность: сначала протрите полотенцем область промежности, затем ноги. Носки следует надевать перед штанами, чтобы пораженный ноготь не служил источником инфекции.
- Очень важно правильно ухаживать за обувью. Обувь должна быть чистой и сухой внутри. Возможна обработка внутренней поверхности обуви специальным противогрибковым составом.Носки нужно менять регулярно.
Данные меры лечения в домашних условиях при микозах стоп и ногтей рекомендуется применять в сочетании с назначенными врачом противогрибковыми препаратами. Например, таблетки Тербинафин. В домашних условиях допустимо использовать средства: масло чайного дерева, фукорцин, нитрофунгин, монастырский чай или нашатырный спирт. С осторожностью рекомендуется подходить к лечению сахарного диабета.
Медикаментозное лечение
Все вышеперечисленные меры считаются необходимыми для прибивания.Помните, без фармакологических препаратов (Тербинафин или Нитрофунгин) излечение невозможно. Обратитесь к врачу, чтобы определить природу инфекционного возбудителя и провести дифференциальный диагноз с заболеванием. Особое внимание следует уделить лечению сахарного диабета.
Разработано много лекарств, рекламируемых и непонятных. Это всевозможные мази, кремы, таблетки, спрей для ног, масло чайного дерева, раствор нашатырного спирта, фукорцин, тербинафин, нитрофунгин и другие. Не стоит пытаться лечить грибок медикаментом самостоятельно, забывая о главном: прием делает исключительно врач, компетентный в лечении микозов стоп и ногтей и лишая на коленях.
Принципы лечения микоза стоп и ногтей изложены в правилах:
Помимо собственно противогрибковых препаратов применяют раствор аммиака или спрей для местного лечения. Помогает смягчить кожу пальцев и пластин пораженных ногтей.
Системное лечение
Если у пациента тяжелая стадия микоза, лечение грибка включает таблетки, содержащие противогрибковые препараты. Повсеместно используются таблетки Кетоконазол, Гризеофульвин, Флуконазол, Тербинафин.При присоединении вторичной инфекции дополнительно назначают антибиотики широкого спектра действия.
Помните главное — быстро вылечить микоз ногтей не получится, курс терапии должен длиться долго и достигать полугода. Масло чайного дерева, мыло или нитрофунгин могут быть неэффективными. Самостоятельно принимать противогрибковые таблетки типа Тербинафина нельзя, препараты токсичны, проявляют массу противопоказаний и побочных действий. Принимать требуется исключительно под наблюдением врача.Параллельно врач назначит иммуномодуляторы, витамины, гепатопротекторы, монастырский чай.
При сахарном диабете необходимо учитывать главное условие — корректировать содержание сахара в крови и регулярно принимать сахароснижающие таблетки. Держите ноги в чистоте; регулярно меняйте носки; Регулярно распаривайте пораженный ноготь, добавляя в воду мыло и соду. После мытья нанесите Нитрофунгин на кожу и ногти.
Для системного лечения микозов стоп и ногтей предлагается использовать таблетки Тербинафина, рекомендованные официальной медициной, местные средства, которые наносятся на кожу и ноготь.Популярными препаратами считаются Экзодерил, Кандид, Миконорм, Кетодин, Фукорцин, Нитрофунгин. Используются мази, содержащие антибиотики, спрей от грибковых инфекций, масло чайного дерева, нашатырный спирт. Средства наносятся на ноготь по определенной схеме, назначенной врачом. С осторожностью применяют при сахарном диабете, как монастырский чай.
При наличии выраженных побочных эффектов или противопоказаний к таблеткам, в частности Тербинафину, можно попробовать удалить грибок ногтей местными средствами, предложенными лекарствами, или принять монастырский чай.Можно использовать «безобидные» местные средства от диабета: масло чайного дерева, нитрофунгин, хозяйственное мыло.
Народные средства лечения грибка
Лечить болезнь, особенно сахарный диабет, допустимо с применением домашних средств. Альтернативная медицина предлагает массу рецептов. Можно регулярно замачивать ноги в содовом растворе, добавляя мыло, чтобы быстро размягчить ноготь. Затем пилочку срезают или подрезают. Маникюрный набор необходимо стерилизовать, не передавая его в пользование другим людям.Парение ног рекомендуется в течение нескольких месяцев. После процедуры обязательно наденьте носки. Постепенно на том месте, где располагался грибок и наносили нитрофунгин, вырастает здоровый ноготь.
В аптечную сеть попало концентрированное масло чайного дерева, которое хорошо лечит микозы стоп и ногтей. Средством охотно пользуется народная и официальная медицина
Помните, масло чайного дерева сильнодействующее и может вызывать раздражение.
Масло чайного дерева наносят пипеткой на ноготь, растирают стерильной ватной палочкой.Нитрофунгин и нашатырный спирт, который используется в домашней медицине, наносят на ноготь аналогичным образом.
Монастырский чай считается эффективным лечебным средством. Для приготовления используется черный чай и набор лечебных трав. Монастырский чай применяют для приема внутрь в течение 3 недель. Смесь трав заваривают кипятком и настаивают в термосе.
Монастырский чай легко купить в аптечной сети или собрать травяной сбор самостоятельно.
Грибковые заболевания (изменение структуры кожи, жжение и зуд) не подлежат самолечению.На сегодняшний день существует большое количество различных препаратов, и не все они одинаково реагируют на ту или иную грибковую инфекцию. Только визит к дерматологу и результаты анализов могут помочь в точном определении типа грибка. Специалист назначает необходимый курс лечения и препараты.
Лекарства
Специалист обычно назначает как наружные, так и внутренние противогрибковые препараты. Актуальные формы современного лечения грибковых инфекций включают порошки, лосьоны, кремы, спреи и спреи.
Такие средства наносят на хорошо вымытую и высушенную кожу, уделяя особое внимание участкам между пальцами и кожным складкам. В тяжелых случаях в курс лечения грибка стопы лечащий врач включает лекарства в форме таблеток.
Лекарства, прописанные лечащим врачом, обладают разным действием: одни подавляют рост грибков, другие — убивают. Часто эффект от таких средств сохраняется после прохождения всего курса лечения, что исключает рецидив заболевания.
Все препараты (таблетки, мази) имеют множество противопоказаний, и на многие они вызывают аллергическую реакцию.
этнонаука
Против грибкового поражения стопы часто применяют березовый деготь. Прежде чем использовать этот инструмент, вам нужно немного потренироваться. Для этого вечера ноги хорошо запарить в теплой мыльной воде. Ноги очищаем пемзой. После этого ступни тщательно просушивают хлопчатобумажным полотенцем. Утром ноги обливаются прохладной водой и вытираются насухо.Проблемные участки стопы обрабатывают березовым дегтем. После этого остатки протираются ватой. На ноги надевают легкие носки. Процедуру рекомендуется проводить 2-3 раза в неделю.
Не менее эффективно справиться с грибком стопы помогает масло чайного дерева. Для приготовления ванночки для ног вам потребуются следующие компоненты: марганцовка, яблочный уксус, вода. Принимать ванну следует 10-15 минут. После этого ступни тщательно протирают полотенцем и смазывают проблемные места маслом чайного дерева.Приобрести его можно в аптеке или специализированном магазине. Процедуру рекомендуется повторять в течение пяти дней.
По данным Министерства здравоохранения, 20% населения хотя бы раз в жизни сталкивались с грибком на ногах. Поэтому не теряет актуальности вопрос, чем лечить грибок ногтей на ногах. Это заболевание не опасно для человека, но может доставлять массу неприятных ощущений.
Подобно патогену, грибок ногтей производит токсины, которые попадают в кровоток человека.Токсины не вызовут никаких осложнений, но приведут к потере силы и иммунитета человека, что скажется на его работоспособности и появлении других заболеваний.
- грибки дермофиты — вызывают появление пятен на ногте, чаще всего на его сторонах;
- дрожжевые грибки — от них ноготь расшатывается, постепенно отрывается от ногтевого ложа;
- плесневые грибы — чаще сопровождают другие грибы, сами редко вызывают заболевание.
Как заразиться грибком
- травмы ног — порезы, мозоли, ссадины;
- снижение сопротивляемости организма;
- сильная потливость ног;
Также для повышения сохранности здоровья ног и ногтей желательно минимизировать вероятность заражения этим заболеванием. Для этого нужно помнить, где и при каких условиях можно заразиться. Помните, что грибок ногтей — это инфекционное заболевание, получить его можно исключительно от больного человека.Все родители должны знать, что такое полиомиелит.
2. Значительную часть занимают места массового скопления людей, особенно там, где люди ходят без обуви. К ним относятся: общественные бани, пляжи, некоторые спортивные секции (где принято тренироваться босиком). Помните, что споры грибка очень устойчивы к температуре, могут долго лежать на полу, а затем мигрировать к вашим ногам.
Конечно, я хочу выявить заболевание на ранней стадии, чтобы у вас было меньше осложнений и быстрее вылечили болезнь.Но проблема в том, что грибок ногтей — очень незаметное заболевание. Обнаружить его на ранней стадии может только человек, внимательно относящийся к своим ногам.
На первом этапе ноготь может обзавестись тонкими полосками или пятнами, они немного отличаются по цвету, но большинство не обращают на это внимания. Нет дискомфорта и шелушения. Именно на этом этапе эффективнее выбирать народные средства против грибка ногтей на ногах, чем лечить специальными препаратами.
На втором этапе пятно начинает более заметно отличаться по цвету, увеличиваясь в размерах.Ощущение сухости, шелушения, зуда и раздражения кожи вокруг ногтя. Ноготь немного утолщается и становится рыхлым, может потрескаться. На этом этапе еще можно лечить грибок ногтей на ногах в домашних условиях. Но чем четче признаки, тем больше шансов, что вам придется обратиться за помощью к специалисту. Затем появляется покраснение кожи, обесцвечивание и утолщение ногтя становятся отчетливыми. Ноготь начинает трескаться, расшатываться.
Мы также описываем интересный способ диагностики грибка на ранней стадии.Чем раньше будет обнаружен грибок ногтей на ногах, тем легче вылечить его в домашних условиях. Поэтому советуем оставить чтение на время и попробовать метод прямо сейчас.
- налейте воду в емкость и добавьте перманганат калия;
- подержать подозрительные ступни или руки в воде в течение 5 минут;
- выньте их из раствора и внимательно рассмотрите;
- здоровый ноготь станет коричневым;
- пораженные участки ногтя не изменят свой цвет.
Необходимо помнить, что грибок может сначала появиться на коже стопы, а уже потом распространиться на ногти. Если на пятках, ступнях, между пальцами есть припухлости или пузыри (маленькие, гораздо меньше пузырей от натоптышей), то грибок стопы присутствует. Также к симптомам заболевания можно отнести шелушение кожных покровов, появление трещин, утолщение кожных покровов, сопровождающееся болевыми ощущениями.
Лечение
Народные средства
К народным средствам рекомендуется относиться только как к вспомогательным.На ранних этапах эти методы очень эффективны. Еще лечение грибка ногтей на ногах народными средствами обходится дешевле, чем использование лекарств. Лечение межпозвонковой грыжи должно быть комплексным.
1. Йод. Самый простой способ. Нанесите йод в концентрации 5% на чистую и сухую пораженную поверхность с помощью ваты. Повторяйте процедуру утром и вечером, возможны легкие боли или жжение. Процесс лечения занимает от 2 до 12 месяцев. Единственный минус метода — желтый цвет ногтя от йода.
2. Чеснок. Разрезать дольку пополам, можно натереть дольки ломтиком, а можно сделать кашицу. Нанесите его на пораженный участок и зафиксируйте скотчем. Процедуру желательно проводить утром и вечером. Процесс лечения занимает от 2 до 12 месяцев. Минус метода — неприятный запах.
3. Чистотел Ядовитое растение (хранить в недоступном для детей месте), с белым или желтоватым соком. По своему действию он похож на чеснок, но без неприятного запаха.Втирается утром и вечером, смывать не нужно. Процесс лечения занимает от 2 до 12 месяцев.
5. Сода. Возьмите столовую или чайную ложку соды (в зависимости от пораженного участка), добавляйте в нее воду до образования кашицы. Нанесите смесь на ноготь, закрепите скотчем. Через 20-30 минут удалить, промыть место водой. Процесс лечения занимает от 3 до 5 дней. Таким же образом можно использовать и соль.
6. Раствор концентрированной соли.Лучше взять морскую соль, растворить в воде из расчета стакан воды на столовую ложку соли (с бугорком). Смочите раствором ватный тампон и приложите к месту на 5-10 минут, возможны зуд и жжение. Процесс лечения занимает от 5 до 10 дней.
7. Алкоголь. Перед сном ватные палочки смачивают спиртом, прикладывают к пораженному месту и надевают теплые носки.
8. Раствор медного купороса. Сначала приготовьте концентрированный раствор для хранения.На литр горячей воды добавляется столовая ложка купороса. Самостоятельно этот состав не используется. Для использования разведите 1 столовую ложку раствора на 1,5 литра воды. Для процедуры подогрейте воду, опустите ноги на 10-15 минут.
Лекарства
Медикаментозного лечения бояться не надо. Цена на препараты от грибка ногтей на ногах недорогая, от 100 до 500 рублей, но чем дороже средство, тем лучше результат. Некоторые препараты с высокой эффективностью стоят 1000-1500 рублей и более.
На первой стадии болезни можно применять различные спреи. Лучше спрей, а не мазь (их применяют для лечения ног). Применять утром и вечером согласно инструкции. Перед использованием вымойте и высушите пораженный участок. На фармацевтическом рынке существует несколько аналогичных по действию средств:
- Terbix — от 150 до 250 рублей;
- Нитрофунгин — от 200 до 300 рублей;
- Ламизил — от 300 до 600 рублей;
- Экзодерил — от 400 до 600 рублей;
- Микозан — от 400 до 600 руб.
Для полного выздоровления может потребоваться несколько месяцев. Если поражен не ноготь, а стопа, то лучше нанести мазь. Через 15-30 дней лучше сменить препарат на средство, похожее на применение, но другое в текущем начале. Это сделано для того, чтобы грибок не вызывал привыкания. Через 15-30 дней можно вернуться к первому препарату. Есть еще лаки бактерицидные. Их наносят на ноготь несколько раз в неделю или раз в два-три дня, в зависимости от препарата.Счастливчик — удовольствие дороже:
- Лоцерил — от 1300 до 2200 рублей;
- Офломил — от 700 до 900 рублей;
- Батрафен — от 1400 до 1600 рублей;
- Циклопироксоламин — от 1300 до 1400 руб.
При второй стадии болезни системные препараты (таблетки) могут быть назначены, но не всегда. Важно помнить, что на второй стадии нужно лечить под наблюдением врача и в соответствии с его рекомендациями.Для местного применения назначают тот же спрей или лак.
А теперь обязательная процедура — очистка ногтя от расшатавшейся части. Чистить ножницами можно как сверху, так и снизу. При чистке под ногтем будьте осторожны, если поцарапаете кожу, то занесете болезнь в кровь. После такой чистки спрей закапывается тоже под ноготь. Лечение длится около года.
На третьей стадии болезни системное лечение просто необходимо, также необходимо удаление пораженных участков ногтя.Для местного применения назначают описанные выше спреи, мази и лаки. Выписанные таблетки могут быть высокотоксичными, их принимают только по назначению врача. Пораженный участок можно удалить хирургическим путем или с помощью специальных инструментов. Хирургический метод менее предпочтителен из-за возможности переноса грибка на другие участки кожи.
Чтобы удалить пораженный участок препаратами, место нужно предварительно пропарить в горячем содовом растворе (на литр — 1 чайная ложка).После этого места, прилегающие к пораженному участку, закрывают скотчем, пораженный участок протирают насухо. Нанести средство толстым слоем, не втирая. Закрепите мазь лейкопластырем. В зависимости от препарата и рецепта врача, мазью удаляют пластыри через 3-5 дней.
После этого его свободную часть соскабливают с ногтя. Процедура проводится до полного очищения ногтя. Средства для снятия ногтя:
- Ногтевит — от 100 до 150 рублей;
- Ногтимизин — от 100 до 150 руб.
На третьем этапе назначают таблетки для системного лечения. Их очень много, все имеют свои особенности, ведь принимать таблетки нужно по рекомендации врача. Многие из них сильнодействующие, имеют массу противопоказаний. Хранить в недоступном для детей месте. Самые известные таблетки от грибка:
- Флуконазол — от 20 до 40 рублей;
- Дифлюкан — от 450 до 500 рублей;
- Тербизил — от 1000 до 1200 рублей;
- Ламизил — от 1700 до 2000 рублей;
- Орунгал — от 2500 до 2700 руб.
Профилактика
Как видите, профилактика грибка ногтей на ногах лучше, чем лечение его народными средствами или медикаментами. Помните, что грибок часто появляется при падении иммунитета, поэтому следите за своим здоровьем. Принимайте витамины, правильно питайтесь, занимайтесь спортом. Для полной профилактики также соблюдайте несколько правил:
- не выходить на публику босиком;
- тщательно залечивает царапины, ссадины и другие повреждения;
- делать маникюр и педикюр чистыми инструментами;
- мойте ноги каждый день;
- носки, колготки меняют ежедневно;
- купить удобную и качественную обувь;
Также помните, что грибок хорошо себя чувствует во влажных или грязных местах.Все методы профилактики хороши только при регулярном выполнении всех правил, а не выборочном или эпизодическом соблюдении.
Твиттер
В контакте с
Google+
Здоровье
Контагиозный моллюск как избавиться. Удаление папул химическими препаратами
Доброкачественное вирусное заболевание кожи и слизистых оболочек в виде полушаровидных узелков до 0.Размером 5 см с углублением для пуповины в центре. Болеют в основном дети. Возбудитель — ДНК-содержащий вирус оспы. Заражение происходит:
- при непосредственном контакте с больным,
- через зараженные предметы домашнего обихода,
- во время полового акта.
Инкубационный период от 2 недель до 3-6 месяцев.
В местах инокуляции вируса плотные округлые уплощенные узелки с гладкой блестящей поверхностью, полупрозрачные, матово-бледные, телесного цвета, беловатые или желтовато-розовые, с пупочной выемкой в центре, около 0.Размером 1 см, постепенно увеличивайте до 0,5 см.
При надавливании пинцетом на папулы от пупочной впадины выделяется крошковидная беловатая масса, состоящая из роговых клеток, жира и тел моллюсков. Сыпь может длиться месяцами, годами. Сыпь обычно множественная, локализуется небольшими скоплениями или распространяется.
Локализация сыпи выборочная:
- лицо — лоб, нос, веки,
- шея, грудь, тыльная сторона кистей рук,
- ладони, подошвы,
- наружных половых органов, промежности,
- передняя брюшная стенка, лобок, бедра.
Атипичные формы:
- одиночный — центральной ретракции пуповины может не быть,
- эндофитный — в виде уплотнения на подошвах,
- предикулярный — на ноге, чаще развивается на фоне атопического дерматита после длительной кортикостероидной терапии,
- воспалительный — напоминает пиогенную гранулему, отличается быстрым ростом и склонностью к кровотечениям,
- кератинизация,
- гигант (диаметр 2-3 см),
- кистозный,
- фурункул, бородавка, милиум и угри.
Как лечится контагиозный моллюск?
Лечение контагиозный моллюск требует консультации специалиста и назначения соответствующей терапии.
Эффективный метод — удаление каждого элемента острой кюреткой, также можно проткнуть поверхность элемента в нескольких местах и выдавить содержимое. После этого каждый элемент смазывают настойкой йода, нитрата серебра, ферезола или фенола. Заживление обычно происходит без рубцов.
После удаления моллюсков очаг поражения протирают камфорным спиртом в течение нескольких дней. Показаны лубриканты с кремом Retin A.
Возможно применение диатермокоагуляции, криотерапии. Удаление проводится путем местного применения жидкого азота или сухого льда.
В диссеминированных случаях показаны препараты для приема внутрь — гризеофульвин, левамизол, доксициклин, бисептол.
Какие заболевания могут быть связаны
Контагиозный моллюск у людей с нормальной иммунной системой может исчезнуть самопроизвольно через несколько месяцев или лет — осложнения для него необычны.Если есть заболевание, поражающее иммунную систему, например СПИД, то кожные изменения характеризуются как обширные.
Контагиозный моллюск может быть результатом других кожных заболеваний, дерматитов любой природы, если ослабленный таким образом организм найдет контакт с возбудителем болезни.
Домашнее средство от контагиозного моллюска
Проводится дома, но пациенту необходимо профессиональное обследование и консультация врача. Кроме того, в поликлинике проводят выскабливание, а особенно криотерапию и диатермокоагуляцию.
В домашних условиях лечение будет более продуктивным, если контакт с возбудителем будет исключен, пораженные поверхности тщательно обработаны, пациент будет придерживаться здорового питания.
Пациенту необходимо наблюдение дерматолога. Поскольку возбудитель также передается через повседневную жизнь, следует избегать использования белья, постельного белья и ванны пациентом. Возобновление половых отношений допускается также после исчезновения последних признаков болезни. Если вирус обнаружен у одного члена семьи, рекомендуется обследовать остальных и в первую очередь человека, с которым пациент находится в интимных отношениях.
Какие препараты для лечения контагиозного моллюска?
Для местного применения:
- настойка йода — применяется для прижигания в процессе устранения, выдавливания новообразований;
- — применяется для прижигания в процессе устранения, выдавливания новообразований;
- — на вымытую и сухую поверхность пораженного участка кожи равномерно нанести тонким слоем несколько раз в день на 6 часов, затем смыть водой;
- ферезол — местно, по 4-5 процедур с интервалом в две недели;
- — применяется для прижигания в процессе устранения, выдавливания новообразований.
Для приема внутрь:
- — 750 мг / сут в три приема, принимать во время еды, вместе с 1 чайной ложкой растительного масла;
- — до 0,3 г / сут или до 0,6 г / сут в течение 5 дней;
- — 960 мг 2 раза в сутки; при длительной терапии — 480 мг 2 раза в сутки; Продолжительность курса лечения 5-14 дней.
Лечение контагиозного моллюска народными методами
Лечение контагиозного моллюска Народные средства довольно популярны.Суть таких методов — дезинфекция и бактерицидное воздействие. Обсудите эти рецепты со своим врачом:
- череда — 2 столовые ложки череды залить стаканом кипятка, плотно закрыть и настаивать 30 мин, процедить; использовать для протирания папул трижды в день;
- чистотел — спиртовая настойка чистотела или свежевыжатый сок рекомендуется обрабатывать поврежденные участки тела несколько раз в день;
- травяной сбор — соедините в равных пропорциях листья эвкалипта, цветы календулы, почки березы, тысячелистник, сосновые почки, ягоды можжевельника; 1 ст.л. измельченной смеси залить стаканом кипятка и настоять час, процедить; настой применяют как наружное средство для лечения высыпаний, а также принимают внутрь по 100 мл 2 раза в день в течение двух недель.
Также рекомендуется обрабатывать поверхность новообразований чесночным соком и раствором перманганата калия.
Лечение контагиозного моллюска при беременности
Лечение контагиозного моллюска при беременности проводится в обычном порядке. Это заболевание не представляет особой угрозы для плода, но доставляет дискомфорт матери и все же нежелательно в период лактации. Дети более чувствительны к возбудителю заболевания, чем взрослые, в связи с чем лучше не запускать наличие такового у женщины и своевременно лечить его с привлечением квалифицированного специалиста.Самолечение недопустимо.
К каким врачам обращаться, если у вас контагиозный моллюск
Диагностика болезни основана на клинической картине, и используется иммунофлуоресцентный метод для обнаружения циркулирующих антител в крови и микроскопия для обнаружения тел моллюсков.
Дифференцировать новообразования с контагиозным моллюском от:
- бородавок обыкновенных и плоских,
- остроконечных кондилом,
- прыщи,
- милиум,
- фолликулит,
- базалиома,
- кератоакантус,
- аллергический дерматит,
- шприц,
- ювенильная и амеланотическая меланома.
Лечение других заболеваний буквой — к
| Лечение кампилобактериоза |
| Лечение кандидоза кожи |
| Лечение кашля |
| Лечение кисты легкого |
| Лечение кисты печени |
| Лечение кисты поджелудочной железы |
Вирусные инфекционные процессы одинаково влияют на людей — независимо от пола и возраста.В связи с этим формируется большое количество симптомов, требующих немедленных лечебных мероприятий. Одно из таких явлений — контагиозный моллюск . На фотографиях видно, что болезнь серьезная и поражает детей, взрослых и даже пожилых людей. Рассмотрим процессы, наблюдаемые при этом недуге, а также особенности выздоровления.
Контагиозный моллюск, что это такое и как передается
Заболевание — вирусный процесс инфекционного типа, вызываемый воздействием вирусов оспы, поражающих кожные покровы и слизистые оболочки.Если рассматривать возрастные пороги заражения, то можно отметить, что чаще всего поражает детей от одного до десяти лет … Передача осуществляется при контакте с больным человеком, а также при использовании обычных предметов домашнего обихода. и игрушки. Типичная форма приводит к образованию своеобразных узелков, которые заметно возвышаются над поверхностью кожи. Такие образования полусферические, по цвету напоминают нормальный цвет кожи, иногда более розовые ( начальная стадия ).
В средней части полушария есть небольшое углубление, внешне похожее на человеческий пупок. Новообразования обычно появляются через 3 недели с момента заражения, размер колеблется от 1 мм до 1 см в диаметре.
Цвет может иметь оранжевый оттенок, верх покрыт перламутровым слоем. Если немного надавить на узелок, он будет напоминать угря, из которого выйдет творожная пробка.
Обычно заболевание не вызывает серьезных осложнений и неудобств, исчезновение проходит само и длится до полугода, иногда терапевтических вмешательств не требуется.
Возбудитель поражения
Вирус распространяется не только на людей, поскольку он может оказывать разрушительное действие на животных и имеет сходство с оспой. Всего существует 4 группы вирусов этого типа, наиболее распространенными являются элементы MCV-1 и MCV-2. Передача может происходить половым путем, через воду (при плавании с инфицированным человеком в одном бассейне). В пласте есть жидкость, в которой болезнь может передаваться и воспроизводиться. Контагиозный моллюск, фото которого можно посмотреть в статье, предполагает заражение вирусом, который передается от человека к человеку при прямом контакте.Чаще всего вирус воспринимают люди, страдающие ослабленной иммунной системой.
Контагиозный моллюск у детей, фото на лице
Обычно папулы, расположенные в области лица, выступают явным признаком этого заболевания. могут иметь разную степень тяжести.
Основные проявления и симптомы болезни характеризуются несколькими основными характеристиками.
- Отсутствие болевых ощущений и редкое проявление зуда;
- отличаются небольшими габаритными показателями — они имеют диаметр до 5 мм;
Образования
- в центральной части есть специальная ямка, о которой ранее говорилось;
- на начальной стадии заболевания плотная, приобретает куполообразную форму и приобретает телесный оттенок, но со временем становится мягким;
- сердцевина рассматриваемых элементов состоит из воскообразного материала белого цвета.
Если у больного хорошее здоровье и иммунная система в норме, болезнь исчезает очень быстро, на это потребуется несколько месяцев. Если у человека есть другие воспаления или вирусные инфекционные процессы, влияющие на иммунную систему, требуется немедленное грамотное лечение.
Клиническая картина заболевания у детей
Так как заболевание характерно для лица, остальные его участки не локализуются. Инкубационный период составляет от недели до нескольких месячных.Вначале на коже появляются небольшие узелки до 2 мм, имеющие желтоватый цвет и перламутровый оттенок, но внезапно они становятся большими и приобретают сферическую форму. Были проведены микроскопические исследования выдавленной массы, в ходе которых были обнаружены эпителиальные клетки овальной формы с изолированными друг от друга протоплазматическими элементами.
У детей количество этих узловых образований колеблется от 1 до 10. Но практика насчитывает случаи, когда таких образований было несколько десятков.
Часто элементы милиарной формы слишком малы по размеру.
Если своевременно начать лечение недуга у детей, можно добиться очень хороших результатов в короткие сроки, поэтому основная задача — провести подробное исследование и назначить грамотную терапию. Появление недуга преимущественно на лице вызвано тем, что это самая оголенная часть тела, постоянно контактирующая с внешней средой.
Лечение контагиозного моллюска у детей лекарственными средствами
Лечебный комплекс предполагает принятие мер, направленных на быстрое и эффективное устранение.Но если иммунная система сильна, врачи настаивают на том, чтобы выжидать, надеясь, что болезнь исчезнет сама по себе. В любом случае перед тем, как предпринимать какие-либо меры и действия, необходимо проконсультироваться с дерматологом. Именно этот специалист сможет назначить лечебный комплекс, который позволит легко удалить узелки.
Чаще всего важно использовать хирургический метод, особенно на поздних стадиях. В этом случае используют пинцет или специальную ложку, после процедур следует обработать пораженный участок антисептическим составом.Операция не вызывает сильных болей, но при обильных образованиях применяют обезболивающие. Реже используются другие методы — криотерапия, лазерное лечение. Важнейшее средство от легких форм заболевания — консервативный метод, предполагающий использование специальных кремов и мазей. Преимущества очевидны — не нужно ничего резать и терпеть неудобства, зато процесс заживления длится долго.
Лекарства для ликвидации образований
- Крем ВИФЕРОН достаточно просто наносится несколько раз в день, используя при этом тонкий слой косметических средств с лечебными свойствами.Через 2 недели курс лечения прекращают. Проконсультироваться с врачом все же стоит, так как дозировки зависят от степени тяжести заболевания.
- Мазь INFAGEL наносят в небольшом количестве на пораженные участки 5 раз в день. Продолжительность лечения — около недели, при этом очень важно не повредить папулы. В результате на коже образуется защитная пленка, которая помогает снять боль и зуд.
- Мазь АЦИКЛОВИР обладает прекрасными свойствами, предотвращающими начало воспалительного процесса.Преимущество заключается в возможности использования детьми до трехмесячного возраста. Перед применением следует внимательно прочитать инструкцию.
- Мазь ОКСОЛИН 3% способствует отличной борьбе с вирусной инфекцией и оказывает сильное воздействие на кожу, избавляя ее от ненужных новообразований. Недостаток — длительность лечения, которая может составлять до нескольких месяцев.
После лечения детей следует держать дома и не отправлять в школу или детский сад до полного исчезновения всех новообразований.Ведь вирус может оставаться в организме долгое время, несмотря на то, что внешне никак себя не проявляет. В ходе медицинских процедур одежду ребенка необходимо регулярно чистить и обрабатывать. Важно исключить любой контакт с другими детьми.
Другие лекарства
Если регулярно давать ребенку средства для повышения иммунитета, можно добиться потрясающего результата в устранении болезни.
- Изопринозин назначается детям с трехлетнего возраста.При весе до 20 кг применяется 50 мг на 1 кг массы тела в сутки. Если весовая категория превышает этот показатель, принимайте ½ таблетки на 5 кг массы тела, только дозу, разделенную на несколько приемов в сутки.
- ВИФЕРОН в виде свечей — препарат показан к применению у детей. Если малышу исполнилось 7 лет, используйте по 1 свече 3 раза в день. Если этот показатель недоступен, применяется 1 суппозиторий 2 раза в день. Перед применением нужно посоветоваться со специалистом.
Molluscum contagiosum Комаровский видео
Доктор Комаровский представил особое мнение о течении и лечении заболевания, который предложил комплексный метод лечения. Он отметил, что существует несколько подходов к лечению, и основная задача родителей должна сводиться к повышению иммунитета, ведь это не только избавит от болезни раз и навсегда, но и обеспечит значительную сопротивляемость другим недугам.
Детский иммунитет нужно регулярно укреплять не только таблетками, но и правильным питанием, регулярным закаливанием, занятиями спортом.
Контагиозный моллюск у женщин Фото на лицо
Также может возникнуть, болезнь поражает женщин. В некоторых случаях диаметр узелков может достигать сантиметра и более.
Точно так же, как и у детей, при нажатии на этот узелок из него вылезет беловатая кашица. Обычно образования не влекут за собой дискомфорта и зуда, не болят. При механическом повреждении узелки болят и воспаляются.
Чаще всего образования имеют групповой характер и не могут быть одиночными (хотя такие случаи тоже встречаются).
Чем слабее иммунная система, тем больше могут быть эти «прыщики». Поскольку речь идет о заболевании на лице, оно не локализовано.
Также может образовывать у женщин в паху фото:
Контагиозный моллюск при беременности
Конечно, столкнувшись с недугом во время беременности, многие женщины впадают в панику. Несмотря на неприятности, которые призвана приносить болезнь, переживать болезнь не стоит, так как она легко устраняется.Даже если течение болезни затянется, она не сможет нанести ребенку никакого вреда. Во избежание заражения и осложнений важно своевременно начать лечение. К счастью, на любом сроке беременности и после этого заболевание лечится быстро и эффективно, поэтому поводов для беспокойства нет.
Контагиозный моллюск у мужчин фото
Контагиозный моллюск
, фото которого можно посмотреть в статье, у мужчин имеет такой же внешний вид, как и у женщин.
На лице появляется редко, в основном на ягодицах
и в паховой области … На лице имеет телесный цвет и особую шаровидную форму. Иногда может иметь розовый оттенок.
Первые проявления у мужчин наблюдаются через несколько месяцев после заражения. За счет острых и ярко выраженных симптомов заболевание можно диагностировать на ранней стадии, соответственно это дает возможность начать лечение как можно раньше.В связи с этим нет последствий, которые могли бы доставить человеку проблемы и опасения.
Операция заключается в правильном и качественном удалении узелков с поверхности кожи. Оперативное удаление предполагает несколько применяемых методов.
- с помощью радионожа;
- использование жидкого азота;
- удаление болезни пинцетом.
Врач выбирает наиболее подходящий метод операции.
Поэтому при обнаружении первых симптомов записывайтесь на консультацию к специалисту, который поможет подобрать действенный и действенный метод.
Лечение контагиозного моллюска в домашних условиях
Кого в статье достаточно, оказывается, можно устранить в домашних условиях. Для этого используются основные подручные средства; в десятку лучших домашних средств входят такие продукты, как чистотел , чеснок, перманганат калия, йод, череда, черемуха, эвкалипт .
Использование чеснока против болезней
Необходимо растереть овощ до состояния кашицы и смешать его со сливочным маслом в различных пропорциях.Этот лечебный состав наносится ежедневно (трижды) на пораженную узелковыми образованиями кожу, курс длится месяц и более. Есть второй способ использовать чеснок для лечения болезни. В этом случае необходимо прикладывать к пораженному покрову отдельные зубы, слегка срезанные. Единственный минус такого варианта — может образовываться неприятный запах.
Использование чистотела для уничтожения моллюска
Это растение токсично по своей природе, поэтому при попадании на кожу велик риск ее повреждения, поэтому соблюдение мер предосторожности позволит избежать многочисленных осложнений.Для лечения потребуется одна процедура в день при использовании аптечного настоя и два сеанса при использовании натурального сокового состава. Сок наносится на поврежденные участки кожи, общий курс длится две недели.
Лечение болезни перманганатом калия
Контагиозный моллюск
, фото которого можно посмотреть в статье, можно устранить, если регулярно использовать перманганат калия для смазывания пораженных участков и участков. Необходимо развести 1 мг перманганата калия в 2 ст.л. водой, смочите полученным раствором ватный диск или кусок повязки и протрите пораженные участки кожи.
Лечение контагиозного моллюска йодом
Йод действует как хороший антисептик, позволяет в короткие сроки навсегда избавиться от болезни. Выдавив каждый узелок, необходимо только убедиться, что он протерт йодом, соблюдая ряд мер предосторожности.
Лечение болезней травами
Нужно взять 10 грамм травы (это может быть череда, черемуха, календула), а потом закинуть в 0.2 литра кипятка, кипятить 10 минут. Полученной смесью следует смазать пораженные участки. При желании можно использовать спиртовые настои, хорошо помогают листья эвкалипта и цветки черемухи. Если вы хотите дополнить эффект другими занятиями, вы можете приготовить лосьоны из перечисленных трав. Также широко используется тысячелистник.
Если контагиозный моллюск, фото которого представлены в статье, обнаружен у детей, начинать лечение необходимо только после согласования с врачом, поскольку во многих случаях этот безвредный процесс может вызвать более серьезные явления.Если врач обнаружит этот недуг или кандидоз моллюска, использование вышеперечисленных методов действительно может оказаться эффективным, но желаемого результата придется ждать несколько недель.
Молюстин против контагиозного моллюска
Лосьон molustine — косметический продукт нового поколения, предназначенный для максимального устранения высыпаний, вызванных действием соответствующего вируса с кожи. По сравнению с другими видами лечения моллюсками этот препарат имеет много преимуществ.
- Не имеет ничего общего с препаратами группы лекарств и рецептурными препаратами;
- прост в использовании при соблюдении рекомендаций врачей;
- легко и без труда наносится в домашних условиях;
- в составе нет спирта, не влияющего на образования, вызванные вирусом;
- эта косметика способствует деликатному и эффективному воздействию на образования, не вызывая дискомфорта и боли;
- Основное преимущество препарата в том, что его можно применять детям и взрослым;
- продукт представлен в удобной форме выпуска, поэтому вы можете брать его с собой в поездки и путешествия.
Итак, это средство имеет потрясающий эффект и помогает справиться с многочисленными кожными проблемами за короткий промежуток времени.
Количество и размер пузырьков, наполненных кашеобразной массой, варьируется по разным причинам. Опасное дерматологическое заболевание требует своевременного и серьезного лечения.
Характеристика болезни
Проверено:
- вирус, ДНК которого попадает в организм человека после контакта с инфицированным человеком;
- Инфекция относится к группе вирусов оспы.Форма вируса прямоугольная или овальная, размножение происходит в цитоплазме клетки;
- животных как переносчики инфекции исключены;
- при своевременном начале лечения можно снять симптомы и ослабить действие вируса в короткие сроки;
- риск рецидива сохраняется до девяти месяцев;
- полностью избавиться от вируса невозможно. В «консервативной» форме вирусная инфекция остается в организме. Провоцирующие факторы активируют вирус.
Причины возникновения
Увеличение числа людей с заразным дерматозом ученые связывают с несколькими провоцирующими факторами. Основными причинами контагиозного моллюска являются:
- ухудшение экологической обстановки. Снижение иммунитета открывает путь вирусным инфекциям;
- эпидемия СПИДа приводит к увеличению числа пациентов. Многие пациенты с диагнозом ВИЧ страдают инфекционным дерматозом;
- высокая плотность населения является одним из факторов передачи вируса при контакте и в повседневной жизни;
- распущенность в сексуальных отношениях, увеличение количества половых партнеров.
Пути заражения
Вирус передается несколькими путями:
- Связаться. Чаще всего — во время полового акта. В большинстве стран инфекция не классифицируется как болезнь, передающаяся половым путем. Проникновение вируса происходит при тесном контакте кожи партнеров. Места локализации — низ живота, внутренняя поверхность бедер, пах.
- Внутренний. Вирус передается при контакте с предметами, которых касался пациент.На лице и руках появляются высыпания.
- В детских коллективах. Тесные контакты, скученность детей в школах и дошкольных учреждениях часто приводят к эпидемиям.
Симптомы и признаки
Инкубационный период длится от пары недель до двух месяцев. Как только сыпь обнаружена, трудно установить источник инфекции.
Стадии развития и симптомы контагиозного моллюска на коже характеризуются разным количеством высыпаний и состоянием пациента.
Первый шаг:
- одиночные пузыри размером с просо. Форма — сферическая;
- начинается самозаражение, количество плотных пузырьков увеличивается, образования достигают размера горошины;
- болезнь прогрессирует, пузыри сливаются, на коже появляются папулы с небольшим вдавлением в центре;
- эти образования являются основным признаком заразного дерматоза;
- локализация папул указывает путь заражения.
Как выглядят папулы:
- телесного цвета, с плотной оболочкой;
- — полусфера;
- содержание — творожная, белая масса;
- образование зуда;
- папул постепенно размягчаются.
Форма
Вторая фаза:
- самолечение через руки;
- распространение пузырей по телу;
- иногда количество папул достигает нескольких сотен;
- при попадании в организм бактериальной инфекции появляется зуд;
- при расчесывании пузыри повреждаются;
- инфекция распространяется на новые сайты;
- при вдавливании в середину образования высвобождаются лимфоциты и ороговевшие клетки, напоминающие тела моллюсков.
Примечание! Обильная форма патологии наблюдается у детей с атопическим дерматитом, лейкозом, СПИДом. Атипичная форма характеризуется небольшими размерами образований. Пузырьки не имеют вогнутого центра.
Подробную информацию о дерматите читайте на.
Диагностика заболевания
При первых симптомах обратиться к дерматологу. Врач ставит диагноз «контагиозный моллюск» на основании клинической картины патологии и лабораторных данных.Проводится анализ содержимого папул.
При обследовании пациента необходимо исключить подозрение на следующие заболевания:
- пустулезный сифилис;
- ветряная оспа;
- гидроцистома;
- сирингома.
Особенности лечения
Как лечится контагиозный моллюск у взрослых и детей? Специфической терапии нет. Через полгода организм должен справиться с вирусной инфекцией. Задача врача и пациента — повысить иммунитет и облегчить течение болезни.
Процедура:
- идентификация источника инфекции;
- ограничение контактов пациентов со здоровыми людьми;
- прием витаминных комплексов для укрепления иммунитета;
- соблюдение молочно-растительной диеты, ограничение потребления соли, сладостей и жирной пищи;
- строгое соблюдение правил личной гигиены;
- прием антибиотиков при обнаружении патогенной микрофлоры.
Процесс заживления будет быстрее, если вы будете использовать эффективные методы лечения:
- Диатермокоагуляция или прижигание.
- Обработка пораженных участков противовирусной мазью — Ацикловиром.
- Выдавливание врачом содержимого узелков, тщательная обработка после процедуры йодом.
- Лазерное прижигание (при редких высыпаниях).
- Криотерапия (для одиночных узелков).
Лечение контагиозного моллюска в домашних условиях без консультации врача недопустимо. Причины:
- Выявленные волдыри иногда указывают на опасные кожные заболевания.Можно пропустить ранние стадии злокачественных опухолей.
- Некоторые формы инфекционного дерматоза связаны со СПИДом. Таким пациентам требуется специфическое лечение.
Контагиозный моллюск у детей
В детском коллективе инфекция распространяется молниеносно. Дети находятся в тесном контакте друг с другом во время игр, совместной деятельности и т. Д. Трудно заставить ребенка не чесать папулы. Самостоятельное заражение значительно ускоряет развитие болезни.
Площадь локализации узелков:
Заразиться контагиозным моллюском можно не только в школе или детском саду. Посещают много студентов:
- бассейн;
- спортивная секция;
- кружков.
Внешкольные учреждения также являются местом заражения. Инфекция легче всего передается во влажной среде. Дети иногда используют мочалку, полотенце и шлепки в душе после купания в бассейне.
Как и чем лечить детей
При лечении контагиозного моллюска у детей дерматолог удаляет узелки хирургическими инструментами.
Показано:
- лазеротерапия;
- прижигание жидким азотом;
- соскабливание ложкой Фалькмана.
Народные рецепты:
Уменьшить раздражение и уменьшить зуд
- в домашних условиях поможет отвар череды (1 ст. Л. На литр воды).Аккуратно протрите кожу ребенка. Варить бульон каждый день;
- Еще одним действенным методом лечения высыпаний является настойка календулы. Препарат сушит и дезинфицирует кожу.
Важно! Не выдавливайте содержимое пузырьков — заразиться легко. Регулярно осматривайте детский организм — вовремя заметите любые изменения и высыпания на коже.
Профилактические мероприятия
Устранить провоцирующие факторы:
- соблюдать личную гигиену, содержать дом в чистоте;
- при уходе за больным ежедневно дезинфицировать руки, менять постельное и нижнее белье;
- чаще осматривают кожу ребенка.Любая сыпь — повод обратиться к дерматологу;
- разборчиво подходить к выбору сексуальных партнеров;
- после посещения бассейнов и ванн проверить кожу на предмет гнойничков, высыпаний, новообразований;
- укрепить иммунную систему, проводить достаточно времени на свежем воздухе;
- научите ребенка правилам личной гигиены;
- учат с малых лет никому не передавать личные вещи, средства гигиены.
Ранние кожные заболевания легче поддаются лечению. Это правило касается вирусного дерматологического заболевания — контагиозного моллюска.Внимание к состоянию кожных покровов позволит вовремя обнаружить первые признаки опасного хронического заболевания.
Следующий видеоролик представляет собой отрывок из телешоу «Здоровый образ жизни» на тему «Контагиозный моллюск»:
Контагиозный моллюск — вирусное заболевание кожи в виде множественных округлых высыпаний с вдавлением в центре. Болеют в основном дети. Чаще всего не требует лечения. Самостоятельно проходит.
Код МКБ 10: B08.1 — Molluscum contagiosum
Синонимы: эпителиальный моллюск, оспоподобные угри Базена, инфекционная эпителиома Нейссера, бородавчатый моллюск, кандидозный моллюск (ошибочное название), сальный моллюск Гебры.
Лечение: у дерматолога.
Причина и механизм заражения
Причиной контагиозного моллюска является вирус из группы оспы, из семейства поксвирусов. В международной таксономии вирусов он называется вирусом контагиозного моллюска: ссылка.
- Болеет только человек. Животные не болеют!
- Ученые открыли несколько типов вируса контагиозного моллюска.
- Источник вируса — кожные образования пациента.
- Вирус устойчив во внешней среде.
- Вирус передается контактным путем от больного человека (что часто бывает в детских коллективах). Заражение может также произойти при использовании предметов гигиены или одежды больного человека, в бассейне, в бане, на пляже и т. Д.
- Инкубационный период (период от заражения до появления симптомов на коже) с От 2 недель до 6 месяцев.
- Предрасполагающий фактор к заболеванию: снижение общего и / или местного иммунитета на коже.У пациентов с ВИЧ очень часто встречается контагиозный моллюск (до 15% пациентов с ВИЧ).
- Путем микротравмы кожи, царапин вирус проникает в поверхностные клетки эпителия кожи (в клетки эпидермиса), встраивается в них и начинает размножаться. При этом активность иммунных клеток в коже человека на определенное время подавляется, что также приводит к быстрому развитию вируса.
- Болеют преимущественно дети и подростки.
- У взрослых при появлении на теле моллюска следует искать причину снижения местного или общего иммунитета.Это может быть сахарный диабет или атопический дерматит. Это может быть химиотерапия при раке крови (лейкемии) или ВИЧ-инфекции. Это могут быть агрессивные антибиотики или кортикостероидные мази.
- После лечения вирус не обнаруживается в организме человека. Иммунитет к нему нестабильный. Поэтому через несколько лет человек может снова заразиться.
Почему «заразный» и почему «моллюск»?
Потому что под микроскопом содержимое, выдавленное из кожного образования, похоже на моллюска.
А «заразный» означает заразный.
Симптомы и клиника
1) Основной симптом контагиозного моллюска: появление множества округлых образований на коже.
Эти образования (папулы) размером от 1 до 5 мм, сферической формы с вдавленным центром. Также называется — пупочный (от слова пупок) или кратерообразное вдавление. Небольшие образования на начальной стадии еще не имеют вдавленного центра и похожи на обычные абсцессы (см. Фото).
На фото: похоже на контагиозный моллюск
2) Зуда почти не бывает.Боли тоже нет.
3) Локализация — все тело: кожа лица, шеи, туловища, конечностей. При половом пути заражения — вокруг половых органов, на лобке, на бедрах. Ни в коем случае не на коже ладоней и подошв ног.
4) Количество папул — от нескольких штук до нескольких сотен.
5) При надавливании на папулу выделяется густая жидкость и творожистая масса в центре.
Внимание: не должно быть общей реакции — ни лихорадки, ни головной боли, ни слабости.
6) Часто появляются атипичные виды моллюсков, то есть в отличие от классической формы образования:
Диагностика
В классической форме диагноз контагиозный моллюск поставить несложно. Учитываются: детский возраст, наличие в коллективе детей с моллюском, множественные шаровидные образования на коже с пупочным вдавлением.
Трудности в диагностике встречаются редко, с атипичными формами. Но даже при атипичных типах, при дерматоскопии хорошо видны пупочные впадины в центре папул моллюска.
Похоже на моллюска при дерматоскопии
В сложных случаях врач прибегает к сдавливанию папул пинцетом. Если из папул выдавливаются крошечные образования, с вероятностью 99% это контагиозный моллюск.
В еще более редких случаях прибегают к диагностике под микроскопом. Для этого крошечные массы отправляют в лабораторию, где под микроскопом определяют картину, соответствующую данному заболеванию. В этом случае в цитоплазме клеток обнаруживаются эозинофильные включения.
Дифференциальный диагноз Контагиозный моллюск лечится при заболеваниях:
- пиодермия (абсцессы на коже),
- ветряная оспа (ветряная оспа),
- нитевидных папиллом (),
- вульгарных бородавок (
- ),
- ),
- тыс.
остроконечных кондилом (
остроконечных кондилом ),
Molluscum contagiosum у взрослых — признаки
1) Как женщины, так и мужчины болеют одинаково часто.
2) Обязательно выяснить предрасполагающий фактор его появления у взрослых.Почему он появился?
3) У взрослых контагиозный моллюск часто локализуется в области гениталий и паха.
У женщин: на лобке и половых губах. У мужчин — на половом члене и лобке. В этом случае он напоминает как начальную стадию остроконечных кондилом, так и гнойничковые заболевания в области половых органов. Это место связано с половым путем.
4) При лечении необходимо исправить общее заболевание, которое привело к снижению иммунитета и активации вируса:
- лечение сахарного диабета,
- коррекция дисбактериоза,
- коррекция препаратов, подавляющих иммунная система (цитостатики, кортикостероиды, в том числе местно в виде мазей)
лечение ВИЧ-инфекции.
5) Вполне возможно: ребенок подобрал в детском саду моллюска — потом заболели взрослые. Все члены семьи должны быть обследованы сразу.
6) Лечение беременных с контагиозным моллюском отличается от лечения других женщин: следует отказаться от применения противовирусных и иммунных препаратов, не применять прижигающих средств, таких как суперпуреа. Единственное лечение беременных — удаление папул моллюсков.
Контагиозный моллюск у детей
Чаще всего заболевают дети в возрасте до 10 лет.В этот период ребенок активно взаимодействует с окружающим миром, а иммунная система знакомится с множеством бактерий и вирусов. В этот же период у детей впервые появляются бородавки, в этот период дети заболевают детскими инфекциями.
Нужно ли лечить контагиозный моллюск у детей и как?
Только с явным косметическим дефектом и с осложнениями. Методы лечения описаны ниже.
С лица удаляйте образование инструментом с особой осторожностью, чтобы не привести к последующему образованию рубцов.
Лечение детей и взрослых
У детей и большинства взрослых без лечения симптомы контагиозного моллюска исчезают сами по себе, как только формируется противовирусный иммунитет. Срок — через 4-6 месяцев, иногда 1-2 года.
Лечить на теле моллюсками можно только по медицинским показаниям: травмы, воспаления. Косметические показания выдаются исключительно по желанию пациента.
Области лечения контагиозного моллюска:
1) Удаление образований
2) Местное лечение
3) Общее лечение
4) Лечение осложнений (воспаление, аллергия, изъязвление кожи)
Удаление кожного моллюска
По отзывам большинства дерматологов, удаление высыпаний на коже до сих пор остается наиболее эффективным методом лечения кожных моллюсков.
1)
Удаление пинцетом или хирургической ложкой (кюреткой)
- Предварительно врач проводит местную анестезию кожи кремом Эмла или другим поверхностным анестетиком.
- Врач сжимает челюсти пинцетом и выдавливает содержимое папул (как на видео ниже). Образовавшуюся небольшую полость при необходимости также соскабливают пинцетом или отслаивают кюреткой (острой ложкой Фолькмана).
Если папулы маленькие, соскабливание не требуется. - После этого врач аккуратно удаляет творожистые массы и прижигает образовавшуюся рану 3% -ной перекисью водорода и настойкой йода.
- Некоторые пациенты в домашних условиях делают самостоятельное вскрытие папул моллюсков иглой, как на этом видео.
Напоминаем: самостоятельно делать не рекомендуется. Протирая кожу салфеткой, тем самым распространяя и втирая вирусы в соседние участки кожи, вы тем самым только еще больше распространяете инфекцию. - После удаления моллюска рану необходимо обрабатывать йодом или бриллиантовым зеленым 1 раз в день еще 3 дня.
- При правильном удалении элементов контагиозного моллюска на коже не остается рубцов.
2)
Электрокоагуляция
Врач прижигает папулу электрокоагулятором (электрическим ножом). Впоследствии после такого лечения могут остаться рубцы.
3)
Жидкий азот (криодеструкция) —
Врач прижигает папулу жидким азотом. Клетки с вирусом замораживаются и погибают. При правильной криодеструкции на коже не остается рубцов.Но процедура может быть болезненной.
4)
Laser —
Врач испаряет папулу моллюска с помощью лазерного луча. Также не осталось шрамов.
Местное лечение
Используются противовирусные кремы и мази:
- мазь виферон,
- 3% оксолиновая мазь,
- 1% гель виру-мерц серола,
- инфагель,
- мазь
- ацикловир
- Грипфероновый спрей.
Общее лечение
Средства для стимуляции иммунитета и противовирусные препараты.
- изопринозин таблетки ()
- виферон в свечах,
- полиоксидоний в свечах,
- анаферон детский в таблетках,
- другие препараты интерферона.
Лечение осложнений
Для купирования осложнений применяется комплекс препаратов:
- мази с антибиотиками — для лечения бактериального воспаления,
- антигистаминные препараты для уменьшения аллергических кожных реакций.
Народные методы в домашних условиях
Народные средства против контагиозного моллюска малоэффективны.Поэтому они не могут быть рекомендованы дерматологом для лечения этого заболевания ни у детей, ни у взрослых.
Помните: причина моллюска — вирус, предрасполагающий фактор — снижение иммунитета.
Следовательно, из народных методов следует применять общеукрепляющие техники и противовирусные средства.
1) Повышение иммунитета естественными методами.
2) Противовирусные растения.
- Чеснок.
Раздавите зубчик чеснока в чесноке и положите на папулы на несколько минут.Будет ощущение легкого жжения.
Применять 3-4 раза в день в течение всего периода высыпания.
Нельзя наносить, а просто смазать кожу. - Смазка папул раствором перманганата калия, фукорцина, спиртового раствора йода или бриллиантового зеленого.
Метод малоэффективный, так как такие антисептики практически не действуют на вирус контагиозного моллюска. Единственное применение таких растворов — смазывание ран в домашних условиях после удаления моллюсков пинцетом или кюреткой. - Чистотел. Сок чистотела ядовит, обладает противовирусным и противоопухолевым действием.
Моллюски мажут соком чистотела 3-4 раза в день на протяжении всего периода кожных высыпаний. - Смазка папул соком из листьев черемухи, настоем череды, календулы — эти народные средства действуют очень слабо.
- Superpure, молюстин и молутрекс.
В России продается лосьон «Молюстин». Препарат не является лекарством. Это смесь экстрактов растений + калийный щелок.Вызывает химический ожог кожи, в результате чего папулы моллюсков отмирают. Эффективность в отношении контагиозного моллюска низкая.MOLUTREX — французский аналог молустина. Фактически, MOLUTREX — это чистый гидроксид калия без добавок, то есть едкая щелочь, французский эквивалент Superpurel. Вызывает химический ожог кожи. Не работает с вирусами.
Supercleaner — это лекарство, совершенно отличное от травы чистотела. Это набор щелочей. Это приводит к химическому ожогу кожи, в результате чего папулы моллюсков отмирают.
При лечении в домашних условиях сверхчистым, молютрексом и молюстином следует проявлять особую осторожность, чтобы не вызвать глубокие ожоги кожи и в дальнейшем образование рубцов. Не используйте прижигающие препараты для удаления моллюсков на лице, на половых губах у женщин и на половом члене у мужчин.
- укрепление иммунитета естественными методами,
- нельзя принимать горячую ванну — можно только душ,
- нельзя тереть тело мочалкой — мыть себя только руками,
- тело нельзя тереть полотенцем — только клякса,
- нельзя вскрывать кожные папулы самостоятельно, чтобы не распространить инфекцию на другие участки кожи,
- больному с моллюсками на теле необходимо раздать предметы личной гигиены и постельное белье.Стирайте белье отдельно. Тщательно пропарьте белье утюгом,
- всегда используйте только предметы личной гигиены!
Профилактика
Главное, что нужно применять постоянно, — это профилактика заразного моллюска.
Внимание: если врач не ответил на ваш вопрос, то ответ уже есть на страницах сайта. Воспользуйтесь поиском по сайту.
Появление на лице и теле детей и взрослых папулезной сыпи может вызвать заболевание контагиозным моллюском (второе название — инфекционная эпителиома Нейссера).
Недуг не приводит к опасным последствиям, но его проявления аналогичны другим, более серьезным заболеваниям.Поэтому для диагностики и лечения контагиозного моллюска следует проконсультироваться с врачом. Удалить папулы можно различными методами народной медицины или народными средствами.
Возбудитель заболевания — контагиозный моллюск. Он вирусный по природе, содержит ДНК и относится к группе вирусов оспы. Существует 4 разновидности контагиозного моллюска, обозначаемые MCV 1, 2, 3 и 4.
Заражение происходит при контакте (через предметы домашнего обихода, одежду, постельное белье, полотенца, игрушки, при плавании в бассейне) и половым путем.Жидкое содержимое папулезной сыпи распространяется по окружающей среде и может заразить других.
Вирус контагиозного моллюска может долгое время сохраняться на частицах пыли. Это приводит к широкому распространению заболевания в детских коллективах. Развитию болезни способствует редкая и недостаточно тщательная уборка помещений, пренебрежение правилами личной гигиены, снижение иммунитета, длительное применение цитостатиков и гормональных препаратов.
При отсутствии лечения папулезная сыпь на лице или других частях тела сохраняется в течение 6–8 месяцев, в некоторых случаях до 4 лет, а затем может исчезнуть.
Вирус не наносит значительного вреда организму. Но при ослабленном иммунитете возможен рецидив заболевания с переходом в хроническую форму.
На сегодняшний день не существует лекарств, способных полностью уничтожить ДНК-содержащие вирусы. Терапия, направленная на укрепление иммунной системы, может предотвратить рецидив контагиозного моллюска.
Поскольку инфекционная эпителиома возникает у людей с недостаточным иммунитетом, весьма вероятно, что организм будет поврежден другими инфекциями, для выявления которых необходимо пройти дополнительное обследование.
Симптоматические проявления заболевания
Визуально этот процесс представляет собой образование на коже папул — плотных желтовато-розовых узлов, имеющих форму полушарий с гладкой и блестящей поверхностью. На лице они чаще всего возникают на коже век и лба, другими местами локализации высыпания являются шея, руки, бедра, низ живота, наружные половые органы.
Быстрое размножение возбудителя приводит к увеличению размеров сыпи.Они могут располагаться как в виде одиночных образований, так и группами, слияние которых приводит к расширению площади пораженных участков кожи до 2–3 см.
Верхняя часть папул слегка вдавлена внутрь и заполнена белым творожистым содержимым, содержащим образования в виде моллюсков. Обычно сыпь безболезненна, в редких случаях возникает зуд. Воспалительный процесс появляется при присоединении вторичной инфекции.
Формы заболевания
По симптоматическим проявлениям контагиозного моллюска выделяют три формы заболевания: типичное, генерализованное и осложненное течение.На первом этапе высыпаний мало, проявляются все характерные симптомы заболевания, папулы располагаются на одном конкретном участке тела вплотную друг к другу. При генерализованном течении контагиозного моллюска бывает много новообразований, они могут находиться на значительном расстоянии и в разных частях тела.
Если заболевание перешло в осложненную стадию, к основной инфекции добавляется вторичная, что приводит к воспалению и покраснению кожи вокруг папул.На этих участках начинает выделяться гной, вызывающий боль.
Эта форма контагиозного моллюска характерна в основном для ВИЧ-инфицированных людей. Инфекция может распространяться во время бритья, вызывая папулы на подбородке.
Врач рассказывает о причинах, признаках, общих симптомах проявления контагиозного моллюска на коже лица.
Диагностика
При постановке диагноза учитывается клиническая картина заболевания. При возникновении затруднений для дифференциальной диагностики с другими заболеваниями (красный плоский лишай, сифилис, бородавки, ветряная оспа, аллергические проявления, опухоли) проводится гистологическое исследование внутреннего содержимого пустул под микроскопом для выявления тел моллюсков.
Они образуются в глубоких слоях эпителия и, непрерывно размножаясь, заполняют пораженные клетки кожи.
По сравнению с сыпью, вызванной контагиозным моллюском, папулезный сифилис не имеет таких включений внутри папул. Ветряная оспа протекает с повышением температуры тела, головной болью, зудом в области высыпания. Сыпь при ветряной оспе представляет собой прозрачный волдырь, заполненный жидкостью. В тяжелых случаях в них может скопиться гной.
Красный лишай характеризуется образованием светлых бляшек с перламутровой поверхностью, но не заполненных жидким содержимым внутри.Для точного диагноза следует обратиться к дерматовенерологу.
Методы лечения контагиозного моллюска
Во многих случаях после точного определения типа заболевания специалисты не назначают медикаментозную терапию, так как если организм в хорошей форме, все симптомы пройдут самостоятельно в течение 6 месяцев. При нормальном состоянии иммунной системы в будущем можно будет избежать рецидивов контагиозного моллюска без приема специальных препаратов.
Но если болезнь протекает на фоне пониженного иммунитета, например, при заражении человека ВИЧ-инфекцией, она переходит в хроническую форму и для предотвращения ее рецидива необходимо постоянно укреплять иммунную систему.
Применение общей медикаментозной терапии
При выборе лекарств врач учитывает длительность заболевания, возраст и состояние здоровья пациента. Назначен прием иммуномодуляторов (Амиксин, Циклоферон), обработка пораженных участков противовирусными мазями (Ацикловир, Оксолиник).
При генерализованной форме контагиозного моллюска, сопровождающейся обильными высыпаниями, применяют антибиотики тетрациклинового ряда (Доксициклин, Тетрациклин, Метациклин).
Удаление папул лазером
При воздействии лазерного луча слой кожи в месте концентрации вируса нагревается, его температура повышается до 150 ° C.Это способствует полному уничтожению инфекции и устранению пораженных клеток испарением. Глубина проникновения лазерного излучения не превышает 5 мм, что гарантирует отсутствие вредного воздействия на расположенные ниже ткани. Процедура безопасна и подходит как взрослым, так и детям.
Удаление высыпаний исключает попадание возбудителей на другие участки кожи и развитие осложнений в виде сепсиса или гнойного процесса, обеспечивает стерильность обрабатываемой поверхности, безболезненно.
После обработки следует защитить участки кожи, где были удалены папулы, от воды в течение 3 дней. Запрещено посещение бассейна, водных процедур в бане. Не стоит долго находиться под яркими лучами солнца или посещать солярий.
Как лечить с помощью жидкого азота?
Метод криодеструкции основан на воздействии на папулу жидким азотом, охлажденным до -170 ° С. Замораживание внутреннего содержимого сыпи приводит к разрушению возбудителя и разрушению поврежденной им ткани.
Процедура абсолютно безболезненна, исключает повреждение здоровых участков кожи, не сопровождается кровотечением и рубцеванием. Методика может применяться для устранения папул у детей; не требует перевязки или приема лекарств.
Как удалить папулы электрокоагуляцией
Прижигание узелков в режиме спрей-коагуляции током переменной частоты позволяет разрушить тела контагиозного моллюска и пораженные ими эпидермальные клетки.Обезболивание пораженных участков при электрокоагуляции осуществляется под местной анестезией. По окончании процедуры на месте папулы остается сухая корочка; после заживления раневой поверхности рубцов не остается.
Хирургический кюретаж содержимого папулы
Применяется при небольшом количестве высыпаний. Область кожи, на которой будет проводиться процедура, за 1 час до начала удаления очагов инфекции смазывают обезболивающим ЭМЛА — кремом, содержащим смесь анестетиков Прилокаина и Лидокаина.На обработанную поверхность накладывается герметичная повязка. Через час анестетик смывается и начинается операция.
Для соскабливания содержимого папул используется двусторонняя кюретка (ложка Фолькмана). Вместо этого можно использовать деревянный шпатель с заостренной поверхностью.
В некоторых случаях для удаления внутреннего наполнения узелков используют пинцет. Затем поверхность кожи обрабатывают раствором йода, подофиллином или хлоргексидином. Во время процедуры может появиться кровотечение, а на ранах иногда образуются рубцы.
Удаление папул химическими препаратами
Метод заключается в регулярном ежедневном смазывании узелков мазями и растворами, содержащими компоненты, обладающие противовирусной активностью.
Рекомендуемая частота лечения папул — 1-2 раза в день. Принцип нанесения препаратов — точечный, на поверхности самих узелков, исключающий попадание средства на кожу, граничащую с папулами. Обычно при таком методе сыпь исчезает через 3-12 недель.
При выборе препарата следует учитывать, что наиболее безопасными считаются мази Фторурацил и Оксалин, а также гели, содержащие перекись бензоила.
Кроме этих препаратов используются следующие средства:
- Третиноин — наносится на 6 часов, затем смывается;
- Имиквимод — папулы смазывают 3 раза в день;
- кантаридин;
- Ацикловир;
- Vartek;
- Инфагель;
- Кондилин;
- 3% раствор трихлоруксусной кислоты — наносить 1 раз в сутки точечно на 30 минут с последующим смыванием;
- Хлорофиллипт — кратность применения 2-3 раза в день;
- 3% раствор салициловой кислоты — применяется два раза в день.
Традиционные методы лечения контагиозного моллюска
Народные целители разработали множество эффективных способов лечения этого заболевания. В них предусмотрено употребление как растительных компонентов, так и лекарственных препаратов — перманганата калия, перекиси водорода, йода.
Рецепты чеснока
Необходимо приготовить кашицу из измельченных зубчиков чеснока и масла (1: 1), нанести на марлевый тампон, приложить к папуле и зафиксировать лейкопластырем. Примочки меняют на свежие утром, в обед и вечером.Как вариант, вместо нанесения смеси можно протирать пораженные участки разрезанным пополам долькой чеснока или выжатым соком 3-4 раза в день.
Продолжительность лечения 3-7 недель. Папулы уменьшаются в размерах, затем покрываются корочкой, которая через некоторое время исчезает.
Нанесение раствора перманганата калия
Сыпь прижигают ватным тампоном, смоченным в концентрированном (темно-фиолетовом) растворе перманганата калия. Избегайте контакта с окружающими тканями, так как это может вызвать ожоги.
Прижигание йодом, перекисью водорода, настойкой календулы
В домашних условиях эту процедуру нужно проводить очень осторожно, чтобы не допустить распространения инфекции на здоровые участки кожи.
Мембраны, окружающие папулы и щипцы, обрабатываются медицинским спиртом. Затем содержимое узелка выдавливается и удаляется ватным тампоном, смоченным в спирте, а его поверхность прижигается йодом, настойкой календулы или перекисью водорода.
Для исключения возможности повторного заражения необходимо сменить одежду и постельное белье.Поверхность раны нельзя смачивать водой в течение нескольких дней, ее следует обрабатывать йодом ежедневно, а после образования корочки наносить Оксолиновую мазь до полного заживления пораженного участка.
Ускорить процесс регенерации эпидермиса в ране позволяет смазывание соком, полученным из листьев черемухи.
Обработка высыпаний соком чистотела, одуванчика
Смазка папул соком чистотела или одуванчика дает хороший лечебный эффект.Их также можно обработать настойкой календулы или эвкалипта, не счищая содержимое пинцетом.
Соблюдение общих правил
Ребенок не должен посещать детский коллектив до полного выздоровления. Это предотвратит заражение других детей. Все вещи, которыми пользуется больной ребенок, моют и дезинфицируют.
В квартире или частном доме проводится генеральная уборка для максимального удаления пыли, на которой вирус может сохранять свою жизнеспособность в течение длительного времени.Во время лечения исключается прием водных процедур в бане, посещение бани, бассейна.
Необходимо следить, чтобы малыш не чесал появляющиеся узелки, и регулярно мыл руки с мылом. Очаги инфекции следует протирать хлоргексидином или другим антисептиком ежедневно.
Заклеивание пустул липкой лентой помогает снизить вероятность заражения других людей взрослым пациентом. Нежелательно сбривать волосы на месте высыпания.Смазывая кожу кремом, вы предотвратите появление трещин и воспалений на месте гнойничков.
Особенности периода выздоровления
Формирование иммунитета к вирусу контагиозного моллюска занимает значительный период времени — от 3 до 18 месяцев. К этому времени симптомы болезни бесследно исчезли. В некоторых случаях организму требуется несколько лет для выработки иммунитета.
В период восстановления следует укреплять иммунную систему за счет закаливания организма, хорошо питаться, включать в рацион свежие овощи, фрукты, орехи.Полезны умеренные физические нагрузки, пребывание в сосновом лесу, прогулки на свежем воздухе.
Осложнения
Заболевание, как правило, протекает благоприятно и при отсутствии специального лечения проходит самостоятельно. Но при попадании вторичной инфекции в виде болезнетворных бактерий в ранки, возникающие при расчесывании узелков, может начаться воспалительный процесс. Симптоматически проявляется отеком и покраснением кожных покровов, образованием гноя.
Если запустить этот процесс, воспаление приведет к развитию дерматита, который требует длительного лечения и грозит появлением на коже неэстетичных рубцов.
Профилактические мероприятия
Изоляция больного ребенка позволяет предотвратить заражение контагиозным моллюском, в домашних условиях — выделение индивидуальной посуды и постельных принадлежностей, средств гигиены, полотенец. Детские игрушки необходимо продезинфицировать, одежду и белье выстирать в горячей воде с обязательным последующим глажением.
Среди взрослого населения предотвращение передачи возбудителя заболевания половым путем помогает предотвратить случайный половой акт. Здоровый образ жизни, минимизация стрессов, сбалансированная диета, богатая витаминами и микроэлементами, способствует укреплению иммунной системы организма.
Средство для удаления кукурузы и мозолей Актуальное: использование, побочные эффекты, взаимодействие, изображения, предупреждения и дозировка
Следуйте всем указаниям на упаковке продукта. Если у вас есть вопросы, спросите своего врача или фармацевта.
Это лекарство предназначено только для кожи. Чтобы избежать раздражения, не позволяйте этому лекарству контактировать с вашими глазами, носом, ртом, пахом или любой поврежденной кожей. Если вы все же получили лекарство в этих областях, промойте их прохладной водой в течение 15 минут. Вымойте руки после использования.
Сначала замочите мозоль, мозоль или бородавку в теплой воде примерно на 5 минут, чтобы смягчить обрабатываемую область. Тщательно просушите. Ваш врач может посоветовать вам использовать пемзу, пилку для мозолей или наждачную доску, чтобы тщательно удалить верхние омертвевшие слои кожи после замачивания и перед нанесением лекарства. Это удаление омертвевшей кожи помогает лекарству лучше подействовать. Не пытайтесь стереть бородавку или мозоль.
Если вы используете жидкость / гель, нанесите несколько капель или тонкий слой лекарства, чтобы покрыть всю бородавку, мозоль или мозоль с помощью аппликатора, если он есть.Будьте осторожны, наносите его только на пораженный участок, а не на окружающую кожу. Дайте высохнуть в течение 5 минут. В зависимости от используемой марки вам может потребоваться наносить лекарство дважды при каждом сеансе лечения. Проверьте упаковку продукта и внимательно следуйте инструкциям. Вы можете слегка накрыть эту область повязкой. Повторяйте эту процедуру 1-2 раза в день в течение 2 недель для натоптышей и мозолей и 12 недель для бородавок или по указанию врача.
Если вы используете лечебную подушечку или повязку, вам может потребоваться разрезать подушечку так, чтобы она полностью покрывала обрабатываемую область, но не касалась окружающей кожи.Снимите защитное покрытие и наложите повязку / повязку на область. Оставьте на месте в соответствии с инструкциями на упаковке. Снимите и наложите новый пластырь / повязку, как указано (обычно каждые 8-48 часов в зависимости от марки). Повторяйте эту процедуру в течение 2 недель для натоптышей и мозолей и 12 недель для бородавок.
Дозировка зависит от вашего состояния здоровья, типа / бренда продукта и реакции на лечение. Не используйте большие количества, применяйте это лекарство чаще или используйте его дольше, чем указано.Ваше состояние не исчезнет быстрее, но вероятность побочных эффектов может увеличиться.
 Полученной смесью протрите кожу с помощью ватного тампона, и малиновый цвет быстро сойдет.
Полученной смесью протрите кожу с помощью ватного тампона, и малиновый цвет быстро сойдет. Мыло необходимо предварительно измельчить, затем все ингредиенты добавить в одну емкость и перемешивать до образования густой массы. Полученную массу втирать в кожу и смывать холодной водой;
Мыло необходимо предварительно измельчить, затем все ингредиенты добавить в одну емкость и перемешивать до образования густой массы. Полученную массу втирать в кожу и смывать холодной водой; Полученное средство втираем в кожу и смываем водой. Повторять процедуру нужно раз 15-20 в день, тогда пятна исчезнут в течение суток;
Полученное средство втираем в кожу и смываем водой. Повторять процедуру нужно раз 15-20 в день, тогда пятна исчезнут в течение суток; Он обладает такими же свойствами, как и красный раствор.
Он обладает такими же свойствами, как и красный раствор.
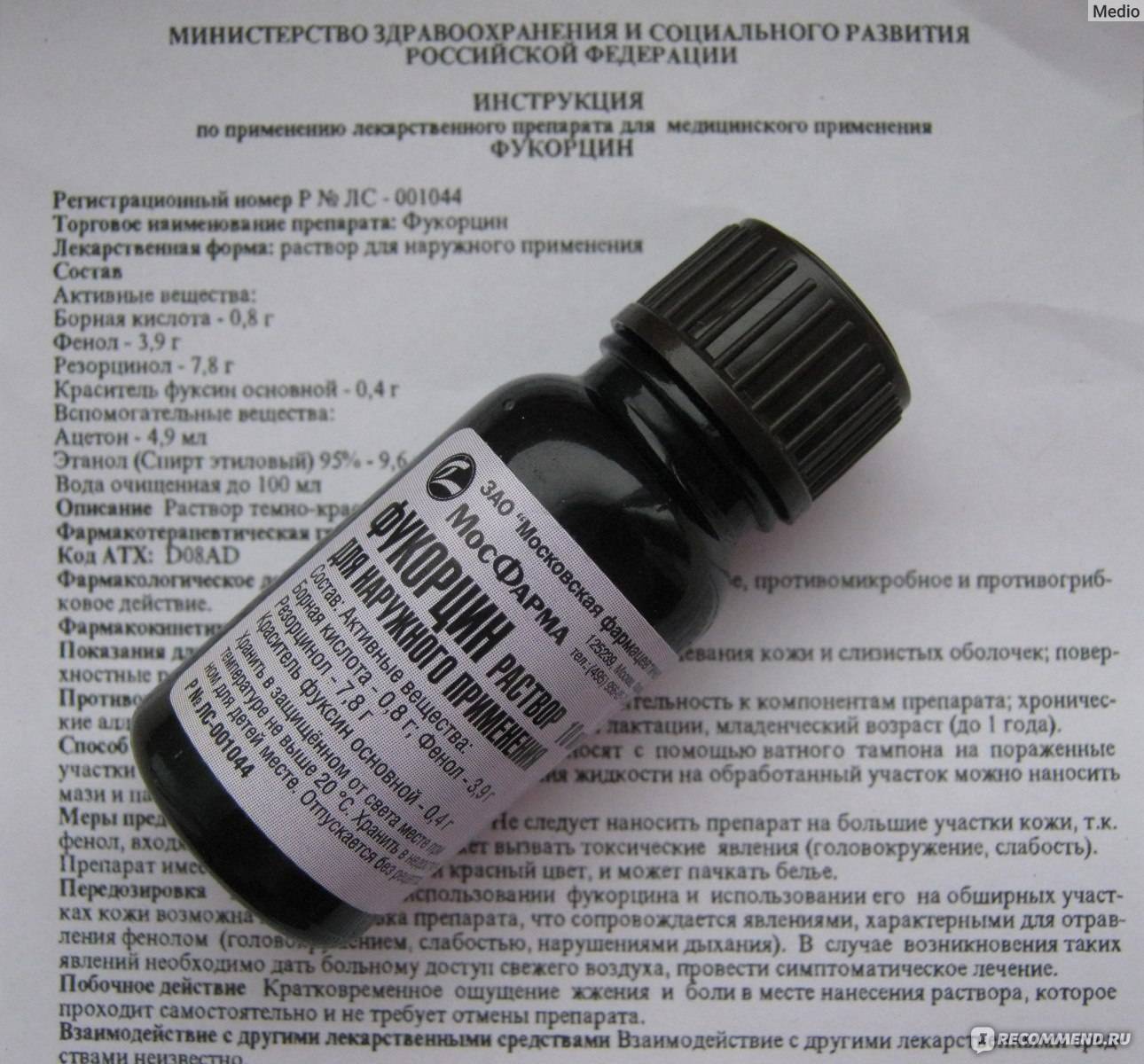 Это необходимо для предотвращения ожога. Полученную смесь нанести ватным диском на пятна и оставить на 1 минуту. Затем смыть прохладной водой. Во время нанесения смеси стараться не попадать средством на неокрашенные участки кожи.
Это необходимо для предотвращения ожога. Полученную смесь нанести ватным диском на пятна и оставить на 1 минуту. Затем смыть прохладной водой. Во время нанесения смеси стараться не попадать средством на неокрашенные участки кожи. Когда бинт окрасится, то есть впитает в себя остатки жидкости, необходимо сменить его на новый.
Когда бинт окрасится, то есть впитает в себя остатки жидкости, необходимо сменить его на новый.
 Смывать масло необязательно.
Смывать масло необязательно.
 Обязательно удалите влагу сухой чистой ветоши, насколько это возможно.
Обязательно удалите влагу сухой чистой ветоши, насколько это возможно. Оставляем всего на 3-4 минуты.
Оставляем всего на 3-4 минуты.